Abdominal Pain Management. Hotline 01969947171. Abdominal pain can result from a wide range of causes, from minor digestive issues to serious medical conditions. Clinical features, diagnosis, treatment, complications, and prevention strategies are discussed here. Prompt medical evaluation is crucial, especially for severe or persistent pain.
Study of Abdominal Pain Management is an important subject of some paramedical courses and diploma medical courses. These courses are Paramedical Course, Diploma Medical Assistant Course, Diploma in Medicine and Surgery Course, DMDS Course, PDT Gastrology Course, PDT Medicine Course, etc. All these courses are available in HRTD Medical Institute. Any educated person can do these courses in any stage of his life. Both Male and Female can do these courses.
Causes of Abdominal Pain
Abdominal pain can stem from various sources including:
- Digestive Issues: Indigestion, gas, constipation, diarrhea, food poisoning, food allergies, and more serious conditions like irritable bowel syndrome (IBS), inflammatory bowel disease (IBD), or ulcers.
- Infections: Viral or bacterial infections, urinary tract infections (UTIs), or pelvic inflammatory disease (PID).
- Inflammation: Appendicitis, pancreatitis, cholecystitis, or peritonitis.
- Reproductive Issues: Menstrual cramps, ovarian cysts, endometriosis, or ectopic pregnancy.
- Other Medical Conditions: Kidney stones, gallbladder problems, hernias, or even heart attack or pneumonia (referred pain).
হজমের সমস্যা: বদহজম, গ্যাস, কোষ্ঠকাঠিন্য, ডায়রিয়া, খাদ্যে বিষক্রিয়া, খাদ্যে অ্যালার্জি এবং আরও গুরুতর অবস্থা যেমন ইরিটেবল বাওয়েল সিনড্রোম (IBS), প্রদাহজনক পেটের রোগ (IBD), বা আলসার। সংক্রমণ: ভাইরাল বা ব্যাকটেরিয়া সংক্রমণ, মূত্রনালীর সংক্রমণ (UTI), অথবা পেলভিক ইনফ্ল্যামেটরি ডিজিজ (PID)। প্রদাহ: অ্যাপেন্ডিসাইটিস, প্যানক্রিয়াটাইটিস, কোলেসিস্টাইটিস, অথবা পেরিটোনাইটিস। প্রজনন সমস্যা: মাসিকের সময় খিঁচুনি, ডিম্বাশয়ের সিস্ট, এন্ডোমেট্রিওসিস, অথবা একটোপিক গর্ভাবস্থা। অন্যান্য চিকিৎসাগত অবস্থা: কিডনিতে পাথর, পিত্তথলির সমস্যা, হার্নিয়া, এমনকি হার্ট অ্যাটাক বা নিউমোনিয়া (যাকে ব্যথা বলা হয়)।
Clinical Features of Abdominal Pain
- Pain Characteristics: Abdominal pain can be sharp, cramping, dull, or colicky, and its location and intensity can vary.
- Associated Symptoms: Nausea, vomiting, bloating, diarrhea, constipation, fever, loss of appetite, heartburn, or changes in urination patterns.
- Duration: Pain can be sudden (acute) or chronic (long-lasting).
- Location: Pain in the upper right quadrant may indicate gallbladder or liver problems, while lower abdominal pain can be related to reproductive organs or the appendix.
ব্যথার বৈশিষ্ট্য: পেটে ব্যথা তীব্র, খিঁচুনি, নিস্তেজ বা পেট ফাঁপা হতে পারে এবং এর অবস্থান এবং তীব্রতা বিভিন্ন হতে পারে। সম্পর্কিত লক্ষণ: বমি বমি ভাব, বমি, পেট ফাঁপা, ডায়রিয়া, কোষ্ঠকাঠিন্য, জ্বর, ক্ষুধা হ্রাস, অম্বল, বা প্রস্রাবের ধরণে পরিবর্তন। সময়কাল: ব্যথা হঠাৎ (তীব্র) বা দীর্ঘস্থায়ী (দীর্ঘস্থায়ী) হতে পারে। স্থান: উপরের ডান চতুর্ভুজে ব্যথা পিত্তথলি বা লিভারের সমস্যা নির্দেশ করতে পারে, অন্যদিকে তলপেটের ব্যথা প্রজনন অঙ্গ বা অ্যাপেন্ডিক্সের সাথে সম্পর্কিত হতে পারে।
Diagnosis of Abdominal Pain
- Medical History:Gathering information about the pain’s onset, duration, location, and associated symptoms.
- Physical Examination:Assessing vital signs, palpating the abdomen, and checking for tenderness or masses.
- Laboratory Tests:Blood and urine tests to check for infection, inflammation, or organ dysfunction.
- Imaging Tests:X-rays, ultrasounds, CT scans, or MRI to visualize internal organs and identify abnormalities.
- Endoscopy or Colonoscopy:May be needed for gastrointestinal issues.
চিকিৎসা ইতিহাস: ব্যথার সূত্রপাত, সময়কাল, অবস্থান এবং সংশ্লিষ্ট লক্ষণগুলি সম্পর্কে তথ্য সংগ্রহ করা। শারীরিক পরীক্ষা: গুরুত্বপূর্ণ লক্ষণগুলি মূল্যায়ন করা, পেটে ধড়ফড় করা এবং কোমলতা বা ভর পরীক্ষা করা। ল্যাবরেটরি পরীক্ষা: সংক্রমণ, প্রদাহ বা অঙ্গের কর্মহীনতা পরীক্ষা করার জন্য রক্ত এবং প্রস্রাব পরীক্ষা। ইমেজিং পরীক্ষা: অভ্যন্তরীণ অঙ্গগুলি কল্পনা করতে এবং অস্বাভাবিকতা সনাক্ত করতে এক্স-রে, আল্ট্রাসাউন্ড, সিটি স্ক্যান বা এমআরআই। এন্ডোস্কোপি বা কোলোনোস্কোপি: গ্যাস্ট্রোইনটেস্টাইনাল সমস্যার জন্য প্রয়োজন হতে পারে।
Treatment of Abdominal Pain
- Conservative Measures: Rest, dietary changes, and over-the-counter pain relievers for mild cases.
- Medications: Antibiotics for infections, anti-inflammatories for inflammation, or medications to manage specific conditions like IBS or GERD.
- Procedures: Endoscopic procedures, laparoscopic surgery, or open surgery for more severe conditions like appendicitis, gallstones, or bowel obstruction.
- Surgical Intervention: May be necessary for conditions requiring surgical repair, such as hernias or organ damage.
Complications of Abdominal Pain
- Dehydration: Due to vomiting or diarrhea.
- Sepsis: A life-threatening infection.
- Perforation: A hole in the bowel or other organ.
- Internal bleeding: From ulcers or other sources.
- Chronic pain: Persistent pain may develop if the underlying cause is not addressed.
পানিশূন্যতা: বমি বা ডায়রিয়ার কারণে। সেপসিস: একটি প্রাণঘাতী সংক্রমণ। ছিদ্র: অন্ত্র বা অন্য অঙ্গে একটি ছিদ্র। অভ্যন্তরীণ রক্তপাত: আলসার বা অন্যান্য উৎস থেকে। দীর্ঘস্থায়ী ব্যথা: অন্তর্নিহিত কারণের সমাধান না করা হলে ক্রমাগত ব্যথা হতে পারে।
Prevention of Abdominal Pain
- Healthy Diet: Eating a balanced diet, rich in fiber and low in processed foods, can help prevent digestive issues.
- Hydration: Drinking plenty of water helps prevent constipation and other problems.
- Hygiene: Practicing good hygiene, like washing hands frequently, can help prevent infections.
- Stress Management: Reducing stress through exercise, relaxation techniques, or counseling can help prevent stress-related abdominal pain.
- Regular Exercise: Regular physical activity can improve digestion and overall health.
- Prompt Medical Attention: Seeking medical advice for persistent or severe abdominal pain can prevent complications.
স্বাস্থ্যকর খাদ্যাভ্যাস: ফাইবার সমৃদ্ধ এবং প্রক্রিয়াজাত খাবার কম পরিমাণে সুষম খাদ্য গ্রহণ হজমের সমস্যা প্রতিরোধে সাহায্য করতে পারে। হাইড্রেশন: প্রচুর পরিমাণে জল পান করলে কোষ্ঠকাঠিন্য এবং অন্যান্য সমস্যা প্রতিরোধে সাহায্য করে। স্বাস্থ্যবিধি: ঘন ঘন হাত ধোয়ার মতো ভালো স্বাস্থ্যবিধি অনুশীলন করলে সংক্রমণ প্রতিরোধ করা যায়। মানসিক চাপ ব্যবস্থাপনা: ব্যায়াম, শিথিলকরণ কৌশল বা পরামর্শের মাধ্যমে মানসিক চাপ কমানো মানসিক চাপজনিত পেট ব্যথা প্রতিরোধে সাহায্য করতে পারে। নিয়মিত ব্যায়াম: নিয়মিত শারীরিক কার্যকলাপ হজম এবং সামগ্রিক স্বাস্থ্যের উন্নতি করতে পারে। দ্রুত চিকিৎসার দিকে মনোযোগ: ক্রমাগত বা তীব্র পেট ব্যথার জন্য চিকিৎসার পরামর্শ নেওয়া জটিলতা প্রতিরোধ করতে পারে।
Abdominal Pain due to Gas
Abdominal pain caused by gas is generally due to excess gas in the digestive system, which can be caused by various factors like swallowing air, certain foods, or digestive conditions. While gas pain is usually harmless, complications can arise from severe gas or underlying conditions. Prevention focuses on mindful eating habits and managing digestive health.
গ্যাসের কারণে পেটে ব্যথা সাধারণত পাচনতন্ত্রে অতিরিক্ত গ্যাসের কারণে হয়, যা বিভিন্ন কারণে হতে পারে যেমন বাতাস গিলে ফেলা, কিছু খাবার খাওয়া বা হজমের সমস্যা। গ্যাসের ব্যথা সাধারণত ক্ষতিকারক না হলেও, তীব্র গ্যাস বা অন্তর্নিহিত অবস্থার কারণে জটিলতা দেখা দিতে পারে। প্রতিরোধের লক্ষ্য হল সচেতন খাদ্যাভ্যাস এবং হজমের স্বাস্থ্য ব্যবস্থাপনা।
Causes of Excess Abdominal Gas
- Swallowing air (Aerophagia): Eating or drinking too quickly, chewing gum, or sucking on hard candy can lead to swallowing excess air.
- Diet: Certain foods are known to produce more gas during digestion, such as beans, lentils, broccoli, cabbage, onions, and dairy products (especially for those with lactose intolerance).
- Digestive Issues: Conditions like Irritable Bowel Syndrome (IBS), celiac disease, or small intestinal bacterial overgrowth (SIBO) can lead to increased gas production or difficulty expelling gas.
- Medications: Some medications, particularly those that affect bowel movements (like certain pain relievers or anticholinergics), can contribute to gas buildup.
- Other factors: Smoking, carbonated beverages, and rapid changes in diet can also play a role.
বাতাস গিলে ফেলা (অ্যারোফ্যাজিয়া): খুব দ্রুত খাওয়া বা পান করা, গাম চিবানো, বা শক্ত ক্যান্ডি চুষে খাওয়ার ফলে অতিরিক্ত বাতাস গিলে ফেলা হতে পারে। খাদ্যাভ্যাস: কিছু খাবার হজমের সময় বেশি গ্যাস তৈরি করে বলে জানা যায়, যেমন মটরশুটি, মসুর ডাল, ব্রকলি, বাঁধাকপি, পেঁয়াজ এবং দুগ্ধজাত দ্রব্য (বিশেষ করে যাদের ল্যাকটোজ অসহিষ্ণুতা আছে তাদের জন্য)। হজমের সমস্যা: ইরিটেবল বাওয়েল সিনড্রোম (IBS), সিলিয়াক রোগ, বা ক্ষুদ্রান্ত্রের ব্যাকটেরিয়ার অতিরিক্ত বৃদ্ধি (SIBO) এর মতো অবস্থার ফলে গ্যাস উৎপাদন বৃদ্ধি পেতে পারে বা গ্যাস বের করতে অসুবিধা হতে পারে। ওষুধ: কিছু ওষুধ, বিশেষ করে যেগুলি অন্ত্রের গতিবিধিকে প্রভাবিত করে (যেমন কিছু ব্যথানাশক বা অ্যান্টিকোলিনার্জিক), গ্যাস তৈরিতে অবদান রাখতে পারে। অন্যান্য কারণ: ধূমপান, কার্বনেটেড পানীয় এবং খাদ্যাভ্যাসে দ্রুত পরিবর্তনও ভূমিকা পালন করতে পারে।
Clinical Features of Abdominal Pain due to Excessive Gas
- Pain: Gas pain can manifest as cramping, sharp, or dull pain in the abdomen, sometimes radiating to the chest, back, or even the shoulders.
- Bloating: A feeling of fullness or swelling in the abdomen.
- Belching (burping): Releasing gas from the stomach through the mouth.
- Passing gas (flatulence): Releasing gas from the rectum.
- Other possible symptoms: In some cases, gas pain can be accompanied by nausea, vomiting, or changes in bowel habits (diarrhea or constipation).
ব্যথা: গ্যাসের ব্যথা পেটে খিঁচুনি, তীক্ষ্ণ বা নিস্তেজ ব্যথার মতো প্রকাশ পেতে পারে, কখনও কখনও বুক, পিঠ, এমনকি কাঁধেও ছড়িয়ে পড়ে। ফোলাভাব: পেটে পূর্ণতা বা ফুলে যাওয়ার অনুভূতি। ঢেকুর (ঢেকুর): মুখ দিয়ে পেট থেকে গ্যাস বের হওয়া। গ্যাস বের হওয়া (পেট ফাঁপা): মলদ্বার থেকে গ্যাস বের হওয়া। অন্যান্য সম্ভাব্য লক্ষণ: কিছু ক্ষেত্রে, গ্যাসের ব্যথার সাথে বমি বমি ভাব, বমি বা মলত্যাগের অভ্যাসের পরিবর্তন (ডায়রিয়া বা কোষ্ঠকাঠিন্য) হতে পারে।
Diagnosis of Abdominal Pain due to Excessive Gas
- Medical History and Physical Exam: A doctor will assess symptoms, eating habits, and medical history to identify potential causes.
- Food Tolerance Tests: These tests can help identify food intolerances like lactose intolerance.
- Breath Tests: These can detect excess hydrogen or methane in the breath, which may indicate problems with carbohydrate digestion.
- Endoscopy or Colonoscopy: In some cases, these procedures may be used to visualize the digestive tract and rule out other conditions.
- Stool Tests: May be used to check for infections or other digestive issues.
চিকিৎসার ইতিহাস এবং শারীরিক পরীক্ষা: সম্ভাব্য কারণগুলি সনাক্ত করার জন্য একজন ডাক্তার লক্ষণ, খাদ্যাভ্যাস এবং চিকিৎসার ইতিহাস মূল্যায়ন করবেন। খাদ্য সহনশীলতা পরীক্ষা: এই পরীক্ষাগুলি ল্যাকটোজ অসহিষ্ণুতার মতো খাদ্য অসহিষ্ণুতা সনাক্ত করতে সাহায্য করতে পারে। শ্বাস পরীক্ষা: এগুলি শ্বাসে অতিরিক্ত হাইড্রোজেন বা মিথেন সনাক্ত করতে পারে, যা কার্বোহাইড্রেট হজমের সমস্যা নির্দেশ করতে পারে। এন্ডোস্কোপি বা কোলনোস্কোপি: কিছু ক্ষেত্রে, এই পদ্ধতিগুলি পরিপাকতন্ত্রের কল্পনা করতে এবং অন্যান্য অবস্থা বাদ দিতে ব্যবহার করা যেতে পারে। মল পরীক্ষা: সংক্রমণ বা অন্যান্য হজম সমস্যা পরীক্ষা করতে ব্যবহার করা যেতে পারে।
Food Tolerance Test Details
Food intolerance tests is done to identify foods that cause adverse reactions, but their effectiveness is debated. While some tests, like IgG antibody tests, are widely available, they are not considered reliable for diagnosing food intolerances by medical professionals. The most reliable way to diagnose food intolerance is through a combination of clinical history, elimination diets, and potentially other tests like breath tests for specific intolerances (e.g., lactose).
খাদ্য অসহিষ্ণুতা পরীক্ষা করা হয় এমন খাবার শনাক্ত করার জন্য যা প্রতিকূল প্রতিক্রিয়া সৃষ্টি করে, তবে তাদের কার্যকারিতা নিয়ে বিতর্ক রয়েছে। যদিও কিছু পরীক্ষা, যেমন IgG অ্যান্টিবডি পরীক্ষা, ব্যাপকভাবে পাওয়া যায়, চিকিৎসা পেশাদারদের দ্বারা খাদ্য অসহিষ্ণুতা নির্ণয়ের জন্য এগুলি নির্ভরযোগ্য বলে বিবেচিত হয় না। খাদ্য অসহিষ্ণুতা নির্ণয়ের সবচেয়ে নির্ভরযোগ্য উপায় হল ক্লিনিকাল ইতিহাস, নির্মূল খাদ্য এবং সম্ভাব্য অন্যান্য পরীক্ষার সমন্বয় যেমন নির্দিষ্ট অসহিষ্ণুতার জন্য শ্বাস পরীক্ষা (যেমন, ল্যাকটোজ)।
Here’s a breakdown of different approaches and considerations:
1. Elimination Diet:
- This involves removing suspected trigger foods from your diet for a period, then reintroducing them to see if symptoms return.
- It’s often recommended as the first step by healthcare professionals.
- A food and symptoms diary can help track triggers and reactions.
এর মধ্যে রয়েছে কিছু সময়ের জন্য আপনার খাদ্যতালিকা থেকে সন্দেহজনক ট্রিগার খাবার বাদ দেওয়া, তারপর লক্ষণগুলি ফিরে আসে কিনা তা দেখার জন্য সেগুলি পুনরায় প্রবর্তন করা। স্বাস্থ্যসেবা পেশাদাররা প্রায়শই এটি প্রথম পদক্ষেপ হিসাবে সুপারিশ করেন। একটি খাদ্য এবং লক্ষণ ডায়েরি ট্রিগার এবং প্রতিক্রিয়া ট্র্যাক করতে সাহায্য করতে পারে।
2. IgG Antibody Blood Tests:
- These tests measure levels of IgG antibodies in the blood, which are thought to indicate a sensitivity to certain foods.
- However, medical experts generally agree that these tests are not reliable for diagnosing food intolerance.
- IgG antibodies are a normal part of the immune system’s response to food, and their presence doesn’t necessarily mean you’re intolerant.
- Some doctors recommend avoiding foods based on high IgG levels, but there is no strong evidence to support this practice.
এই পরীক্ষাগুলি রক্তে IgG অ্যান্টিবডির মাত্রা পরিমাপ করে, যা নির্দিষ্ট কিছু খাবারের প্রতি সংবেদনশীলতা নির্দেশ করে বলে মনে করা হয়। তবে, চিকিৎসা বিশেষজ্ঞরা সাধারণত একমত যে খাদ্য অসহিষ্ণুতা নির্ণয়ের জন্য এই পরীক্ষাগুলি নির্ভরযোগ্য নয়। IgG অ্যান্টিবডিগুলি খাদ্যের প্রতি রোগ প্রতিরোধ ব্যবস্থার প্রতিক্রিয়ার একটি স্বাভাবিক অংশ, এবং তাদের উপস্থিতির অর্থ এই নয় যে আপনি অসহিষ্ণু। কিছু ডাক্তার উচ্চ IgG স্তরের উপর ভিত্তি করে খাবার এড়িয়ে চলার পরামর্শ দেন, তবে এই অনুশীলনকে সমর্থন করার জন্য কোনও শক্তিশালী প্রমাণ নেই।
3. Other Tests:
- Skin prick tests: Primarily used for diagnosing allergies, not intolerances.
- Breath tests: Can be used to diagnose lactose intolerance by measuring hydrogen levels after consuming lactose.
- Other unproven tests: Such as muscle testing, hair analysis, and ALCAT tests are not supported by scientific evidence.
স্কিন প্রিক টেস্ট: প্রাথমিকভাবে অ্যালার্জি নির্ণয়ের জন্য ব্যবহৃত হয়, অসহিষ্ণুতা নয়। শ্বাস পরীক্ষা: ল্যাকটোজ খাওয়ার পর হাইড্রোজেনের মাত্রা পরিমাপ করে ল্যাকটোজ অসহিষ্ণুতা নির্ণয়ের জন্য ব্যবহার করা যেতে পারে। অন্যান্য অপ্রমাণিত পরীক্ষা: যেমন পেশী পরীক্ষা, চুল বিশ্লেষণ এবং ALCAT পরীক্ষা বৈজ্ঞানিক প্রমাণ দ্বারা সমর্থিত নয়।
4. Seeking Professional Advice:
- If you suspect a food intolerance, it’s crucial to consult with a doctor or registered dietitian.
- They can help determine if you have a food intolerance, identify potential triggers, and advise on appropriate dietary changes.
- It’s important to avoid self-diagnosing and making drastic dietary changes without professional guidance, as it can lead to nutritional deficiencies.
যদি আপনার খাদ্য অসহিষ্ণুতার সন্দেহ হয়, তাহলে একজন ডাক্তার বা নিবন্ধিত ডায়েটিশিয়ানদের সাথে পরামর্শ করা অত্যন্ত গুরুত্বপূর্ণ। তারা আপনার খাদ্য অসহিষ্ণুতা আছে কিনা তা নির্ধারণ করতে, সম্ভাব্য কারণগুলি সনাক্ত করতে এবং উপযুক্ত খাদ্যতালিকাগত পরিবর্তনের বিষয়ে পরামর্শ দিতে সাহায্য করতে পারে। পেশাদার নির্দেশনা ছাড়াই স্ব-রোগ নির্ণয় এবং কঠোর খাদ্যতালিকাগত পরিবর্তন এড়ানো গুরুত্বপূর্ণ, কারণ এটি পুষ্টির ঘাটতি সৃষ্টি করতে পারে।
Treatment of Abdominal Pain due to Gas
- Dietary Changes: Reducing or eliminating gas-producing foods, eating smaller meals, and chewing food thoroughly can help.
- Over-the-counter Medications: Simethicone, activated charcoal, and antacids can provide relief.
- Prescription Medications: If an underlying condition is diagnosed, medications for IBS, SIBO, or other digestive disorders may be prescribed.
- Lifestyle Adjustments: Regular exercise, stress management techniques, and avoiding smoking can also help.
- Home Remedies: Peppermint oil, ginger tea, and warm compresses can help relieve symptoms.
খাদ্যতালিকাগত পরিবর্তন: গ্যাস তৈরি করে এমন খাবার কমানো বা বাদ দেওয়া, অল্প পরিমাণে খাবার খাওয়া এবং খাবার ভালোভাবে চিবিয়ে খাওয়া সাহায্য করতে পারে। ওভার-দ্য-কাউন্টার ওষুধ: সিমেথিকোন, অ্যাক্টিভেটেড চারকোল এবং অ্যান্টাসিড উপশম করতে পারে। প্রেসক্রিপশন ওষুধ: যদি কোনও অন্তর্নিহিত অবস্থা নির্ণয় করা হয়, তাহলে IBS, SIBO, বা অন্যান্য হজমজনিত ব্যাধির জন্য ওষুধ দেওয়া যেতে পারে। জীবনযাত্রার সামঞ্জস্য: নিয়মিত ব্যায়াম, স্ট্রেস ম্যানেজমেন্ট কৌশল এবং ধূমপান এড়িয়ে চলাও সাহায্য করতে পারে। ঘরোয়া প্রতিকার: পেপারমিন্ট তেল, আদা চা এবং উষ্ণ কম্প্রেস লক্ষণগুলি উপশম করতে সাহায্য করতে পারে।
Complications:
- Severe pain: While gas pain is usually mild, it can sometimes be intense and require medical attention.
- Bowel obstruction: In rare cases, gas buildup can lead to a blockage in the intestines, which is a serious medical emergency.
- Dehydration: Severe diarrhea or vomiting associated with gas can lead to dehydration.
তীব্র ব্যথা: গ্যাসের ব্যথা সাধারণত হালকা হলেও, কখনও কখনও তীব্র হতে পারে এবং চিকিৎসার প্রয়োজন হয়। পায়খানায় বাধা: বিরল ক্ষেত্রে, গ্যাস জমার ফলে অন্ত্রে বাধা সৃষ্টি হতে পারে, যা একটি গুরুতর চিকিৎসা জরুরি অবস্থা। ডিহাইড্রেশন: গ্যাসের সাথে যুক্ত গুরুতর ডায়রিয়া বা বমি ডিহাইড্রেশনের কারণ হতে পারে।
Prevention:
- Eat slowly and chew food well: This helps reduce the amount of air swallowed.
- Stay hydrated: Adequate water intake helps with digestion and prevents constipation.
- Limit gas-producing foods: Pay attention to how your body reacts to different foods and adjust your diet accordingly.
- Manage stress: Stress can worsen digestive issues, so finding healthy ways to manage stress is important.
- Quit smoking: Smoking can contribute to gas and bloating.
ধীরে ধীরে খান এবং খাবার ভালো করে চিবিয়ে খান: এটি গিলে ফেলা বাতাসের পরিমাণ কমাতে সাহায্য করে।
গ্যাস তৈরি করে এমন খাবার সীমিত করুন: বিভিন্ন খাবারের প্রতি আপনার শরীর কীভাবে প্রতিক্রিয়া দেখায় সেদিকে মনোযোগ দিন এবং সেই অনুযায়ী আপনার খাদ্যাভ্যাস সামঞ্জস্য করুন।
মানসিক চাপ নিয়ন্ত্রণ করুন: মানসিক চাপ হজমের সমস্যা আরও খারাপ করতে পারে, তাই মানসিক চাপ নিয়ন্ত্রণের জন্য স্বাস্থ্যকর উপায় খুঁজে বের করা গুরুত্বপূর্ণ।
ধূমপান ত্যাগ করুন: ধূমপান গ্যাস এবং পেট ফাঁপাতে অবদান রাখতে পারে।
Abdominal Pain Due To Viral Gastroenteritis
Viral gastroenteritis, commonly known as the stomach flu, is a highly contagious infection causing inflammation of the stomach and intestines. It’s characterized by symptoms like diarrhea, vomiting, and stomach cramps, often accompanied by fever and body aches. While usually self-limiting, dehydration is a key complication, especially in vulnerable individuals. Treatment focuses on rehydration and symptomatic relief, with prevention relying on hygiene practices and, in some cases, vaccination.
ভাইরাল গ্যাস্ট্রোএন্টেরাইটিস, যা সাধারণত পেটের ফ্লু নামে পরিচিত, একটি অত্যন্ত সংক্রামক সংক্রমণ যা পেট এবং অন্ত্রের প্রদাহ সৃষ্টি করে। এটি ডায়রিয়া, বমি এবং পেট ফাঁপা জাতীয় লক্ষণ দ্বারা চিহ্নিত করা হয়, প্রায়শই জ্বর এবং শরীরে ব্যথার সাথে থাকে। সাধারণত নিজে থেকেই চলে যায়, ডিহাইড্রেশন একটি গুরুত্বপূর্ণ জটিলতা, বিশেষ করে দুর্বল ব্যক্তিদের ক্ষেত্রে। চিকিৎসার জন্য পুনঃজল সরবরাহ এবং লক্ষণীয় উপশমের উপর জোর দেওয়া হয়, প্রতিরোধের জন্য স্বাস্থ্যবিধি অনুশীলন এবং কিছু ক্ষেত্রে টিকাকরণের উপর নির্ভর করা হয়।
Clinical Features:
- Common Symptoms: Diarrhea (often watery and non-bloody), vomiting, stomach cramps, nausea, and mild fever are typical.
- Other Possible Symptoms: Loss of appetite, headache, muscle aches, and fatigue.
- Duration:Symptoms usually appear 1-3 days after infection and can last from a few days to up to 2 weeks.
- Severity:Symptoms can range from mild to severe, with young children, the elderly, and immunocompromised individuals being more susceptible to severe illness.
সাধারণ লক্ষণ: ডায়রিয়া (প্রায়শই জলযুক্ত এবং রক্তাক্ত নয়), বমি, পেট ফাঁপা, বমি বমি ভাব এবং হালকা জ্বর সাধারণত দেখা যায়। অন্যান্য সম্ভাব্য লক্ষণ: ক্ষুধামন্দা, মাথাব্যথা, পেশী ব্যথা এবং ক্লান্তি। সময়কাল: লক্ষণগুলি সাধারণত সংক্রমণের ১-৩ দিন পরে দেখা দেয় এবং কয়েক দিন থেকে ২ সপ্তাহ পর্যন্ত স্থায়ী হতে পারে। তীব্রতা: লক্ষণগুলি হালকা থেকে তীব্র পর্যন্ত হতে পারে, ছোট শিশু, বয়স্ক এবং রোগ প্রতিরোধ ক্ষমতা কম থাকা ব্যক্তিরা গুরুতর অসুস্থতার জন্য বেশি সংবেদনশীল হন।
Diagnosis:
- Clinical Diagnosis: Diagnosis is often made based on symptoms and a physical examination.
- Stool Tests: In some cases, stool tests (e.g., PCR, antigen detection, microscopy) may be used to identify the specific virus or rule out bacterial or parasitic infections.
ক্লিনিক্যাল রোগ নির্ণয়: রোগ নির্ণয় প্রায়শই লক্ষণ এবং শারীরিক পরীক্ষার উপর ভিত্তি করে করা হয়।
মল পরীক্ষা: কিছু ক্ষেত্রে, নির্দিষ্ট ভাইরাস সনাক্ত করতে বা ব্যাকটেরিয়া বা পরজীবী সংক্রমণ বাদ দিতে মল পরীক্ষা (যেমন, পিসিআর, অ্যান্টিজেন সনাক্তকরণ, মাইক্রোস্কোপি) ব্যবহার করা যেতে পারে।
Treatment:
- Rehydration:The primary focus is on replacing lost fluids and electrolytes through oral rehydration solutions or, in severe cases, intravenous fluids.
- Symptomatic Relief:Over-the-counter medications like acetaminophen (paracetamol) can help with fever and pain, but antidiarrheal medications are generally not recommended.
- Diet:Gradually reintroduce a normal diet as tolerated, avoiding dairy products, caffeine, alcohol, and fatty foods until fully recovered.
- Probiotics:Probiotics may help shorten the duration of diarrhea, but it’s best to consult with a healthcare professional before using them, especially for children.
পুনঃজলীকরণ: প্রাথমিকভাবে লক্ষ্য করা যায় মৌখিক পুনঃজলীকরণ দ্রবণ অথবা গুরুতর ক্ষেত্রে, শিরায় তরল পদার্থের মাধ্যমে হারিয়ে যাওয়া তরল এবং ইলেক্ট্রোলাইট প্রতিস্থাপন করা। লক্ষণগত উপশম: অ্যাসিটামিনোফেন (প্যারাসিটামল) এর মতো ওভার-দ্য-কাউন্টার ওষুধ জ্বর এবং ব্যথা কমাতে সাহায্য করতে পারে, তবে ডায়রিয়াল-বিরোধী ওষুধ সাধারণত সুপারিশ করা হয় না। খাদ্য: ধীরে ধীরে সহ্যযোগ্য স্বাভাবিক খাদ্য পুনরায় চালু করুন, সম্পূর্ণ সুস্থ না হওয়া পর্যন্ত দুগ্ধজাত দ্রব্য, ক্যাফেইন, অ্যালকোহল এবং চর্বিযুক্ত খাবার এড়িয়ে চলুন। প্রোবায়োটিক: প্রোবায়োটিকগুলি ডায়রিয়ার সময়কাল কমাতে সাহায্য করতে পারে, তবে বিশেষ করে শিশুদের ক্ষেত্রে, সেগুলি ব্যবহারের আগে একজন স্বাস্থ্যসেবা পেশাদারের সাথে পরামর্শ করা ভাল।
Complications:
- Dehydration:The most common complication, especially in vulnerable groups, due to fluid loss from vomiting and diarrhea.
- Severe Illness:In severe cases, especially in vulnerable individuals, hospitalization for intravenous fluids may be necessary.
- Other:In rare cases, bacterial infections following viral gastroenteritis can lead to complications like hemolytic-uremic syndrome (associated with certain E. coli strains).
পানিশূন্যতা: সবচেয়ে সাধারণ জটিলতা, বিশেষ করে দুর্বল গোষ্ঠীর ক্ষেত্রে, বমি এবং ডায়রিয়ার কারণে তরল ক্ষয়। গুরুতর অসুস্থতা: গুরুতর ক্ষেত্রে, বিশেষ করে দুর্বল ব্যক্তিদের ক্ষেত্রে, শিরায় তরল পদার্থের জন্য হাসপাতালে ভর্তির প্রয়োজন হতে পারে। অন্যান্য: বিরল ক্ষেত্রে, ভাইরাল গ্যাস্ট্রোএন্টেরাইটিসের পরে ব্যাকটেরিয়া সংক্রমণ হেমোলাইটিক-ইউরেমিক সিনড্রোমের মতো জটিলতা সৃষ্টি করতে পারে (কিছু নির্দিষ্ট ই. কোলাই স্ট্রেনের সাথে সম্পর্কিত)।
Prevention:
- Hygiene: Frequent and thorough handwashing with soap and water, especially after using the restroom and before meals, is crucial.
- Food and Water Safety: Avoid consuming contaminated food and water.
- Vaccination: Rotavirus vaccines are available and can help prevent severe rotavirus infections in children.
- Isolate: Stay home and avoid close contact with others while experiencing symptoms to prevent the spread of infection.
- Disinfection: Clean surfaces that may be contaminated with a bleach-based cleaner, especially if someone in the household is ill.
স্বাস্থ্যবিধি: সাবান ও পানি দিয়ে ঘন ঘন এবং পুঙ্খানুপুঙ্খভাবে হাত ধোয়া, বিশেষ করে টয়লেট ব্যবহারের পরে এবং খাবারের আগে, অত্যন্ত গুরুত্বপূর্ণ। খাদ্য ও পানির নিরাপত্তা: দূষিত খাবার ও পানি খাওয়া এড়িয়ে চলুন। টিকা: রোটাভাইরাসের টিকা পাওয়া যায় এবং শিশুদের মধ্যে গুরুতর রোটাভাইরাস সংক্রমণ প্রতিরোধে সাহায্য করতে পারে। বিচ্ছিন্নতা: সংক্রমণের বিস্তার রোধ করতে লক্ষণগুলি অনুভব করার সময় বাড়িতে থাকুন এবং অন্যদের সাথে ঘনিষ্ঠ যোগাযোগ এড়িয়ে চলুন। জীবাণুমুক্তকরণ: ব্লিচ-ভিত্তিক ক্লিনার দিয়ে দূষিত হতে পারে এমন পৃষ্ঠগুলি পরিষ্কার করুন, বিশেষ করে যদি পরিবারের কেউ অসুস্থ থাকে।
Abdominal Pain due to Bacterial Infection
Abdominal pain can be a symptom of a bacterial infection in the digestive system, often referred to as bacterial gastroenteritis. This condition can cause inflammation of the stomach and intestines, leading to symptoms like nausea, vomiting, diarrhea, and abdominal cramps.
পেটে ব্যথা হজমতন্ত্রের ব্যাকটেরিয়া সংক্রমণের লক্ষণ হতে পারে, যা প্রায়শই ব্যাকটেরিয়াল গ্যাস্ট্রোএন্টেরাইটিস নামে পরিচিত। এই অবস্থার ফলে পেট এবং অন্ত্রের প্রদাহ হতে পারে, যার ফলে বমি বমি ভাব, বমি, ডায়রিয়া এবং পেটে ব্যথার মতো লক্ষণ দেখা দিতে পারে।
Common Bacterial Infections Causing Abdominal Pain:
- Bacterial Gastroenteritis: This is a common infection often caused by consuming contaminated food or water.
- Peritonitis: Inflammation of the abdominal lining, often due to a bacterial infection, and can be life-threatening if not treated promptly.
- Helicobacter pylori (H. pylori) Infection: This bacteria can infect the stomach and cause gastritis (inflammation of the stomach lining) or peptic ulcers, resulting in abdominal pain.
- Pelvic Inflammatory Disease (PID):While primarily affecting the reproductive organs, PID can cause abdominal pain and tenderness in some cases.
- Small Intestinal Bacterial Overgrowth (SIBO):An overgrowth of bacteria in the small intestine can cause various symptoms, including abdominal pain and bloating.
ব্যাকটেরিয়াল গ্যাস্ট্রোএন্টেরাইটিস: এটি একটি সাধারণ সংক্রমণ যা প্রায়শই দূষিত খাবার বা জল খাওয়ার ফলে হয়। পেরিটোনাইটিস: পেটের আস্তরণের প্রদাহ, প্রায়শই ব্যাকটেরিয়া সংক্রমণের কারণে হয় এবং দ্রুত চিকিৎসা না করা হলে এটি প্রাণঘাতী হতে পারে। হেলিকোব্যাক্টর পাইলোরি (এইচ. পাইলোরি) সংক্রমণ: এই ব্যাকটেরিয়া পেটে সংক্রামিত হতে পারে এবং গ্যাস্ট্রাইটিস (পেটের আস্তরণের প্রদাহ) বা পেপটিক আলসার সৃষ্টি করতে পারে, যার ফলে পেটে ব্যথা হয়। পেলভিক ইনফ্ল্যামেটরি ডিজিজ (পিআইডি): যদিও প্রাথমিকভাবে প্রজনন অঙ্গগুলিকে প্রভাবিত করে, পিআইডি কিছু ক্ষেত্রে পেটে ব্যথা এবং কোমলতা সৃষ্টি করতে পারে। ক্ষুদ্রান্ত্রের ব্যাকটেরিয়াল অতিরিক্ত বৃদ্ধি (SIBO): ক্ষুদ্রান্ত্রে ব্যাকটেরিয়ার অতিরিক্ত বৃদ্ধি পেটে ব্যথা এবং ফোলাভাব সহ বিভিন্ন লক্ষণ দেখা দিতে পারে।
Symptoms of Bacterial Infections Causing Abdominal Pain:
- Abdominal pain and cramping: This is a primary symptom, and the pain can range from mild to severe.
- Nausea and vomiting: These symptoms are common in many bacterial infections affecting the digestive system.
- Diarrhea: Frequent bowel movements with loose or watery stools are often associated with bacterial gastroenteritis.
- Fever:Bacterial infections can trigger a fever, which may be accompanied by chills.
- Other symptoms:These can include loss of appetite, fatigue, headache, and in severe cases, blood in the stool or vomit.
পেটে ব্যথা এবং খিঁচুনি: এটি একটি প্রাথমিক লক্ষণ, এবং ব্যথা হালকা থেকে তীব্র পর্যন্ত হতে পারে। বমি বমি ভাব এবং বমি: এই লক্ষণগুলি অনেক ব্যাকটেরিয়া সংক্রমণের ক্ষেত্রে দেখা যায় যা পাচনতন্ত্রকে প্রভাবিত করে। ডায়রিয়া: ঘন ঘন মলত্যাগ এবং আলগা বা জলযুক্ত মল প্রায়শই ব্যাকটেরিয়াল গ্যাস্ট্রোএন্টেরাইটিসের সাথে যুক্ত। জ্বর: ব্যাকটেরিয়া সংক্রমণ জ্বরের কারণ হতে পারে, যার সাথে ঠান্ডা লাগাও হতে পারে। অন্যান্য লক্ষণ: এর মধ্যে ক্ষুধা হ্রাস, ক্লান্তি, মাথাব্যথা এবং গুরুতর ক্ষেত্রে মলে রক্ত বা বমি অন্তর্ভুক্ত থাকতে পারে।
When to Seek Medical Attention:
- If symptoms are severe or persistent (e.g., severe abdominal pain, bloody diarrhea or vomit, high fever).
- If symptoms don’t improve after a few days of home care.
- If you experience dehydration or signs of dehydration (e.g., dizziness, dry mouth, decreased urination).
যদি লক্ষণগুলি তীব্র বা স্থায়ী হয় (যেমন, তীব্র পেটে ব্যথা, রক্তাক্ত ডায়রিয়া বা বমি, উচ্চ জ্বর)। যদি কয়েকদিন বাড়িতে চিকিৎসার পরেও লক্ষণগুলির উন্নতি না হয়। যদি আপনি পানিশূন্যতা বা পানিশূন্যতার লক্ষণ অনুভব করেন (যেমন, মাথা ঘোরা, শুষ্ক মুখ, প্রস্রাব কমে যাওয়া)।
Treatment:
- Rest and Hydration:In many cases, bacterial gastroenteritis resolves on its own with rest and by drinking plenty of fluids to replace lost fluids from vomiting and diarrhea.
- Oral Rehydration Solutions:These solutions can help replace lost electrolytes and fluids, especially for vulnerable individuals like children and the elderly.
- Antibiotics:If the infection is caused by certain bacteria, antibiotics may be necessary to treat the infection.
- Other Treatments:Depending on the specific infection and severity, other treatments like pain relievers or anti-nausea medications may be recommended.
বিশ্রাম এবং হাইড্রেশন: অনেক ক্ষেত্রে, ব্যাকটেরিয়াজনিত গ্যাস্ট্রোএন্টেরাইটিস নিজে থেকেই ঠিক হয়ে যায়, বিশ্রামের মাধ্যমে এবং বমি এবং ডায়রিয়ার কারণে প্রচুর পরিমাণে তরল পান করার মাধ্যমে। ওরাল রিহাইড্রেশন সলিউশন: এই সলিউশনগুলি হারানো ইলেক্ট্রোলাইট এবং তরল প্রতিস্থাপনে সাহায্য করতে পারে, বিশেষ করে শিশু এবং বয়স্কদের মতো দুর্বল ব্যক্তিদের জন্য। অ্যান্টিবায়োটিক: যদি সংক্রমণ নির্দিষ্ট ব্যাকটেরিয়া দ্বারা সৃষ্ট হয়, তাহলে সংক্রমণের চিকিৎসার জন্য অ্যান্টিবায়োটিকের প্রয়োজন হতে পারে। অন্যান্য চিকিৎসা: নির্দিষ্ট সংক্রমণ এবং তীব্রতার উপর নির্ভর করে, ব্যথানাশক বা বমি বমি ভাব প্রতিরোধকারী ওষুধের মতো অন্যান্য চিকিৎসার সুপারিশ করা যেতে পারে।
Prevention:
- Good Hygiene:Washing hands frequently, especially after using the restroom and before handling food, can help prevent the spread of bacterial infections.
- Food Safety:Thoroughly cooking food, especially meat and poultry, can help kill harmful bacteria.
- Safe Water Consumption:Drinking clean and safe water, especially when traveling to areas with questionable water quality, can prevent infections.
ভালো স্বাস্থ্যবিধি: ঘন ঘন হাত ধোয়া, বিশেষ করে টয়লেট ব্যবহারের পরে এবং খাবার ধরার আগে, ব্যাকটেরিয়া সংক্রমণের বিস্তার রোধ করতে সাহায্য করতে পারে। খাদ্য সুরক্ষা: খাবার, বিশেষ করে মাংস এবং হাঁস-মুরগি পুঙ্খানুপুঙ্খভাবে রান্না করা ক্ষতিকারক ব্যাকটেরিয়া ধ্বংস করতে সাহায্য করতে পারে। নিরাপদ জল ব্যবহার: পরিষ্কার এবং নিরাপদ জল পান করা, বিশেষ করে সন্দেহজনক জলের গুণমানযুক্ত এলাকায় ভ্রমণ করার সময়, সংক্রমণ প্রতিরোধ করতে পারে।
Abdominal Pain Due To Urinary Tract Infection
Urinary tract infections (UTIs) can cause abdominal pain, among other symptoms. Common symptoms include pain or burning during urination, frequent urination, urgency, cloudy or bloody urine, and lower abdominal or back pain. UTIs can lead to complications like kidney infections and sepsis if left untreated. Prevention strategies include staying hydrated, urinating when needed, and practicing good hygiene.
মূত্রনালীর সংক্রমণ (ইউটিআই) অন্যান্য লক্ষণগুলির মধ্যে পেটে ব্যথার কারণ হতে পারে। সাধারণ লক্ষণগুলির মধ্যে রয়েছে প্রস্রাবের সময় ব্যথা বা জ্বালাপোড়া, ঘন ঘন প্রস্রাব হওয়া, তাড়াহুড়ো করা, মেঘলা বা রক্তাক্ত প্রস্রাব এবং তলপেট বা পিঠে ব্যথা। চিকিৎসা না করা হলে ইউটিআই কিডনি সংক্রমণ এবং সেপসিসের মতো জটিলতা সৃষ্টি করতে পারে। প্রতিরোধের কৌশলগুলির মধ্যে রয়েছে হাইড্রেটেড থাকা, প্রয়োজনে প্রস্রাব করা এবং ভালো স্বাস্থ্যবিধি মেনে চলা।
Clinical Features:
- Lower abdominal pain or pressure: This can be a dull ache or sharp cramping pain in the lower abdomen, often described as suprapubic pain.
- Pain or burning during urination (dysuria): This is a common and often painful symptom of a UTI.
- Increased frequency and urgency: Feeling the need to urinate more often than usual, with a sudden urge to go.
- Cloudy or bloody urine: Urine may appear cloudy, dark, or have a reddish tinge due to the presence of blood.
- Back or flank pain: Pain in the lower back or sides, below the ribs, can indicate a kidney infection.
- Fever and chills: These symptoms may be present, especially if the infection has spread to the kidneys.
- Other symptoms: Nausea, vomiting, and feeling unwell can also occur.
তলপেটে ব্যথা বা চাপ: এটি তলপেটে একটি মৃদু ব্যথা বা তীব্র খিঁচুনি ব্যথা হতে পারে, যা প্রায়শই সুপ্রাপিউবিক ব্যথা হিসাবে বর্ণনা করা হয়।
প্রস্রাবের সময় ব্যথা বা জ্বালাপোড়া (ডাইসুরিয়া): এটি ইউটিআই-এর একটি সাধারণ এবং প্রায়শই বেদনাদায়ক লক্ষণ।
ঘন ঘন প্রস্রাব করা এবং তাড়াহুড়ো বৃদ্ধি: স্বাভাবিকের চেয়ে বেশি ঘন ঘন প্রস্রাব করার প্রয়োজন বোধ করা, হঠাৎ করে প্রস্রাব করার তাগিদ।
মেঘলা বা রক্তাক্ত প্রস্রাব: রক্তের উপস্থিতির কারণে প্রস্রাব মেঘলা, গাঢ় দেখাতে পারে অথবা লালচে আভা দেখাতে পারে।
পিঠে বা পার্শ্বে ব্যথা: পাঁজরের নীচের অংশে বা পাশে ব্যথা কিডনির সংক্রমণের ইঙ্গিত দিতে পারে।
জ্বর এবং ঠান্ডা লাগা: এই লক্ষণগুলি উপস্থিত থাকতে পারে, বিশেষ করে যদি সংক্রমণ কিডনিতে ছড়িয়ে পড়ে।
অন্যান্য লক্ষণ: বমি বমি ভাব, বমি এবং অসুস্থ বোধ করাও হতে পারে।
Diagnosis:
- Urinalysis:A urine sample is analyzed for the presence of bacteria, white blood cells, and other signs of infection.
- Urine culture:A urine sample is grown in a lab to identify the specific bacteria causing the infection and its antibiotic susceptibility.
- Imaging studies:In some cases, imaging tests like ultrasound or CT scans may be used to assess the urinary tract for structural abnormalities or complications.
প্রস্রাব বিশ্লেষণ: ব্যাকটেরিয়া, শ্বেত রক্তকণিকা এবং সংক্রমণের অন্যান্য লক্ষণের উপস্থিতির জন্য একটি প্রস্রাবের নমুনা বিশ্লেষণ করা হয়। প্রস্রাব কালচার: সংক্রমণের কারণ এবং এর অ্যান্টিবায়োটিক সংবেদনশীলতা সনাক্ত করার জন্য একটি ল্যাবে একটি প্রস্রাবের নমুনা তৈরি করা হয়। ইমেজিং স্টাডি: কিছু ক্ষেত্রে, কাঠামোগত অস্বাভাবিকতা বা জটিলতার জন্য মূত্রনালীর মূল্যায়নের জন্য আল্ট্রাসাউন্ড বা সিটি স্ক্যানের মতো ইমেজিং পরীক্ষা ব্যবহার করা যেতে পারে।
Treatment:
- Antibiotics: Antibiotics are the primary treatment for UTIs, prescribed based on the identified bacteria and its antibiotic sensitivity.
- Pain relief: Over-the-counter pain relievers like ibuprofen or acetaminophen can help manage pain and fever.
- Increased fluid intake: Drinking plenty of fluids helps flush out bacteria from the urinary tract.
- Warm compresses: Applying a warm compress to the lower abdomen can help relieve discomfort.
অ্যান্টিবায়োটিক: UTI-এর প্রাথমিক চিকিৎসা হল অ্যান্টিবায়োটিক, যা চিহ্নিত ব্যাকটেরিয়া এবং এর অ্যান্টিবায়োটিক সংবেদনশীলতার উপর ভিত্তি করে নির্ধারিত হয়।
Complications:
- Kidney infection (pyelonephritis):Untreated UTIs can spread to the kidneys, leading to fever, flank pain, and potentially permanent kidney damage.
- Sepsis:In severe cases, the infection can enter the bloodstream, causing sepsis, a life-threatening condition.
- Recurrent UTIs:Some individuals may experience frequent UTIs, requiring long-term management.
- Structural abnormalities:In some cases, UTIs can be linked to structural problems in the urinary tract, which may require surgical correction.
কিডনি সংক্রমণ (পাইলোনেফ্রাইটিস): চিকিৎসা না করা হলে ইউটিআই কিডনিতে ছড়িয়ে পড়তে পারে, যার ফলে জ্বর, পার্শ্বীয় ব্যথা এবং কিডনির স্থায়ী ক্ষতি হতে পারে। সেপসিস: গুরুতর ক্ষেত্রে, সংক্রমণ রক্তপ্রবাহে প্রবেশ করতে পারে, যার ফলে সেপসিস হতে পারে, যা একটি জীবন-হুমকিস্বরূপ অবস্থা। পুনরাবৃত্ত ইউটিআই: কিছু ব্যক্তি ঘন ঘন ইউটিআই অনুভব করতে পারেন যার জন্য দীর্ঘমেয়াদী ব্যবস্থাপনা প্রয়োজন। গঠনগত অস্বাভাবিকতা: কিছু ক্ষেত্রে, ইউটিআই মূত্রনালীর কাঠামোগত সমস্যার সাথে যুক্ত হতে পারে, যার জন্য অস্ত্রোপচারের মাধ্যমে সংশোধনের প্রয়োজন হতে পারে।
Prevention:
- Urinate when needed: Don’t hold in urine, as this can allow bacteria to multiply.
- Wipe from front to back: This helps prevent bacteria from the anus from entering the urethra.
- Stay hydrated: Drinking plenty of fluids helps flush out bacteria.
- Empty bladder after intercourse: This helps remove bacteria introduced during sexual activity.
- Consider cranberry products: Some studies suggest that cranberry products may help prevent UTIs, but more research is needed.
- Avoid irritating products: Some women find that certain products, like spermicides or douches, can increase the risk of UTIs.
- Treat vaginal infections promptly: Vaginal infections like yeast infections can sometimes lead to UTIs.
প্রয়োজন হলে প্রস্রাব করুন: প্রস্রাব আটকে রাখবেন না, কারণ এতে ব্যাকটেরিয়া বংশবৃদ্ধি করতে পারে।
সামনে থেকে পিছনে মুছুন: এটি মলদ্বার থেকে ব্যাকটেরিয়া মূত্রনালীতে প্রবেশ করতে বাধা দেয়।
হাইড্রেটেড থাকুন: প্রচুর পরিমাণে তরল পান করলে ব্যাকটেরিয়া দূর হতে সাহায্য করে।
সহবাসের পর মূত্রাশয় খালি করা: এটি যৌন কার্যকলাপের সময় প্রবেশ করা ব্যাকটেরিয়া দূর করতে সাহায্য করে।
ক্র্যানবেরি পণ্য বিবেচনা করুন: কিছু গবেষণায় দেখা গেছে যে ক্র্যানবেরি পণ্যগুলি ইউটিআই প্রতিরোধে সাহায্য করতে পারে, তবে আরও গবেষণা প্রয়োজন।
বিরক্তিকর পণ্য এড়িয়ে চলুন: কিছু মহিলা মনে করেন যে শুক্রাণু নাশক বা ডুচের মতো কিছু পণ্য ইউটিআই-এর ঝুঁকি বাড়িয়ে দিতে পারে।
যোনি সংক্রমণের দ্রুত চিকিৎসা করুন: ইস্ট সংক্রমণের মতো যোনি সংক্রমণ কখনও কখনও ইউটিআই-এর কারণ হতে পারে।
Abdominal Pain Due To Pelvic Inflammatory Disease
Pelvic Inflammatory Disease (PID) is an infection of the female reproductive organs that can cause abdominal pain. It’s often caused by sexually transmitted infections (STIs) like gonorrhea or chlamydia, but can also be due to other vaginal bacteria. Symptoms include lower abdominal pain, abnormal vaginal discharge, pain during sex, and irregular bleeding.
পেলভিক ইনফ্ল্যামেটরি ডিজিজ (PID) হল মহিলাদের প্রজনন অঙ্গের একটি সংক্রমণ যা পেটে ব্যথার কারণ হতে পারে। এটি প্রায়শই গনোরিয়া বা ক্ল্যামিডিয়ার মতো যৌনবাহিত সংক্রমণের (STI) কারণে হয়, তবে অন্যান্য যোনি ব্যাকটেরিয়ার কারণেও হতে পারে। লক্ষণগুলির মধ্যে রয়েছে তলপেটে ব্যথা, অস্বাভাবিক যোনি স্রাব, যৌনমিলনের সময় ব্যথা এবং অনিয়মিত রক্তপাত।
Causes:
- Sexually Transmitted Infections (STIs): Gonorrhea and chlamydia are the most common culprits.
- Other Bacteria: Normal vaginal bacteria can sometimes ascend and cause PID.
- Procedures: Rarely, procedures like IUD insertion or abortions can increase the risk if not performed under sterile conditions.
যৌনবাহিত সংক্রমণ (STIs): গনোরিয়া এবং ক্ল্যামিডিয়া হল সবচেয়ে সাধারণ অপরাধী।
অন্যান্য ব্যাকটেরিয়া: সাধারণ যোনিপথের ব্যাকটেরিয়া কখনও কখনও উপরে উঠে PID সৃষ্টি করতে পারে।
পদ্ধতি: খুব কমই, IUD প্রবেশ করানো বা গর্ভপাতের মতো পদ্ধতিগুলি জীবাণুমুক্ত পরিবেশে না করা হলে ঝুঁকি বাড়িয়ে তুলতে পারে।
Clinical Features:
- Abnormal vaginal discharge: May be yellow, green, or have a foul odor.
- Lower abdominal pain or tenderness: This is the most common symptom.
- Pain during or after sex (dyspareunia):
- Irregular vaginal bleeding or spotting: Including between periods or after intercourse.
- Fever, nausea, and vomiting: More common in severe cases.
- Painful urination: Burning sensation when urinating.
- Lower back pain:
অস্বাভাবিক যোনি স্রাব: হলুদ, সবুজ হতে পারে, অথবা দুর্গন্ধযুক্ত হতে পারে। তলপেটে ব্যথা বা কোমলতা: এটি সবচেয়ে সাধারণ লক্ষণ। যৌনমিলনের সময় বা পরে ব্যথা (ডিসপেরিউনিয়া): অনিয়মিত যোনিপথে রক্তপাত বা দাগ: ঋতুস্রাবের মাঝামাঝি বা সহবাসের পরেও। জ্বর, বমি বমি ভাব এবং বমি: গুরুতর ক্ষেত্রে এটি বেশি দেখা যায়। প্রস্রাবে ব্যথা: প্রস্রাব করার সময় জ্বালাপোড়া। কোমরের নিচের অংশে ব্যথা Diagnosis:
- Physical Exam: Pelvic exam to check for tenderness and discharge.
- Cervical Swabs: Testing for STIs like gonorrhea and chlamydia.
- Blood Tests: May be done to check for infection markers.
- Imaging: Ultrasound or laparoscopy may be used in some cases.
শারীরিক পরীক্ষা: কোমলতা এবং স্রাব পরীক্ষা করার জন্য পেলভিক পরীক্ষা।
সার্ভিকাল সোয়াব: গনোরিয়া এবং ক্ল্যামিডিয়ার মতো যৌনবাহিত রোগগুলির পরীক্ষা।
রক্ত পরীক্ষা: সংক্রমণের চিহ্ন পরীক্ষা করার জন্য করা যেতে পারে।
ইমেজিং: কিছু ক্ষেত্রে আল্ট্রাসাউন্ড বা ল্যাপারোস্কোপি ব্যবহার করা যেতে পারে।
Treatment:
- Antibiotics: Usually a combination of antibiotics to cover a wide range of bacteria.
- Complete the Course: It’s crucial to finish the entire course of antibiotics, even if symptoms improve.
- Sexual Partner Treatment: All sexual partners need to be treated to prevent reinfection.
- Hospitalization: In severe cases, intravenous antibiotics may be needed.
অ্যান্টিবায়োটিক: সাধারণত বিভিন্ন ধরণের ব্যাকটেরিয়াকে কভার করার জন্য অ্যান্টিবায়োটিকের সংমিশ্রণ। কোর্সটি সম্পূর্ণ করুন: লক্ষণগুলির উন্নতি হলেও অ্যান্টিবায়োটিকের সম্পূর্ণ কোর্সটি শেষ করা অত্যন্ত গুরুত্বপূর্ণ। যৌন সঙ্গীর চিকিৎসা: পুনরায় সংক্রমণ রোধ করার জন্য সমস্ত যৌন সঙ্গীর চিকিৎসা করা প্রয়োজন। হাসপাতালে ভর্তি: গুরুতর ক্ষেত্রে, শিরায় অ্যান্টিবায়োটিকের প্রয়োজন হতে পারে।
Complications:
- Chronic Pelvic Pain: Persistent pain in the lower abdomen or pelvis.
- Infertility: Damage to the fallopian tubes can affect fertility.
- Ectopic Pregnancy: Pregnancy outside the uterus, often in the fallopian tube, which is a medical emergency.
- Tubo-ovarian Abscess: Pus-filled pockets in the fallopian tubes or ovaries.
- Adhesions: Scar tissue formation in the pelvic area.
দীর্ঘস্থায়ী পেলভিক ব্যথা: তলপেট বা পেলভিসে ক্রমাগত ব্যথা।
বন্ধ্যাত্ব: ফ্যালোপিয়ান টিউবের ক্ষতি প্রজনন ক্ষমতাকে প্রভাবিত করতে পারে।
একটোপিক গর্ভাবস্থা: জরায়ুর বাইরে গর্ভাবস্থা, প্রায়শই ফ্যালোপিয়ান টিউবে, যা একটি জরুরি চিকিৎসা।
টিউবো-ওভারিয়ান ফোড়া: ফ্যালোপিয়ান টিউব বা ডিম্বাশয়ে পুঁজ ভর্তি পকেট।
আঠালোতা: পেলভিক অঞ্চলে দাগযুক্ত টিস্যু গঠন।
Prevention:
- Safe Sex: Use condoms consistently and correctly.
- Limit Partners: Reducing the number of sexual partners lowers risk.
- Regular Checkups: Early diagnosis and treatment of STIs is crucial.
- Prompt Treatment of STIs: Treating STIs early can prevent PID.
- Avoid Douching: Douching can disrupt the natural balance of bacteria in the vagina.
নিরাপদ যৌন মিলন: কন্ডোম নিয়মিত এবং সঠিকভাবে ব্যবহার করুন।
সীমিত অংশীদার: যৌন সঙ্গীর সংখ্যা কমানো ঝুঁকি কমায়।
নিয়মিত চেকআপ: STI-এর প্রাথমিক রোগ নির্ণয় এবং চিকিৎসা অত্যন্ত গুরুত্বপূর্ণ।
STI-এর দ্রুত চিকিৎসা: STI-এর প্রাথমিক চিকিৎসা PID প্রতিরোধ করতে পারে।
ডাউচিং এড়িয়ে চলুন: ডাউচিং যোনিতে ব্যাকটেরিয়ার প্রাকৃতিক ভারসাম্যকে ব্যাহত করতে পারে।
Abdominal Pain Due To Constipation
Abdominal pain from constipation can stem from various factors. These factors are low-fiber diet, inadequate fluid intake, lack of physical activity, and certain medications. Symptoms can range from mild discomfort to severe cramping and bloating. Treatment involves lifestyle adjustments like increasing fiber and fluid intake, regular exercise, and, in some cases, over-the-counter or prescription medications. Preventing constipation through diet, hydration, and activity can minimize the risk of associated abdominal pain.
কোষ্ঠকাঠিন্যের কারণে পেটে ব্যথা বিভিন্ন কারণে হতে পারে। এই কারণগুলি হল কম ফাইবারযুক্ত খাবার, অপর্যাপ্ত তরল গ্রহণ, শারীরিক কার্যকলাপের অভাব এবং কিছু ওষুধ। লক্ষণগুলি হালকা অস্বস্তি থেকে শুরু করে তীব্র খিঁচুনি এবং পেট ফাঁপা পর্যন্ত হতে পারে। চিকিৎসার মধ্যে রয়েছে জীবনযাত্রার পরিবর্তন যেমন ফাইবার এবং তরল গ্রহণ বৃদ্ধি, নিয়মিত ব্যায়াম এবং কিছু ক্ষেত্রে, ওভার-দ্য-কাউন্টার বা প্রেসক্রিপশন ওষুধ। খাদ্য, জলয়োজন এবং কার্যকলাপের মাধ্যমে কোষ্ঠকাঠিন্য প্রতিরোধ করলে পেটে ব্যথার ঝুঁকি কমানো যায়।
Causes of Abdominal Pain Due to Constipation:
- Dietary Factors:Insufficient fiber intake, which adds bulk to stool, and dehydration, which can make stools hard and difficult to pass, are major contributors.
- Lifestyle Factors:Lack of physical activity can slow down bowel transit time, leading to constipation. Ignoring the urge to defecate can also exacerbate the problem.
- Medications:Certain medications, like opioid pain relievers and some antidepressants, can slow down bowel movements.
- Medical Conditions:Conditions like irritable bowel syndrome (IBS), pelvic floor dysfunction, and neurological disorders can also cause constipation and abdominal pain.
খাদ্যতালিকাগত কারণ: অপর্যাপ্ত ফাইবার গ্রহণ, যা মলের পরিমাণ বৃদ্ধি করে এবং ডিহাইড্রেশন, যা মলকে শক্ত এবং নির্গমন কঠিন করে তুলতে পারে, এর প্রধান কারণ। জীবনযাত্রার কারণ: শারীরিক কার্যকলাপের অভাব অন্ত্রের চলাচলের সময়কে ধীর করে দিতে পারে, যার ফলে কোষ্ঠকাঠিন্য হতে পারে। মলত্যাগের তাগিদ উপেক্ষা করাও সমস্যাটিকে আরও বাড়িয়ে তুলতে পারে। ঔষধ: কিছু ওষুধ, যেমন ওপিওয়েড ব্যথানাশক এবং কিছু অ্যান্টিডিপ্রেসেন্ট, অন্ত্রের গতি কমিয়ে দিতে পারে। চিকিৎসাগত অবস্থা:ইরিটেবল বাওয়েল সিনড্রোম (IBS), পেলভিক ফ্লোর ডিসফাংশন এবং স্নায়বিক রোগের মতো অবস্থাও কোষ্ঠকাঠিন্য এবং পেটে ব্যথার কারণ হতে পারে।
Clinical Features (Symptoms):
- Infrequent bowel movements: Passing stools less often than usual.
- Straining: Difficulty or pain while passing stools.
- Hard, dry stools: Stool that is difficult to pass and may be lumpy.
- Abdominal discomfort or pain: Ranges from mild cramping to severe pain and bloating.
- Feeling of incomplete evacuation: The sensation that bowel movements are not complete.
- Visible abdominal distention: The abdomen may appear swollen.
মলত্যাগের সময় মলত্যাগ কম হওয়া: স্বাভাবিকের চেয়ে কম ঘন ঘন মলত্যাগ। চাপ: মলত্যাগের সময় অসুবিধা বা ব্যথা। শক্ত, শুষ্ক মল: মলত্যাগ করা কঠিন এবং এটি পিণ্ডযুক্ত হতে পারে। পেটে অস্বস্তি বা ব্যথা: হালকা খিঁচুনি থেকে তীব্র ব্যথা এবং পেট ফাঁপা পর্যন্ত হতে পারে। অসম্পূর্ণ মলত্যাগের অনুভূতি: মলত্যাগ সম্পূর্ণ না হওয়ার অনুভূতি। দৃশ্যমান পেটের স্ফীতি: পেট ফুলে যেতে পারে।
Diagnosis:
- Medical History and Physical Exam:A doctor will inquire about bowel habits, diet, medications, and perform a physical exam to assess the abdomen.
- Further Testing:If symptoms are severe or persistent, or if there are other concerning symptoms like blood in the stool or unexplained weight loss, further investigations like colonoscopy, stool tests, or imaging scans (CT or MRI) may be needed.
চিকিৎসার ইতিহাস এবং শারীরিক পরীক্ষা: একজন ডাক্তার মলত্যাগের অভ্যাস, খাদ্যাভ্যাস, ওষুধ সম্পর্কে জিজ্ঞাসা করবেন এবং পেটের অবস্থা মূল্যায়নের জন্য একটি শারীরিক পরীক্ষা করবেন। আরও পরীক্ষা: যদি লক্ষণগুলি তীব্র বা স্থায়ী হয়, অথবা মলে রক্ত বা অব্যক্ত ওজন হ্রাসের মতো অন্যান্য উদ্বেগজনক লক্ষণ থাকে, তাহলে কোলনোস্কোপি, মল পরীক্ষা, অথবা ইমেজিং স্ক্যান (সিটি বা এমআরআই) এর মতো আরও তদন্তের প্রয়োজন হতে পারে।
Treatment:
- Lifestyle Modifications:
- Increase Fiber Intake: Gradually increase consumption of fiber-rich foods like fruits, vegetables, and whole grains.
- Hydration: Drink plenty of water and other fluids to soften stools.
- Regular Exercise: Engage in regular physical activity to stimulate bowel movements.
- Establish a Bowel Routine: Try to have a bowel movement at the same time each day, preferably after meals.
ফাইবার গ্রহণ বৃদ্ধি করুন: ধীরে ধীরে ফল, শাকসবজি এবং গোটা শস্যের মতো ফাইবার সমৃদ্ধ খাবার গ্রহণ বৃদ্ধি করুন। হাইড্রেশন: মল নরম করার জন্য প্রচুর পরিমাণে জল এবং অন্যান্য তরল পান করুন। নিয়মিত ব্যায়াম: মলত্যাগকে উদ্দীপিত করার জন্য নিয়মিত শারীরিক কার্যকলাপে অংশগ্রহণ করুন। মলত্যাগের একটি রুটিন তৈরি করুন: প্রতিদিন একই সময়ে মলত্যাগ করার চেষ্টা করুন, বিশেষ করে খাবারের পরে।
- Medications:
- Laxatives: Over-the-counter or prescription laxatives can help soften stools and promote bowel movements.
- Enemas: In some cases, enemas may be used to relieve severe constipation.
- Other medications: Depending on the underlying cause, medications for IBS or other conditions may be necessary.
জোলাপ: ওভার-দ্য-কাউন্টার বা প্রেসক্রিপশন জোলাপ মল নরম করতে এবং মলত্যাগকে উৎসাহিত করতে সাহায্য করতে পারে। এনিমা: কিছু ক্ষেত্রে, তীব্র কোষ্ঠকাঠিন্য দূর করতে এনিমা ব্যবহার করা যেতে পারে। অন্যান্য ওষুধ: অন্তর্নিহিত কারণের উপর নির্ভর করে, আইবিএস বা অন্যান্য অবস্থার জন্য ওষুধের প্রয়োজন হতে পারে।
Complications:
- Fecal Impaction: Hardened stool that gets stuck in the rectum and cannot be passed.
- Anal Fissures: Tears in the lining of the anus caused by straining to pass hard stools.
- Hemorrhoids: Enlarged veins in the anus and rectum that can cause bleeding and pain.
- Rectal Prolapse: Protrusion of the rectum through the anus.
মলের আঘাত: শক্ত মল যা মলদ্বারে আটকে যায় এবং বের হতে পারে না।
মলদ্বারে ফাটল: শক্ত মলত্যাগের জন্য চাপ দেওয়ার কারণে মলদ্বারের আস্তরণে কান্না।
অর্শ: মলদ্বার এবং মলদ্বারে বর্ধিত শিরা যা রক্তপাত এবং ব্যথার কারণ হতে পারে।
রেক্টাল প্রোল্যাপস: মলদ্বার দিয়ে মলদ্বার বেরিয়ে যাওয়া।
Prevention:
- High-Fiber Diet: Consume a diet rich in fruits, vegetables, and whole grains.
- Adequate Hydration: Drink plenty of fluids throughout the day.
- Regular Exercise: Maintain an active lifestyle to promote regular bowel movements.
- Respond to Urge to Defecate: Do not delay bowel movements when the urge arises.
উচ্চ আঁশযুক্ত খাবার: ফল, শাকসবজি এবং গোটা শস্য সমৃদ্ধ খাবার গ্রহণ করুন।
পর্যাপ্ত জলয়োজন: সারাদিন প্রচুর পরিমাণে তরল পান করুন।
নিয়মিত ব্যায়াম: নিয়মিত মলত্যাগের জন্য একটি সক্রিয় জীবনধারা বজায় রাখুন।
মলত্যাগের তাগিদে সাড়া দিন: যখন মলত্যাগের তাগিদ দেখা দেয়, তখন মলত্যাগ বিলম্বিত করবেন না।
High Fiber Foods Chart
A high-fiber diet can be achieved by incorporating foods likefruits, vegetables, whole grains, legumes, and nuts and seeds into your daily meals. Here’s a chart highlighting some excellent choices:
আপনার প্রতিদিনের খাবারে ফল, শাকসবজি, গোটা শস্য, ডাল, বাদাম এবং বীজের মতো খাবার অন্তর্ভুক্ত করে উচ্চ ফাইবারযুক্ত খাদ্য অর্জন করা যেতে পারে। এখানে কিছু চমৎকার পছন্দ তুলে ধরা একটি চার্ট দেওয়া হল:
| Food Group | Specific Examples | Approximate Fiber Content (per serving) |
|---|---|---|
| Fruits | Apples (with skin), Berries, Pears, Avocados | Varies, but generally 2-5 grams per serving |
| Vegetables | Broccoli, Carrots, Brussels sprouts, Artichokes, Spinach | Varies, but generally 2-5 grams per serving |
| Whole Grains | Oatmeal, Whole wheat bread, Quinoa, Popcorn, Barley | Varies, but generally 2-6 grams per serving |
| Legumes | Lentils, Black beans, Chickpeas, Split peas, Kidney beans | Varies, but generally 7-15 grams per cup |
| Nuts and Seeds | Almonds, Chia seeds, Sunflower seeds, Pistachios | Varies, but generally 2-10 grams per ounce |
Abdominal Pain Due To Indigestion
Indigestion, also known as dyspepsia, is a common condition causing discomfort or pain in the upper abdomen. It’s not a disease itself, but rather a collection of symptoms that can stem from various causes. Common symptoms include upper abdominal pain, feeling full quickly after eating, bloating, and heartburn. Causes range from dietary factors and lifestyle choices to underlying conditions like peptic ulcers or H. pylori infection. Treatment focuses on addressing the underlying cause and managing symptoms through lifestyle changes, medications, or, in some cases, endoscopic procedures.
বদহজম, যা ডিসপেপসিয়া নামেও পরিচিত, একটি সাধারণ অবস্থা যা উপরের পেটে অস্বস্তি বা ব্যথা সৃষ্টি করে। এটি নিজেই কোনও রোগ নয়, বরং বিভিন্ন কারণে উদ্ভূত লক্ষণগুলির একটি সমষ্টি। সাধারণ লক্ষণগুলির মধ্যে রয়েছে উপরের পেটে ব্যথা, খাওয়ার পরে দ্রুত পেট ভরা অনুভূতি, পেট ফাঁপা এবং অম্বল। কারণগুলি খাদ্যতালিকাগত কারণ এবং জীবনযাত্রার পছন্দ থেকে শুরু করে পেপটিক আলসার বা এইচ. পাইলোরি সংক্রমণের মতো অন্তর্নিহিত অবস্থা পর্যন্ত। চিকিৎসার লক্ষ্য হল অন্তর্নিহিত কারণ মোকাবেলা করা এবং জীবনধারা পরিবর্তন, ওষুধ বা কিছু ক্ষেত্রে এন্ডোস্কোপিক পদ্ধতির মাধ্যমে লক্ষণগুলি পরিচালনা করা।
Causes:
- Dietary Factors: Eating large meals, fatty or spicy foods, or consuming too much alcohol or caffeine can trigger indigestion.
- Lifestyle Factors: Smoking, stress, and being overweight can also contribute to indigestion.
- Underlying Conditions: Peptic ulcers, gastroesophageal reflux disease (GERD), H. pylori infection, and even certain medications can cause or worsen indigestion.
- Functional Dyspepsia: This refers to indigestion without a clear physical cause.
খাদ্যতালিকাগত কারণ: বেশি খাবার, চর্বিযুক্ত বা মশলাদার খাবার খাওয়া, অথবা অতিরিক্ত অ্যালকোহল বা ক্যাফেইন গ্রহণ বদহজমের কারণ হতে পারে। জীবনযাত্রার কারণ: ধূমপান, মানসিক চাপ এবং অতিরিক্ত ওজনও বদহজমের কারণ হতে পারে। অন্তর্নিহিত অবস্থা: পেপটিক আলসার, গ্যাস্ট্রোইসোফেজিয়াল রিফ্লাক্স ডিজিজ (GERD), এইচ. পাইলোরি সংক্রমণ, এমনকি কিছু ওষুধও বদহজমের কারণ হতে পারে বা আরও খারাপ করতে পারে। কার্যকরী বদহজম: এটি কোনও স্পষ্ট শারীরিক কারণ ছাড়াই বদহজমকে বোঝায়।
Clinical Features (Symptoms):
- Upper abdominal pain or discomfort: This is the most common symptom.
- Feeling full quickly during or after eating (early satiety) .
- Bloating: A feeling of fullness and tightness in the abdomen.
- Excessive gas and belching .
- Heartburn: A burning sensation in the chest, often rising to the throat.
- Nausea and vomiting: Can occur in some cases.
পেটের উপরের অংশে ব্যথা বা অস্বস্তি: এটি সবচেয়ে সাধারণ লক্ষণ। খাওয়ার সময় বা পরে দ্রুত পেট ভরে যাওয়া (প্রাথমিক পেট ভরে যাওয়া)। পেট ফুলে যাওয়া: পেটে পেট ভরে যাওয়া এবং টানটান ভাব। অতিরিক্ত গ্যাস এবং ঢেকুর। অম্বল: বুকে জ্বালাপোড়া, প্রায়শই গলা পর্যন্ত উঠে। বমি বমি ভাব এবং বমি: কিছু ক্ষেত্রে হতে পারে।
Diagnosis:
- Medical History and Physical Exam: A doctor will assess your symptoms, diet, and lifestyle.
- Endoscopy: A procedure where a thin, flexible tube with a camera is inserted into the digestive tract to visualize the lining of the stomach and duodenum.
- H. pylori Testing: Breath or stool tests can detect the presence of H. pylori bacteria.
- Imaging Tests: X-rays or CT scans may be used to rule out other conditions like intestinal obstruction.
চিকিৎসার ইতিহাস এবং শারীরিক পরীক্ষা: একজন ডাক্তার আপনার লক্ষণ, খাদ্যাভ্যাস এবং জীবনধারা মূল্যায়ন করবেন।
এন্ডোস্কোপি: এমন একটি পদ্ধতি যেখানে পাকস্থলী এবং ডুওডেনামের আস্তরণ কল্পনা করার জন্য পাকস্থলীতে একটি পাতলা, নমনীয় নল ঢোকানো হয়।
এইচ. পাইলোরি পরীক্ষা: শ্বাস-প্রশ্বাস বা মল পরীক্ষায় এইচ. পাইলোরি ব্যাকটেরিয়ার উপস্থিতি সনাক্ত করা যায়।
ইমেজিং পরীক্ষা: অন্ত্রের বাধার মতো অন্যান্য অবস্থা বাতিল করার জন্য এক্স-রে বা সিটি স্ক্যান ব্যবহার করা যেতে পারে।
Treatment:
- Lifestyle Modifications: Adjusting diet, eating smaller meals, avoiding trigger foods, and managing stress are important initial steps.
- Medications:
- Antacids: Help neutralize stomach acid.
- H2 blockers: Reduce acid production.
- Proton pump inhibitors (PPIs): Block acid production more effectively.
- Antibiotics: Used to treat H. pylori infection.
- Prokinetics: Help speed up stomach emptying.
- Endoscopy:In some cases, procedures like endoscopic mucosal resection (EMR) may be necessary for certain conditions.
জীবনযাত্রার পরিবর্তন: খাদ্যাভ্যাস সামঞ্জস্য করা, কম খাবার খাওয়া, ট্রিগার খাবার এড়িয়ে চলা এবং চাপ নিয়ন্ত্রণ করা গুরুত্বপূর্ণ প্রাথমিক পদক্ষেপ।
অ্যান্টাসিড: পাকস্থলীর অ্যাসিড নিরপেক্ষ করতে সাহায্য করে।
H2 ব্লকার: অ্যাসিড উৎপাদন কমায়।
প্রোটন পাম্প ইনহিবিটর (PPI): অ্যাসিড উৎপাদন আরও কার্যকরভাবে বন্ধ করে।
অ্যান্টিবায়োটিক: H. পাইলোরি সংক্রমণের চিকিৎসায় ব্যবহৃত হয়।
প্রোকাইনেটিক্স: পেট খালি করার প্রক্রিয়া দ্রুত করতে সাহায্য করে।
এন্ডোস্কোপি: কিছু ক্ষেত্রে, নির্দিষ্ট অবস্থার জন্য এন্ডোস্কোপিক মিউকোসাল রিসেকশন (EMR) এর মতো পদ্ধতির প্রয়োজন হতে পারে।
Complications:
- Chronic indigestion: can lead to ulcers, bleeding, or even an increased risk of certain cancers in rare cases.
- Uncontrolled heartburn: can contribute to esophageal damage and Barrett’s esophagus.
দীর্ঘস্থায়ী বদহজম: কখনও কখনও আলসার, রক্তপাত, এমনকি কিছু ক্যান্সারের ঝুঁকিও বাড়তে পারে। অনিয়ন্ত্রিত অম্বল: খাদ্যনালী এবং ব্যারেটের খাদ্যনালীর ক্ষতি করতে পারে।
Prevention:
- Maintain a healthy weight: Obesity can worsen indigestion.
- Eat smaller, more frequent meals: Avoid overeating.
- Identify and avoid trigger foods: Fatty, spicy, or acidic foods can cause issues.
- Quit smoking: Smoking exacerbates indigestion.
- Manage stress: Stress can contribute to digestive problems.
- Limit alcohol and caffeine: These can irritate the stomach.
- Avoid lying down immediately after eating: Allow time for digestion.
- Consider elevating the head of your bed: Helps with acid reflux.
স্বাস্থ্যকর ওজন বজায় রাখুন: স্থূলতা বদহজমের সমস্যা আরও বাড়িয়ে তুলতে পারে। ছোট ছোট খাবার খান, ঘন ঘন খান: অতিরিক্ত খাওয়া এড়িয়ে চলুন। চর্বিযুক্ত, মশলাদার বা অ্যাসিডিক খাবার সমস্যা তৈরি করতে পারে এমন খাবারগুলি সনাক্ত করুন এবং এড়িয়ে চলুন। ধূমপান ত্যাগ করুন: ধূমপান বদহজমকে আরও বাড়িয়ে তোলে। মানসিক চাপ নিয়ন্ত্রণ করুন: মানসিক চাপ হজমের সমস্যায় অবদান রাখতে পারে। অ্যালকোহল এবং ক্যাফেইন সীমিত করুন: এগুলি পেটে জ্বালাপোড়া করতে পারে। খাওয়ার পরপরই শুয়ে থাকা এড়িয়ে চলুন: হজমের জন্য সময় দিন। আপনার বিছানার মাথা উঁচু করে রাখার কথা বিবেচনা করুন: অ্যাসিড রিফ্লাক্সে সাহায্য করে।
Abdominal Pain Due To Food Allergies
Food allergies can cause abdominal pain due to an immune system reaction to specific food proteins. Common symptoms include abdominal cramps, vomiting, and diarrhea.
খাদ্যের অ্যালার্জির কারণে নির্দিষ্ট খাদ্য প্রোটিনের প্রতি রোগ প্রতিরোধ ব্যবস্থার প্রতিক্রিয়ার কারণে পেটে ব্যথা হতে পারে। সাধারণ লক্ষণগুলির মধ্যে রয়েছে পেটে ব্যথা, বমি এবং ডায়রিয়া।
Causes:
- Immune System Misidentification:Food allergies occur when the immune system mistakenly identifies a food protein as harmful and mounts an immune response.
- IgE-mediated Reactions:The most common type of reaction involves IgE antibodies, which trigger the release of chemicals that cause allergy symptoms.
- Other Immune Mechanisms:While IgE-mediated reactions are common, other immune pathways can also contribute to food allergies and related conditions like eosinophilic esophagitis.
রোগ প্রতিরোধ ব্যবস্থার ভুল শনাক্তকরণ: খাদ্যে অ্যালার্জি তখনই হয় যখন রোগ প্রতিরোধ ব্যবস্থা ভুল করে খাদ্য প্রোটিনকে ক্ষতিকারক হিসেবে শনাক্ত করে এবং রোগ প্রতিরোধ ক্ষমতা তৈরি করে। IgE-মধ্যস্থ প্রতিক্রিয়া: সবচেয়ে সাধারণ ধরণের প্রতিক্রিয়ার মধ্যে রয়েছে IgE অ্যান্টিবডি, যা অ্যালার্জির লক্ষণ সৃষ্টিকারী রাসায়নিক পদার্থের মুক্তিকে ট্রিগার করে। অন্যান্য রোগ প্রতিরোধ ব্যবস্থা: যদিও IgE-মধ্যস্থ প্রতিক্রিয়া সাধারণ, অন্যান্য রোগ প্রতিরোধ ব্যবস্থাও খাদ্যে অ্যালার্জি এবং ইওসিনোফিলিক খাদ্যনালী প্রদাহের মতো সম্পর্কিত অবস্থার কারণ হতে পারে।
Clinical Features:
- Gastrointestinal:Abdominal pain, cramping, nausea, vomiting, and diarrhea are common gastrointestinal symptoms.
- Other Symptoms:Skin reactions (hives, eczema), respiratory issues (sneezing, wheezing, shortness of breath), and cardiovascular symptoms (rapid pulse, dizziness) can also occur.
- Anaphylaxis:A severe, life-threatening reaction that can involve multiple body systems, including difficulty breathing, a drop in blood pressure, and loss of consciousness.
পাকস্থলী: পেটে ব্যথা, খিঁচুনি, বমি বমি ভাব, বমি এবং ডায়রিয়া হল সাধারণ পাকস্থলীর লক্ষণ। অন্যান্য লক্ষণ: ত্বকের প্রতিক্রিয়া (আমবাতি, একজিমা), শ্বাসকষ্ট (হাঁচি, শ্বাসকষ্ট, শ্বাসকষ্ট), এবং হৃদরোগের লক্ষণ (দ্রুত নাড়ি, মাথা ঘোরা)ও দেখা দিতে পারে। অ্যানাফিল্যাক্সিস: একটি তীব্র, জীবন-হুমকির প্রতিক্রিয়া যা শরীরের একাধিক সিস্টেমকে প্রভাবিত করতে পারে, যার মধ্যে শ্বাসকষ্ট, রক্তচাপ কমে যাওয়া এবং চেতনা হারানো অন্তর্ভুক্ত।
Diagnosis:
- Detailed History: A thorough review of symptoms, food history, and family history of allergies is crucial.
- Allergy Testing: Skin prick tests and blood tests (measuring IgE levels) can help identify specific allergens.
- Elimination Diet: Excluding suspect foods from the diet and then reintroducing them one at a time can help pinpoint the trigger.
- Oral Food Challenge: This test involves consuming small, increasing amounts of the suspected food under medical supervision to assess the reaction.
বিস্তারিত ইতিহাস: লক্ষণ, খাবারের ইতিহাস এবং অ্যালার্জির পারিবারিক ইতিহাসের পুঙ্খানুপুঙ্খ পর্যালোচনা অত্যন্ত গুরুত্বপূর্ণ। অ্যালার্জি পরীক্ষা: ত্বকের প্রিক পরীক্ষা এবং রক্ত পরীক্ষা (IgE মাত্রা পরিমাপ) নির্দিষ্ট অ্যালার্জেন সনাক্ত করতে সাহায্য করতে পারে। নির্মূল খাদ্য: খাদ্য থেকে সন্দেহজনক খাবার বাদ দেওয়া এবং তারপর একবারে সেগুলি পুনরায় প্রবর্তন করা ট্রিগারটি সনাক্ত করতে সহায়তা করতে পারে। মৌখিক খাদ্য চ্যালেঞ্জ: এই পরীক্ষায় প্রতিক্রিয়া মূল্যায়ন করার জন্য চিকিৎসা তত্ত্বাবধানে সন্দেহজনক খাবারের অল্প পরিমাণে, ক্রমবর্ধমান পরিমাণে গ্রহণ করা জড়িত।
Treatment:
- Avoidance: The primary treatment for food allergies is strict avoidance of the offending food.
- Medications: Antihistamines can help relieve mild to moderate symptoms like hives and swelling.
- Epinephrine: For severe reactions (anaphylaxis), an epinephrine auto-injector (EpiPen) is necessary to counter the allergic reaction.
- Oral Immunotherapy (OIT):This involves gradually exposing the individual to increasing amounts of the allergen to build tolerance.
পরিহার: খাদ্য অ্যালার্জির প্রাথমিক চিকিৎসা হল আপত্তিকর খাবার কঠোরভাবে এড়িয়ে চলা। ঔষধ: অ্যান্টিহিস্টামাইনগুলি আমবাত এবং ফোলাভাবের মতো হালকা থেকে মাঝারি লক্ষণগুলি উপশম করতে সাহায্য করতে পারে। এপিনেফ্রিন: তীব্র প্রতিক্রিয়ার (অ্যানাফিল্যাক্সিস) জন্য, অ্যালার্জির প্রতিক্রিয়া মোকাবেলা করার জন্য একটি এপিনেফ্রিন অটো-ইনজেক্টর (এপিপেন) প্রয়োজন। ওরাল ইমিউনোথেরাপি (OIT): এর মধ্যে ধীরে ধীরে ব্যক্তিকে অ্যালার্জেনের পরিমাণ বৃদ্ধির সাথে প্রকাশ করা জড়িত যাতে সহনশীলতা তৈরি হয়।
Complications:
- Anaphylaxis:The most severe complication, potentially leading to respiratory or cardiovascular collapse.
- Eosinophilic Esophagitis (EoE):A chronic inflammatory condition of the esophagus that can be associated with food allergies.
- Chronic Abdominal Pain:In some cases, food sensitivities can lead to chronic abdominal pain if not addressed.
অ্যানাফিল্যাক্সিস: সবচেয়ে গুরুতর জটিলতা, যা শ্বাসযন্ত্র বা হৃদযন্ত্রের পতনের কারণ হতে পারে।
ইওসিনোফিলিক খাদ্যনালীর প্রদাহ (EoE): খাদ্যনালীর একটি দীর্ঘস্থায়ী প্রদাহজনক অবস্থা যা খাদ্য অ্যালার্জির সাথে যুক্ত হতে পারে।
দীর্ঘস্থায়ী পেটে ব্যথা: কিছু ক্ষেত্রে, খাদ্য সংবেদনশীলতার চিকিৎসা না করা হলে দীর্ঘস্থায়ী পেটে ব্যথা হতে পারে।
Prevention:
- Early Introduction of Allergens:In some cases, introducing allergenic foods early in life (e.g., peanuts) may reduce the risk of developing allergies.
- Breastfeeding:Breastfeeding has been shown to have a protective effect against the development of food allergies.
- Hygiene Hypothesis:Exposure to a wider range of microbes early in life may play a role in regulating the immune system and preventing allergies.
- Food Label Awareness:Carefully reading food labels and avoiding cross-contamination are essential for individuals with food allergies.
অ্যালার্জেনের প্রাথমিক পরিচয়: কিছু ক্ষেত্রে, জীবনের প্রথম দিকে অ্যালার্জেনিক খাবার (যেমন, চিনাবাদাম) খাওয়ালে অ্যালার্জির ঝুঁকি কমে যেতে পারে। বুকের দুধ খাওয়ানো: খাদ্য অ্যালার্জির বিকাশের বিরুদ্ধে স্তন্যপান করানোর একটি প্রতিরক্ষামূলক প্রভাব রয়েছে বলে প্রমাণিত হয়েছে। স্বাস্থ্যবিধি অনুমান: জীবনের প্রথম দিকে বিভিন্ন ধরণের জীবাণুর সংস্পর্শে আসা রোগ প্রতিরোধ ক্ষমতা নিয়ন্ত্রণে এবং অ্যালার্জি প্রতিরোধে ভূমিকা পালন করতে পারে। খাদ্য লেবেল সচেতনতা: খাদ্য অ্যালার্জিযুক্ত ব্যক্তিদের জন্য সাবধানে খাবারের লেবেল পড়া এবং ক্রস-দূষণ এড়ানো অপরিহার্য।
Abdominal Pain Due To Food Poisoning
Food poisoning typically causes abdominal pain along with other symptoms like nausea, vomiting, and diarrhea. It’s usually caused by consuming contaminated food or drink containing bacteria, viruses, or toxins. Diagnosis involves assessing symptoms, and sometimes stool or blood tests. Treatment focuses on rehydration and managing symptoms, while prevention involves proper food handling and hygiene.
খাদ্যে বিষক্রিয়ার ফলে সাধারণত পেটে ব্যথা হয় এবং এর সাথে বমি বমি ভাব, বমি এবং ডায়রিয়ার মতো অন্যান্য লক্ষণ দেখা দেয়। এটি সাধারণত ব্যাকটেরিয়া, ভাইরাস বা বিষাক্ত পদার্থযুক্ত দূষিত খাবার বা পানীয় গ্রহণের কারণে হয়। রোগ নির্ণয়ের মধ্যে লক্ষণগুলি মূল্যায়ন করা এবং কখনও কখনও মল বা রক্ত পরীক্ষা করা অন্তর্ভুক্ত। চিকিৎসার মধ্যে রয়েছে পুনঃজল সরবরাহ এবং লক্ষণগুলি পরিচালনা করা, অন্যদিকে প্রতিরোধের মধ্যে রয়েছে সঠিক খাদ্য পরিচালনা এবং স্বাস্থ্যবিধি।
Clinical Features:
- Abdominal pain: This can range from mild cramping to severe, sharp pain.
- Nausea and vomiting: These are common and can be severe, leading to dehydration.
- Diarrhea: May be watery or bloody, depending on the cause.
- Fever: Some food poisoning cases can cause a fever, indicating a more serious infection.
- Other symptoms: Headache, muscle aches, and weakness can also occur.
পেটে ব্যথা: এটি হালকা খিঁচুনি থেকে তীব্র, তীব্র ব্যথা পর্যন্ত হতে পারে। বমি বমি ভাব এবং বমি: এগুলি সাধারণ এবং তীব্র হতে পারে, যার ফলে পানিশূন্যতা হতে পারে। ডায়রিয়া: কারণের উপর নির্ভর করে জলীয় বা রক্তাক্ত হতে পারে। জ্বর: কিছু খাদ্য বিষক্রিয়ার ক্ষেত্রে জ্বর হতে পারে, যা আরও গুরুতর সংক্রমণের ইঙ্গিত দেয়। অন্যান্য লক্ষণ: মাথাব্যথা, পেশী ব্যথা এবং দুর্বলতাও দেখা দিতে পারে।
Diagnosis:
- History and physical exam: Doctors will ask about your symptoms and recent food intake.
- Stool and blood tests: May be used to identify the specific pathogen causing the illness, especially in severe cases.
ইতিহাস এবং শারীরিক পরীক্ষা: ডাক্তাররা আপনার লক্ষণ এবং সাম্প্রতিক খাবার গ্রহণ সম্পর্কে জিজ্ঞাসা করবেন। মল এবং রক্ত পরীক্ষা: অসুস্থতার কারণ নির্দিষ্ট রোগজীবাণু সনাক্ত করতে ব্যবহার করা যেতে পারে, বিশেষ করে গুরুতর ক্ষেত্রে।
Treatment:
- Rehydration:The most important aspect of treatment is replacing lost fluids and electrolytes through oral rehydration solutions or intravenous fluids if necessary.
- Symptom management:Over-the-counter medications like loperamide (for diarrhea) or antiemetics (for nausea and vomiting) can help manage symptoms, but should be used cautiously.
- Antibiotics:May be prescribed in severe cases or when a specific bacterial infection is identified.
পুনঃজলীকরণ: চিকিৎসার সবচেয়ে গুরুত্বপূর্ণ দিক হল মৌখিক পুনঃজলীকরণ দ্রবণ বা প্রয়োজনে শিরায় তরল পদার্থের মাধ্যমে হারানো তরল এবং ইলেক্ট্রোলাইট প্রতিস্থাপন করা। লক্ষণ ব্যবস্থাপনা: লোপেরামাইড (ডায়রিয়ার জন্য) বা অ্যান্টিমেটিকস (বমি বমি ভাব এবং বমির জন্য) এর মতো ওভার-দ্য-কাউন্টার ওষুধ লক্ষণগুলি পরিচালনা করতে সাহায্য করতে পারে, তবে সতর্কতার সাথে ব্যবহার করা উচিত। অ্যান্টিবায়োটিক: গুরুতর ক্ষেত্রে বা যখন কোনও নির্দিষ্ট ব্যাকটেরিয়া সংক্রমণ সনাক্ত করা হয় তখন এটি নির্ধারিত হতে পারে।
Complications:
- Dehydration: The most common complication, especially in infants, the elderly, and those with weakened immune systems.
- Other complications:In severe cases, food poisoning can lead to kidney problems, nervous system damage, or reactive arthritis.
পানিশূন্যতা: সবচেয়ে সাধারণ জটিলতা, বিশেষ করে শিশু, বয়স্ক এবং দুর্বল রোগ প্রতিরোধ ক্ষমতা সম্পন্ন ব্যক্তিদের ক্ষেত্রে। অন্যান্য জটিলতা: গুরুতর ক্ষেত্রে, খাদ্যে বিষক্রিয়া কিডনির সমস্যা, স্নায়ুতন্ত্রের ক্ষতি বা প্রতিক্রিয়াশীল আর্থ্রাইটিসের কারণ হতে পারে।
Prevention:
- Proper food handling: Wash hands frequently, especially before and after handling food.
- Cook food thoroughly: Ensure meats and seafood are cooked to a safe internal temperature.
- Refrigerate food promptly: Bacteria can multiply rapidly at room temperature.
- Clean surfaces and utensils: Prevent cross-contamination by keeping cooking areas clean.
খাবার সঠিকভাবে পরিচালনা: ঘন ঘন হাত ধোয়া, বিশেষ করে খাবার আগে এবং পরে। খাবার ভালোভাবে রান্না করুন: মাংস এবং সামুদ্রিক খাবার নিরাপদ অভ্যন্তরীণ তাপমাত্রায় রান্না করা হয়েছে তা নিশ্চিত করুন। খাবার দ্রুত ফ্রিজে রাখুন: ঘরের তাপমাত্রায় ব্যাকটেরিয়া দ্রুত বৃদ্ধি পেতে পারে। পৃষ্ঠতল এবং বাসনপত্র পরিষ্কার করুন: রান্নার জায়গা পরিষ্কার রেখে ক্রস-দূষণ রোধ করুন।
Abdominal Pain Due To Irritable Bowel Syndrome
Irritable Bowel Syndrome (IBS) is a common disorder causing abdominal pain and altered bowel habits, like diarrhea or constipation. While the exact cause is unknown, IBS is thought to involve a combination of factors including gut hypersensitivity, altered gut motility, and psychological factors. Diagnosis is primarily based on symptoms and ruling out other conditions. Treatment focuses on managing symptoms through dietary and lifestyle changes, medication, and psychological therapies.
ইরিটেবল বাওয়েল সিনড্রোম (IBS) হল একটি সাধারণ ব্যাধি যা পেটে ব্যথা এবং অন্ত্রের অভ্যাসের পরিবর্তন ঘটায়, যেমন ডায়রিয়া বা কোষ্ঠকাঠিন্য। যদিও সঠিক কারণ অজানা, IBS-এর সাথে অন্ত্রের অতি সংবেদনশীলতা, অন্ত্রের গতিশীলতার পরিবর্তন এবং মানসিক কারণগুলির সংমিশ্রণ জড়িত বলে মনে করা হয়। রোগ নির্ণয় মূলত লক্ষণগুলির উপর ভিত্তি করে এবং অন্যান্য অবস্থার সম্ভাবনা বাদ দেওয়া হয়। চিকিৎসা খাদ্যতালিকাগত এবং জীবনধারা পরিবর্তন, ওষুধ এবং মনস্তাত্ত্বিক থেরাপির মাধ্যমে লক্ষণগুলি পরিচালনা করার উপর দৃষ্টি নিবদ্ধ করে।
Clinical Features:
- Abdominal Pain or Discomfort: Often described as cramping, bloating, or sharp pain, and usually worse after eating or during bowel movements.
- Altered Bowel Habits: This can include constipation, diarrhea, or alternating between the two.
- Other Symptoms: Bloating, gas, urgency to defecate, feeling of incomplete bowel emptying, and mucus in the stool.
- Location and Nature of Pain: Pain can vary from person to person, with some experiencing lower abdominal pain, particularly on the left side, while others may have generalized or upper abdominal pain.
- Pain Exacerbating Factors: Stress, certain foods, and menstruation in women can worsen IBS pain.
- Pain Relieving Factors: Bowel movements often provide temporary relief.
- Post-Infectious IBS (IBS-PI): Some individuals develop IBS after an infectious illness.
পেটে ব্যথা বা অস্বস্তি: প্রায়শই পেট ফাঁপা, পেট ফাঁপা বা তীব্র ব্যথা হিসাবে বর্ণনা করা হয় এবং সাধারণত খাওয়ার পরে বা মলত্যাগের সময় আরও খারাপ হয়।
পরিবর্তিত অন্ত্রের অভ্যাস: এর মধ্যে কোষ্ঠকাঠিন্য, ডায়রিয়া, অথবা উভয়ের মধ্যে পর্যায়ক্রমে পরিবর্তন অন্তর্ভুক্ত থাকতে পারে।
অন্যান্য লক্ষণ: ফুঁপিয়ে ওঠা, গ্যাস, মলত্যাগের তাড়া, অসম্পূর্ণ মলত্যাগের অনুভূতি এবং মলে শ্লেষ্মা।
ব্যথার অবস্থান এবং প্রকৃতি: ব্যথা ব্যক্তিভেদে ভিন্ন হতে পারে, কারও কারও তলপেটে ব্যথা হতে পারে, বিশেষ করে বাম দিকে, আবার কারও কারও পেটের উপরের বা সাধারণ ব্যথা হতে পারে।
ব্যথা বৃদ্ধিকারী কারণ: মহিলাদের ক্ষেত্রে মানসিক চাপ, কিছু খাবার এবং ঋতুস্রাব IBS ব্যথা আরও খারাপ করতে পারে।
ব্যথা উপশমকারী কারণ: অন্ত্রের নড়াচড়া প্রায়শই সাময়িক উপশম প্রদান করে।
সংক্রামক পরবর্তী IBS (IBS-PI): কিছু ব্যক্তির সংক্রামক অসুস্থতার পরে IBS দেখা দেয়।
Diagnosis:
- Clinical Criteria: Diagnosis relies on symptoms, including abdominal pain or discomfort related to defecation, change in stool frequency, or change in stool consistency.
- Rome Criteria: These are a set of guidelines used by doctors to diagnose IBS.
- Exclusion of Other Conditions: Blood tests, stool tests, and other investigations may be needed to rule out other conditions like inflammatory bowel disease, celiac disease, or infections.
ক্লিনিক্যাল মানদণ্ড: রোগ নির্ণয় লক্ষণগুলির উপর নির্ভর করে, যার মধ্যে রয়েছে পেটে ব্যথা বা মলত্যাগের সাথে সম্পর্কিত অস্বস্তি, মলের ফ্রিকোয়েন্সিতে পরিবর্তন, বা মলের ধারাবাহিকতায় পরিবর্তন। রোম মানদণ্ড: আইবিএস নির্ণয়ের জন্য ডাক্তাররা এগুলি ব্যবহার করেন এমন নির্দেশিকাগুলির একটি সেট। অন্যান্য অবস্থার বাদ দেওয়া: প্রদাহজনক অন্ত্রের রোগ, সিলিয়াক রোগ, বা সংক্রমণের মতো অন্যান্য অবস্থা বাতিল করার জন্য রক্ত পরীক্ষা, মলের পরীক্ষা এবং অন্যান্য তদন্তের প্রয়োজন হতে পারে।
Treatment:
- Lifestyle and Dietary Changes:
- Dietary Fiber: Increasing fiber intake, especially soluble fiber like psyllium, can help with constipation, but introduce it gradually.
- Low FODMAP Diet: This diet reduces the intake of fermentable carbohydrates, which can help manage symptoms for some individuals.
- Food Diary: Keeping a food diary can help identify trigger foods.
- Limit Gas-Producing Foods: Beans, cabbage, and carbonated drinks can worsen gas and bloating.
- Reduce Lactose and Fructose: Limit dairy products and fruits high in fructose.
- Hydration: Drinking plenty of fluids, especially water, is important.
খাদ্যতালিকাগত ফাইবার: ফাইবার গ্রহণ বৃদ্ধি, বিশেষ করে সাইলিয়ামের মতো দ্রবণীয় ফাইবার, কোষ্ঠকাঠিন্য দূর করতে সাহায্য করতে পারে, তবে ধীরে ধীরে এটি চালু করুন। কম FODMAP ডায়েট: এই ডায়েটটি গাঁজনযোগ্য কার্বোহাইড্রেট গ্রহণ কমায়, যা কিছু ব্যক্তির লক্ষণগুলি পরিচালনা করতে সাহায্য করতে পারে। খাদ্য ডায়েরি: খাদ্য ডায়েরি রাখলে ট্রিগার খাবার সনাক্ত করতে সাহায্য করতে পারে। গ্যাস তৈরিকারী খাবার সীমিত করুন: শিম, বাঁধাকপি এবং কার্বনেটেড পানীয় গ্যাস এবং পেট ফাঁপা আরও খারাপ করতে পারে। ল্যাকটোজ এবং ফ্রুক্টোজ হ্রাস করুন: ফ্রুক্টোজ সমৃদ্ধ দুগ্ধজাত পণ্য এবং ফল সীমিত করুন। হাইড্রেশন: প্রচুর পরিমাণে তরল পান করা, বিশেষ করে জল, গুরুত্বপূর্ণ।
- Medications:
- Antispasmodics: These medications help relax the muscles in the gut to reduce cramping and pain.
- Laxatives: For constipation, laxatives can help regulate bowel movements.
- Antidiarrheal Medications: Loperamide can help manage diarrhea.
- Antidepressants: In some cases, antidepressants, like SSRIs, can help reduce pain and improve mood.
অ্যান্টিস্পাসমোডিক্স: এই ওষুধগুলি পেটের পেশীগুলিকে শিথিল করতে সাহায্য করে, খিঁচুনি এবং ব্যথা কমাতে সাহায্য করে। জোলাপ: কোষ্ঠকাঠিন্যের জন্য, জোলাপ অন্ত্রের গতিবিধি নিয়ন্ত্রণ করতে সাহায্য করতে পারে। ডায়রিয়ার বিরুদ্ধে ওষুধ: লোপেরামাইড ডায়রিয়া নিয়ন্ত্রণে সাহায্য করতে পারে। অ্যান্টিডিপ্রেসেন্টস: কিছু ক্ষেত্রে, SSRI-এর মতো অ্যান্টিডিপ্রেসেন্টস ব্যথা কমাতে এবং মেজাজ উন্নত করতে সাহায্য করতে পারে।
- Psychological Therapies:
- Cognitive Behavioral Therapy (CBT): This therapy helps individuals manage the psychological aspects of IBS.
- Gut-Directed Hypnotherapy: This therapy uses hypnosis to help manage symptoms.
- Probiotics:Probiotics may be helpful for some individuals, but their effectiveness varies.
Complications:
- Reduced Quality of Life:IBS can significantly impact daily life due to persistent pain, bowel problems, and social limitations.
- Anxiety and Depression:IBS can be associated with anxiety and depression, particularly if symptoms are severe or persistent.
জীবনের মান হ্রাস: অবিরাম ব্যথা, অন্ত্রের সমস্যা এবং সামাজিক সীমাবদ্ধতার কারণে IBS দৈনন্দিন জীবনে উল্লেখযোগ্যভাবে প্রভাব ফেলতে পারে। উদ্বেগ এবং বিষণ্ণতা:IBS উদ্বেগ এবং বিষণ্ণতার সাথে যুক্ত হতে পারে, বিশেষ করে যদি লক্ষণগুলি তীব্র বা স্থায়ী হয়।
Prevention:
- Early Diagnosis and Management:Seek medical advice if you experience persistent abdominal pain and altered bowel habits.
- Dietary and Lifestyle Modifications:Following a balanced diet, managing stress, and engaging in regular exercise can help prevent or minimize IBS symptoms.
- Stress Management:Techniques like yoga, meditation, or deep breathing exercises can help manage stress.
প্রাথমিক রোগ নির্ণয় এবং ব্যবস্থাপনা: যদি আপনার পেটে ক্রমাগত ব্যথা এবং অন্ত্রের অভ্যাসের পরিবর্তন হয়, তাহলে চিকিৎসকের পরামর্শ নিন। খাদ্যাভ্যাস এবং জীবনযাত্রার পরিবর্তন: সুষম খাদ্য গ্রহণ, মানসিক চাপ নিয়ন্ত্রণ এবং নিয়মিত ব্যায়াম আইবিএসের লক্ষণগুলি প্রতিরোধ বা হ্রাস করতে সাহায্য করতে পারে। মানসিক চাপ ব্যবস্থাপনা: যোগব্যায়াম, ধ্যান বা গভীর শ্বাস-প্রশ্বাসের ব্যায়ামের মতো কৌশলগুলি মানসিক চাপ নিয়ন্ত্রণে সাহায্য করতে পারে।
Abdominal Pain Due To Inflammatory Bowel Disease
Inflammatory bowel disease (IBD) causes chronic abdominal pain, along with other symptoms like diarrhea, rectal bleeding, and fatigue. IBD, which includes Crohn’s disease and ulcerative colitis, is diagnosed through endoscopy, biopsy, and imaging. Treatment focuses on reducing inflammation with medications like aminosalicylates, corticosteroids, immunosuppressants, and biologics. Surgery may be necessary in some cases, and lifestyle changes like diet adjustments and stress management can help manage symptoms and prevent flare-ups.
প্রদাহজনক পেটের রোগ (IBD) দীর্ঘস্থায়ী পেটে ব্যথার কারণ হয়, সাথে ডায়রিয়া, মলদ্বার থেকে রক্তপাত এবং ক্লান্তির মতো অন্যান্য লক্ষণও দেখা দেয়। IBD, যার মধ্যে ক্রোনের রোগ এবং আলসারেটিভ কোলাইটিস অন্তর্ভুক্ত, এন্ডোস্কোপি, বায়োপসি এবং ইমেজিংয়ের মাধ্যমে নির্ণয় করা হয়। অ্যামিনোসালিসিলেট, কর্টিকোস্টেরয়েড, ইমিউনোসপ্রেসেন্ট এবং জৈবিক ওষুধের মাধ্যমে প্রদাহ কমানোর উপর চিকিৎসার দৃষ্টি নিবদ্ধ করা হয়। কিছু ক্ষেত্রে অস্ত্রোপচারের প্রয়োজন হতে পারে এবং খাদ্যাভ্যাস সমন্বয় এবং চাপ ব্যবস্থাপনার মতো জীবনধারার পরিবর্তন লক্ষণগুলি পরিচালনা করতে এবং প্রদাহ প্রতিরোধ করতে সাহায্য করতে পারে।
Clinical Features:
- Abdominal Pain: Can be cramping, sharp, or dull, and may be located in the lower abdomen or spread throughout. Pain can worsen after eating or with bowel movements.
- Diarrhea: Frequent, loose, or watery stools, potentially containing blood or mucus.
- Rectal Bleeding: Blood in the stool or on toilet paper after bowel movements.
- Fatigue: Persistent tiredness not relieved by rest.
- Weight Loss: Due to malabsorption, loss of appetite, or increased metabolism.
- Other Symptoms: Fever, joint pain, skin rashes, and eye inflammation can also occur.
পেটে ব্যথা: খিঁচুনি, তীক্ষ্ণ বা নিস্তেজ হতে পারে এবং তলপেটে অবস্থিত হতে পারে অথবা সারা পেটে ছড়িয়ে পড়তে পারে। খাওয়ার পরে বা মলত্যাগের সাথে ব্যথা আরও খারাপ হতে পারে। ডায়রিয়া: ঘন ঘন, আলগা বা জলযুক্ত মল, সম্ভাব্যভাবে রক্ত বা শ্লেষ্মাযুক্ত। মলদ্বার থেকে রক্তপাত: মলত্যাগের পরে মলে বা টয়লেট পেপারে রক্ত। ক্লান্তি: বিশ্রামের মাধ্যমেও ক্রমাগত ক্লান্তি দূর হয় না। ওজন হ্রাস: অ্যাবসর্পশনের অভাব, ক্ষুধা হ্রাস, বা বিপাক বৃদ্ধির কারণে। অন্যান্য লক্ষণ: জ্বর, জয়েন্টে ব্যথা, ত্বকে ফুসকুড়ি এবং চোখের প্রদাহও হতে পারে।
Diagnosis:
- Endoscopy: Colonoscopy and sigmoidoscopy allow visualization of the digestive tract and tissue sampling (biopsy).
- Imaging: X-rays, CT scans, and MRI can help visualize the extent and location of inflammation.
- Stool Tests: Stool samples can be examined for infection or inflammation markers.
- Blood Tests: Can help identify anemia or inflammation markers.
এন্ডোস্কোপি: কোলোনোস্কোপি এবং সিগময়েডোস্কোপি পাচনতন্ত্র এবং টিস্যু নমুনা (বায়োপসি) কল্পনা করার সুযোগ দেয়। ইমেজিং: এক্স-রে, সিটি স্ক্যান এবং এমআরআই প্রদাহের পরিমাণ এবং অবস্থান কল্পনা করতে সাহায্য করতে পারে। মল পরীক্ষা: সংক্রমণ বা প্রদাহের চিহ্নের জন্য মলের নমুনা পরীক্ষা করা যেতে পারে। রক্ত পরীক্ষা: রক্তাল্পতা বা প্রদাহের চিহ্ন সনাক্ত করতে সাহায্য করতে পারে।
Treatment:
- Medications:
- Aminosalicylates: Reduce inflammation in the intestines.
- Corticosteroids: Powerful drugs to control flare-ups, but generally for short-term use.
- Immunosuppressants: Suppress the immune system to reduce inflammation.
- Biologic therapies: Target specific proteins involved in the inflammatory process.
অ্যামিনোসালিসিলেট: অন্ত্রের প্রদাহ কমায়। কর্টিকোস্টেরয়েড: প্রদাহ নিয়ন্ত্রণের জন্য শক্তিশালী ওষুধ, তবে সাধারণত স্বল্পমেয়াদী ব্যবহারের জন্য। ইমিউনোসপ্রেসেন্টস: প্রদাহ কমাতে রোগ প্রতিরোধ ক্ষমতা দমন করে। জৈবিক থেরাপি: প্রদাহ প্রক্রিয়ায় জড়িত নির্দিষ্ট প্রোটিনকে লক্ষ্য করুন।
- Surgery:May be necessary to remove damaged portions of the bowel or address complications like strictures or fistulas.
- Dietary and Lifestyle Changes:
- Diet: A healthy diet low in processed foods and high in fruits and vegetables may help manage symptoms and prevent flare-ups.
- Stress Management: Techniques like yoga or meditation can help reduce stress, which can exacerbate symptoms.
- Smoking Cessation: Smoking can worsen IBD symptoms and increase the risk of complications.
- Adequate Hydration: Staying hydrated is crucial, and patients may need to avoid dairy products if they cause discomfort.
অ্যামিনোসালিসিলেট: অন্ত্রের প্রদাহ কমায়।
অস্ত্রোপচার: অন্ত্রের ক্ষতিগ্রস্ত অংশ অপসারণের জন্য অথবা স্ট্রিকচার বা ফিস্টুলার মতো জটিলতা দূর করার জন্য এটি প্রয়োজন হতে পারে।
ডায়েট: প্রক্রিয়াজাত খাবার কম এবং ফল ও শাকসবজি বেশি পরিমাণে থাকা একটি স্বাস্থ্যকর খাদ্য লক্ষণগুলি পরিচালনা করতে এবং উত্তেজনা প্রতিরোধ করতে সাহায্য করতে পারে।
স্ট্রেস ম্যানেজমেন্ট: যোগব্যায়াম বা ধ্যানের মতো কৌশলগুলি চাপ কমাতে সাহায্য করতে পারে, যা লক্ষণগুলিকে আরও বাড়িয়ে তুলতে পারে।
ধূমপান ত্যাগ: ধূমপান IBD লক্ষণগুলিকে আরও খারাপ করতে পারে এবং জটিলতার ঝুঁকি বাড়াতে পারে।
পর্যাপ্ত হাইড্রেশন: হাইড্রেটেড থাকা অত্যন্ত গুরুত্বপূর্ণ, এবং রোগীদের যদি দুগ্ধজাত পণ্য অস্বস্তির কারণ হয় তবে তাদের এড়িয়ে চলতে হতে পারে।
Complications:
- Strictures: Narrowing of the bowel due to scarring, leading to blockages and pain.
- Fistulas: Abnormal connections between the bowel and other organs or the skin, potentially causing infections and pain.
- Abscesses: Pus-filled pockets in the abdomen, causing severe pain and fever.
- Colorectal Cancer: Individuals with IBD have an increased risk of developing colorectal cancer.
- Malnutrition: Due to malabsorption and loss of appetite.
শক্ত হয়ে যাওয়া: দাগের কারণে অন্ত্রের সংকীর্ণতা, যার ফলে বাধা এবং ব্যথা হয়।
ফিস্টুলা: অন্ত্রের সাথে অন্যান্য অঙ্গ বা ত্বকের অস্বাভাবিক সংযোগ, যা সংক্রমণ এবং ব্যথার কারণ হতে পারে।
ফোড়া: পেটে পুঁজ ভর্তি পকেট, যা তীব্র ব্যথা এবং জ্বরের কারণ হয়।
কোলোরেক্টাল ক্যান্সার: আইবিডি আক্রান্ত ব্যক্তিদের কোলোরেক্টাল ক্যান্সার হওয়ার ঝুঁকি বেশি থাকে।
অপুষ্টি: ম্যালাবসর্পশন এবং ক্ষুধা হ্রাসের কারণে।
Prevention:
- Diet:A healthy diet low in processed foods and high in fruits and vegetables may help reduce the risk of developing IBD or experiencing flare-ups.
- Smoking Cessation:Quitting smoking can reduce the risk of developing IBD and its complications.
- Stress Management:Managing stress through relaxation techniques can help prevent flare-ups.
- Early Diagnosis and Treatment:Seeking medical attention early and adhering to treatment plans can help prevent complications and improve long-term outcomes.
খাদ্যাভ্যাস: প্রক্রিয়াজাত খাবার কম এবং ফল ও শাকসবজি বেশি পরিমাণে থাকা একটি স্বাস্থ্যকর খাদ্য IBD হওয়ার ঝুঁকি কমাতে সাহায্য করতে পারে অথবা এর তীব্রতা বৃদ্ধি পেতে পারে। ধূমপান ত্যাগ:ধূমপান ত্যাগ করলে IBD এবং এর জটিলতা বৃদ্ধির ঝুঁকি কমাতে পারে। স্ট্রেস ম্যানেজমেন্ট: রিলাক্সেশন কৌশলের মাধ্যমে স্ট্রেস পরিচালনা করলে তীব্রতা বৃদ্ধি রোধ করা যেতে পারে। প্রাথমিক রোগ নির্ণয় এবং চিকিৎসা:প্রাথমিকভাবে চিকিৎসা সহায়তা নেওয়া এবং চিকিৎসা পরিকল্পনা মেনে চলা জটিলতা প্রতিরোধ করতে এবং দীর্ঘমেয়াদী ফলাফল উন্নত করতে সাহায্য করতে পারে।
Abdominal Pain Due To Diarrhea
Abdominal pain associated with diarrhea can stem from various causes, including infections, food sensitivities, or medication side effects. Symptoms can range from mild discomfort to severe cramping, often accompanied by nausea, vomiting, and the urgent need to defecate. Diagnosis involves assessing the patient’s history and may include stool tests. Treatment focuses on rehydration and addressing the underlying cause, which may involve medications or dietary adjustments.
ডায়রিয়ার সাথে যুক্ত পেটে ব্যথা বিভিন্ন কারণে হতে পারে, যার মধ্যে রয়েছে সংক্রমণ, খাদ্য সংবেদনশীলতা, অথবা ওষুধের পার্শ্বপ্রতিক্রিয়া। লক্ষণগুলি হালকা অস্বস্তি থেকে শুরু করে তীব্র খিঁচুনি পর্যন্ত হতে পারে, প্রায়শই বমি বমি ভাব, বমি এবং মলত্যাগের জরুরি প্রয়োজনের সাথে থাকে। রোগ নির্ণয়ের মধ্যে রোগীর ইতিহাস মূল্যায়ন করা জড়িত এবং মল পরীক্ষা অন্তর্ভুক্ত থাকতে পারে। চিকিৎসার জন্য পুনঃহাইড্রেশন এবং অন্তর্নিহিত কারণ মোকাবেলার উপর দৃষ্টি নিবদ্ধ করা হয়, যার মধ্যে ওষুধ বা খাদ্যতালিকাগত সমন্বয় অন্তর্ভুক্ত থাকতে পারে।
Clinical Features:
- Abdominal Pain: Can be mild to severe, cramping, or sharp, and may occur before, during, or after bowel movements.
- Diarrhea: Loose, watery stools, often with increased frequency and urgency.
- Nausea and Vomiting: May accompany diarrhea, particularly in cases of infection or food poisoning.
- Bloating and Gas: Increased gas production or a feeling of fullness in the abdomen.
- Other Symptoms: Fever, chills, body aches, and weight loss may indicate a more serious condition.
- পেটে ব্যথা: হালকা থেকে তীব্র, খিঁচুনি বা তীব্র হতে পারে এবং মলত্যাগের আগে, সময় বা পরে হতে পারে। ডায়রিয়া: আলগা, জলযুক্ত মল, প্রায়শই বর্ধিত ঘন ঘন এবং তাড়াহুড়ো সহ। বমি বমি ভাব এবং বমি: ডায়রিয়া সহ হতে পারে, বিশেষ করে সংক্রমণ বা খাদ্য বিষক্রিয়ার ক্ষেত্রে। ফোলাভাব এবং গ্যাস: গ্যাস তৈরি বৃদ্ধি বা পেটে পূর্ণতার অনুভূতি। অন্যান্য লক্ষণ: জ্বর, ঠান্ডা লাগা, শরীরে ব্যথা এবং ওজন হ্রাস আরও গুরুতর অবস্থার ইঙ্গিত দিতে পারে।
Diagnosis:
- Medical History:Includes recent travel, food consumption, medication use, and contact with sick individuals.
- Physical Examination:Assessing the abdomen for tenderness and other signs.
- Stool Tests:May be performed to identify the presence of bacteria, viruses, or parasites.
- Blood Tests:May be used to check for dehydration, electrolyte imbalances, or kidney function.
- Imaging:In some cases, imaging tests like X-rays or CT scans may be needed to rule out other conditions.
চিকিৎসার ইতিহাস: সাম্প্রতিক ভ্রমণ, খাবার গ্রহণ, ওষুধ ব্যবহার এবং অসুস্থ ব্যক্তিদের সাথে যোগাযোগ অন্তর্ভুক্ত। শারীরিক পরীক্ষা: পেটের কোমলতা এবং অন্যান্য লক্ষণগুলির জন্য মূল্যায়ন করা। মল পরীক্ষা: ব্যাকটেরিয়া, ভাইরাস বা পরজীবীর উপস্থিতি সনাক্ত করার জন্য করা যেতে পারে। রক্ত পরীক্ষা: পানিশূন্যতা, ইলেক্ট্রোলাইট ভারসাম্যহীনতা বা কিডনির কার্যকারিতা পরীক্ষা করার জন্য ব্যবহার করা যেতে পারে। ইমেজিং: কিছু ক্ষেত্রে, অন্যান্য অবস্থা বাতিল করার জন্য এক্স-রে বা সিটি স্ক্যানের মতো ইমেজিং পরীক্ষার প্রয়োজন হতে পারে।
Treatment:
- Rehydration:Oral rehydration solutions (ORS) are crucial to replace lost fluids and electrolytes.
- Medications:Loperamide (Imodium) or bismuth subsalicylate (Pepto-Bismol) can help reduce diarrhea symptoms. Antibiotics may be prescribed for bacterial infections, and other medications may be needed depending on the cause.
- Dietary Adjustments:Light, bland foods are often recommended initially, and avoiding fatty, spicy, or sugary foods can help manage symptoms.
- Addressing Underlying Cause:If the diarrhea is due to a specific infection or condition, treatment will be tailored to address that cause.
পুনঃজলীকরণ: হারানো তরল এবং ইলেক্ট্রোলাইট প্রতিস্থাপনের জন্য মৌখিক পুনঃজলীকরণ দ্রবণ (ORS) অত্যন্ত গুরুত্বপূর্ণ।
ওষুধ: লোপেরামাইড (ইমোডিয়াম) অথবা বিসমাথ সাবস্যালিসিলেট (পেপ্টো-বিসমল) ডায়রিয়ার লক্ষণ কমাতে সাহায্য করতে পারে। ব্যাকটেরিয়া সংক্রমণের জন্য অ্যান্টিবায়োটিক নির্ধারণ করা যেতে পারে এবং কারণের উপর নির্ভর করে অন্যান্য ওষুধের প্রয়োজন হতে পারে।
খাদ্যতালিকাগত সমন্বয়: হালকা, নরম খাবার প্রায়শই প্রাথমিকভাবে সুপারিশ করা হয় এবং চর্বিযুক্ত, মশলাদার বা চিনিযুক্ত খাবার এড়িয়ে চললে লক্ষণগুলি নিয়ন্ত্রণে সাহায্য করা যেতে পারে।
অন্তর্নিহিত কারণ মোকাবেলা: যদি ডায়রিয়া কোনও নির্দিষ্ট সংক্রমণ বা অবস্থার কারণে হয়, তবে সেই কারণ মোকাবেলার জন্য চিকিৎসা তৈরি করা হবে।
Complications:
- Dehydration:Can be severe and life-threatening, especially in young children, the elderly, or those with other illnesses.
- Electrolyte Imbalance:Loss of electrolytes (like sodium and potassium) can lead to further complications.
- Malnutrition:In severe or chronic cases, diarrhea can lead to inadequate nutrient absorption.
- Other:In rare cases, severe diarrhea can lead to hospitalization or even death.
পানিশূন্যতা: তীব্র এবং প্রাণঘাতী হতে পারে, বিশেষ করে ছোট শিশু, বয়স্ক ব্যক্তি বা অন্যান্য অসুস্থ ব্যক্তিদের ক্ষেত্রে।
ইলেক্ট্রোলাইট ভারসাম্যহীনতা: ইলেক্ট্রোলাইটের (যেমন সোডিয়াম এবং পটাসিয়াম) ক্ষয় আরও জটিলতা সৃষ্টি করতে পারে।
অপুষ্টি: গুরুতর বা দীর্ঘস্থায়ী ক্ষেত্রে, ডায়রিয়ার ফলে পুষ্টির অপর্যাপ্ত শোষণ হতে পারে।
অন্যান্য: বিরল ক্ষেত্রে, তীব্র ডায়রিয়ার ফলে হাসপাতালে ভর্তি হতে পারে এমনকি মৃত্যুও হতে পারে।
Prevention:
- Hygiene: Thorough handwashing, especially after using the restroom and before eating, is crucial.
- Food Safety: Avoid consuming undercooked or raw foods, and be cautious about the safety of water and ice, especially when traveling.
- Vaccination: Vaccines are available for some causes of diarrhea, such as rotavirus.
- Medication Precautions: Be aware of the potential for diarrhea as a side effect of certain medications and take appropriate precautions.
- Safe Food Handling: Properly storing and preparing food can help prevent contamination.
স্বাস্থ্যবিধি: বিশেষ করে টয়লেট ব্যবহারের পরে এবং খাওয়ার আগে, পুঙ্খানুপুঙ্খভাবে হাত ধোয়া অত্যন্ত গুরুত্বপূর্ণ। খাদ্য সুরক্ষা: অল্প রান্না করা বা কাঁচা খাবার খাওয়া এড়িয়ে চলুন এবং জল এবং বরফের সুরক্ষা সম্পর্কে সতর্ক থাকুন, বিশেষ করে ভ্রমণের সময়। টিকা: ডায়রিয়ার কিছু কারণের জন্য টিকা পাওয়া যায়, যেমন রোটাভাইরাস। ঔষধের সতর্কতা: কিছু ওষুধের পার্শ্ব প্রতিক্রিয়া হিসেবে ডায়রিয়ার সম্ভাবনা সম্পর্কে সচেতন থাকুন এবং যথাযথ সতর্কতা অবলম্বন করুন। নিরাপদ খাদ্য পরিচালনা: খাবার সঠিকভাবে সংরক্ষণ এবং প্রস্তুত করলে দূষণ রোধ করা যায়।
Abdominal Pain Due To Ulcers
Abdominal pain due to ulcers, also known as peptic ulcer disease, is characterized by a burning or gnawing pain in the upper abdomen. It can be caused by a bacterial infection (Helicobacter pylori) or the use of NSAIDs. Symptoms include pain, indigestion, nausea, and vomiting. Diagnosis involves endoscopy and biopsy, and treatment focuses on reducing stomach acid and eradicating H. pylori. Complications include bleeding, perforation, and obstruction. Prevention involves lifestyle changes like quitting smoking, reducing alcohol consumption, and cautious use of NSAIDs.
আলসারের কারণে পেটে ব্যথা, যা পেপটিক আলসার রোগ নামেও পরিচিত, পেটের উপরের অংশে জ্বালাপোড়া বা কুঁচকে যাওয়া ব্যথা দ্বারা চিহ্নিত করা হয়। এটি ব্যাকটেরিয়া সংক্রমণ (হেলিকোব্যাক্টর পাইলোরি) বা NSAID ব্যবহারের কারণে হতে পারে। লক্ষণগুলির মধ্যে রয়েছে ব্যথা, বদহজম, বমি বমি ভাব এবং বমি। রোগ নির্ণয়ের জন্য এন্ডোস্কোপি এবং বায়োপসি প্রয়োজন, এবং চিকিৎসার মধ্যে রয়েছে পেটের অ্যাসিড কমানো এবং H. পাইলোরি নির্মূল করা। জটিলতার মধ্যে রয়েছে রক্তপাত, ছিদ্র এবং বাধা। প্রতিরোধের মধ্যে রয়েছে জীবনযাত্রার পরিবর্তন যেমন ধূমপান ত্যাগ করা, অ্যালকোহল গ্রহণ কমানো এবং NSAID-এর সতর্কতার সাথে ব্যবহার।
Clinical Features:
- Pain:The most common symptom is a burning or gnawing pain in the upper abdomen, often between the belly button and breastbone.
- Pain location:The pain can be localized to the epigastric region (upper middle abdomen).
- Pain pattern:Pain may be worse on an empty stomach, between meals, or at night, and may be relieved by eating or taking antacids.
- Other symptoms:Indigestion, heartburn, nausea, vomiting, bloating, feeling full after eating, and loss of appetite can also occur.
- Severe symptoms:In severe cases, ulcers can cause bleeding, leading to black, tarry stools (melena), vomiting blood (hematemesis), or anemia.
ব্যথা: সবচেয়ে সাধারণ লক্ষণ হল পেটের উপরের অংশে জ্বালাপোড়া বা কুঁচকে যাওয়া ব্যথা, প্রায়শই নাভি এবং বুকের হাড়ের মাঝখানে।
ব্যথার স্থান: ব্যথা এপিগ্যাস্ট্রিক অঞ্চলে (উপরের মাঝখানের পেটে) স্থানীয়করণ করা যেতে পারে।
ব্যথার ধরণ: খালি পেটে, খাবারের মাঝখানে, অথবা রাতে ব্যথা আরও খারাপ হতে পারে এবং অ্যান্টাসিড খেলে বা সেবন করলে উপশম হতে পারে।
অন্যান্য লক্ষণ: বদহজম, বুকজ্বালা, বমি বমি ভাব, বমি, পেট ফাঁপা, খাওয়ার পরে পেট ভরা অনুভূতি এবং ক্ষুধা হ্রাসও দেখা দিতে পারে।
গুরুতর লক্ষণ: গুরুতর ক্ষেত্রে, আলসার রক্তপাতের কারণ হতে পারে, যার ফলে কালো, ট্যারি মল (মেলেনা), রক্ত বমি (হেমাটেমেসিস) বা রক্তাল্পতা দেখা দিতে পারে।
Diagnosis:
- Medical history and physical exam: Doctors will ask about symptoms, medical history, and perform a physical exam.
- Blood tests: Blood tests can help identify H. pylori infection or anemia.
- Urea breath test: This test detects H. pylori infection.
- Stool test: Stool tests can check for H. pylori or blood in the stool.
- Upper GI endoscopy: A thin, flexible tube with a camera is inserted into the stomach and duodenum to visualize the ulcer and take biopsies.
- Upper GI series: X-rays of the upper digestive tract can help identify ulcers.
চিকিৎসার ইতিহাস এবং শারীরিক পরীক্ষা: ডাক্তাররা লক্ষণ, চিকিৎসার ইতিহাস সম্পর্কে জিজ্ঞাসা করবেন এবং একটি শারীরিক পরীক্ষা করবেন। রক্ত পরীক্ষা: রক্ত পরীক্ষা H. পাইলোরি সংক্রমণ বা রক্তাল্পতা সনাক্ত করতে সাহায্য করতে পারে। ইউরিয়া শ্বাস পরীক্ষা: এই পরীক্ষা H. পাইলোরি সংক্রমণ সনাক্ত করে। মল পরীক্ষা: মল পরীক্ষা H. পাইলোরি বা মলে রক্তের উপস্থিতি পরীক্ষা করতে পারে। উপরের জিআই এন্ডোস্কোপি: আলসার কল্পনা করার জন্য এবং বায়োপসি নেওয়ার জন্য পেট এবং ডুডেনামে একটি পাতলা, নমনীয় নল ঢোকানো হয়। উপরের জিআই সিরিজ: উপরের পাচনতন্ত্রের এক্স-রে আলসার সনাক্ত করতে সাহায্য করতে পারে।
Treatment:
- Medications:
- Antibiotics: To eradicate H. pylori infection.
- Proton pump inhibitors (PPIs): To reduce stomach acid production.
- H2 blockers: Another type of medication that reduces stomach acid.
- Protectants: Such as sucralfate, which coat and protect the ulcer.
- Antacids: To neutralize stomach acid and provide temporary relief.
অ্যান্টিবায়োটিক: এইচ. পাইলোরি সংক্রমণ নির্মূল করতে। প্রোটন পাম্প ইনহিবিটর (পিপিআই): পাকস্থলীর অ্যাসিড উৎপাদন কমাতে। এইচ২ ব্লকার: আরেক ধরণের ওষুধ যা পাকস্থলীর অ্যাসিড কমায়। প্রতিরক্ষাকারী: যেমন সুক্রালফেট, যা আলসারকে আবৃত করে এবং রক্ষা করে। অ্যান্টাসিড: পাকস্থলীর অ্যাসিড নিরপেক্ষ করতে এবং অস্থায়ী উপশম প্রদান করতে।
- Lifestyle changes:
- Quit smoking: Smoking increases the risk of ulcers and delays healing.
- Reduce alcohol consumption: Alcohol can irritate the stomach lining.
- Avoid NSAIDs: If possible, switch to other pain relievers like acetaminophen or reduce the dose and duration of NSAID use.
- Eat smaller, more frequent meals: This can help reduce stomach acid production.
- Manage stress: Stress can worsen ulcer symptoms.
- Eat a healthy diet: Include fiber-rich foods and avoid foods that trigger symptoms.
ধূমপান ত্যাগ করুন: ধূমপান আলসারের ঝুঁকি বাড়ায় এবং নিরাময়ে বিলম্ব করে।
অ্যালকোহল সেবন কমিয়ে দিন: অ্যালকোহল পেটের আস্তরণে জ্বালাপোড়া করতে পারে।
NSAIDs এড়িয়ে চলুন: যদি সম্ভব হয়, তাহলে অ্যাসিটামিনোফেনের মতো অন্যান্য ব্যথানাশক ওষুধ ব্যবহার করুন অথবা NSAID ব্যবহারের মাত্রা এবং সময়কাল কমিয়ে দিন।
অল্প পরিমাণে, ঘন ঘন খাবার খান: এটি পেটের অ্যাসিড উৎপাদন কমাতে সাহায্য করতে পারে।
মানসিক চাপ নিয়ন্ত্রণ করুন: মানসিক চাপ আলসারের লক্ষণগুলিকে আরও খারাপ করতে পারে।
স্বাস্থ্যকর খাদ্যাভ্যাস খান: ফাইবার সমৃদ্ধ খাবার অন্তর্ভুক্ত করুন এবং লক্ষণগুলি ট্রিগার করে এমন খাবার এড়িয়ে চলুন।
Complications:
- Bleeding:Ulcers can bleed, causing anemia or, in severe cases, life-threatening hemorrhage.
- Perforation:The ulcer can penetrate the stomach or duodenal wall, leading to peritonitis (inflammation of the abdominal lining).
- Obstruction:Swelling or scarring from the ulcer can block the passage of food from the stomach to the duodenum.
রক্তপাত: আলসার থেকে রক্তপাত হতে পারে, যার ফলে রক্তাল্পতা হতে পারে অথবা গুরুতর ক্ষেত্রে প্রাণঘাতী রক্তক্ষরণ হতে পারে। ছিদ্র: আলসার পাকস্থলী বা ডুওডেনাল দেয়াল ভেদ করতে পারে, যার ফলে পেরিটোনাইটিস (পেটের আস্তরণের প্রদাহ) হতে পারে। বাধা: আলসার থেকে ফোলা বা দাগ পাকস্থলী থেকে ডুওডেনামে খাদ্যের যাতায়াতকে বাধাগ্রস্ত করতে পারে।
Prevention:
- Treat H. pylori infection: If you have H. pylori, getting it treated with antibiotics and PPIs is crucial to prevent recurrence.
- Use NSAIDs cautiously: If you need to take NSAIDs, take them with food, consider lower doses, and use them for shorter periods. Discuss alternative pain relievers with your doctor.
- Quit smoking and limit alcohol: These habits can worsen ulcers.
- Practice good hygiene: Wash your hands frequently to prevent H. pylori infection.
- Manage stress: Stress can exacerbate ulcer symptoms.
এইচ. পাইলোরি সংক্রমণের চিকিৎসা করুন: যদি আপনার এইচ. পাইলোরি থাকে, তাহলে পুনরাবৃত্তি রোধ করার জন্য অ্যান্টিবায়োটিক এবং পিপিআই দিয়ে চিকিৎসা করা অত্যন্ত গুরুত্বপূর্ণ। সতর্কতার সাথে NSAID ব্যবহার করুন: যদি আপনার NSAID গ্রহণের প্রয়োজন হয়, তাহলে খাবারের সাথে সেগুলি নিন, কম মাত্রা বিবেচনা করুন এবং অল্প সময়ের জন্য ব্যবহার করুন। আপনার ডাক্তারের সাথে বিকল্প ব্যথানাশক ওষুধ নিয়ে আলোচনা করুন। ধূমপান ত্যাগ করুন এবং অ্যালকোহল সীমিত করুন: এই অভ্যাসগুলি আলসারকে আরও খারাপ করতে পারে। ভালো স্বাস্থ্যবিধি অনুশীলন করুন: এইচ. পাইলোরি সংক্রমণ প্রতিরোধ করতে ঘন ঘন হাত ধোয়া। মানসিক চাপ নিয়ন্ত্রণ করুন: মানসিক চাপ আলসারের লক্ষণগুলিকে আরও বাড়িয়ে তুলতে পারে।
Abdominal Pain Due To Urinary Tract Infections
Urinary tract infections (UTIs) can cause abdominal pain, among other symptoms. Abdominal pain associated with UTIs can range from mild discomfort to severe pain, and is often accompanied by other urinary symptoms like pain or burning during urination, increased frequency, and urgency. Diagnosis typically involves urinalysis and urine cultures, with treatment primarily consisting of antibiotics.
মূত্রনালীর সংক্রমণ (UTI) অন্যান্য লক্ষণগুলির মধ্যে পেটে ব্যথার কারণ হতে পারে। UTI-এর সাথে যুক্ত পেটে ব্যথা হালকা অস্বস্তি থেকে তীব্র ব্যথা পর্যন্ত হতে পারে এবং প্রায়শই প্রস্রাবের সময় ব্যথা বা জ্বালাপোড়া, ঘন ঘন বৃদ্ধি এবং তাড়াহুড়োর মতো অন্যান্য প্রস্রাবের লক্ষণগুলির সাথে থাকে। রোগ নির্ণয়ের জন্য সাধারণত প্রস্রাব বিশ্লেষণ এবং প্রস্রাব কালচার করা হয়, যার চিকিৎসা মূলত অ্যান্টিবায়োটিক দিয়ে করা হয়।
Clinical Features:
- Lower abdominal pain:A common symptom, often described as cramping or pressure in the lower abdomen, pelvic area, or lower back.
- Urinary symptoms:These include painful urination (dysuria), frequent urination (frequency), urgent need to urinate (urgency), and cloudy or bloody urine.
- Systemic symptoms:In cases of kidney infection (pyelonephritis), fever, chills, nausea, vomiting, and flank pain may also be present.
- Other symptoms:Some individuals may also experience a strong urge to urinate but only pass a small amount of urine, or experience pain even when not urinating.
তলপেটে ব্যথা: একটি সাধারণ লক্ষণ, যা প্রায়শই তলপেট, শ্রোণী অঞ্চল বা পিঠের নীচের অংশে খিঁচুনি বা চাপ হিসাবে বর্ণনা করা হয়। প্রস্রাবের লক্ষণ: এর মধ্যে রয়েছে ব্যথাজনক প্রস্রাব (ডিসুরিয়া), ঘন ঘন প্রস্রাব (ফ্রিকোয়েন্সি), প্রস্রাব করার জরুরি প্রয়োজন (জরুরি), এবং মেঘলা বা রক্তাক্ত প্রস্রাব। পদ্ধতিগত লক্ষণ: কিডনি সংক্রমণের ক্ষেত্রে (পাইলোনেফ্রাইটিস), জ্বর, ঠান্ডা লাগা, বমি বমি ভাব, বমি এবং পার্শ্বীয় ব্যথাও থাকতে পারে। অন্যান্য লক্ষণ: কিছু ব্যক্তির প্রস্রাব করার তীব্র তাড়নাও থাকতে পারে কিন্তু অল্প পরিমাণে প্রস্রাব করতে পারে, অথবা প্রস্রাব না করলেও ব্যথা অনুভব করতে পারে।
Diagnosis:
- Urinalysis:Microscopic examination of urine to detect bacteria, white blood cells, and red blood cells.
- Urine culture:Identifies the specific bacteria causing the infection and its susceptibility to antibiotics.
- Imaging:In complex cases, imaging studies like ultrasound or CT scan may be used to rule out other conditions or assess kidney involvement.
প্রস্রাব বিশ্লেষণ: ব্যাকটেরিয়া, শ্বেত রক্তকণিকা এবং লোহিত রক্তকণিকা সনাক্ত করার জন্য প্রস্রাবের মাইক্রোস্কোপিক পরীক্ষা। প্রস্রাব কালচার: সংক্রমণের কারণ এবং অ্যান্টিবায়োটিকের প্রতি এর সংবেদনশীলতা সনাক্ত করে। চিত্রকরণ: জটিল ক্ষেত্রে, আল্ট্রাসাউন্ড বা সিটি স্ক্যানের মতো ইমেজিং স্টাডি অন্যান্য অবস্থা বাতিল করতে বা কিডনির জড়িততা মূল্যায়ন করতে ব্যবহার করা যেতে পারে।
Treatment:
- Antibiotics:The mainstay of treatment, with the specific antibiotic and duration determined by the type of bacteria and severity of infection.
- Pain relief:Over-the-counter pain relievers like ibuprofen or acetaminophen can help manage pain and discomfort.
- Hydration:Drinking plenty of fluids helps flush out the bacteria.
- Avoidance of bladder irritants:Caffeine, alcohol, and acidic drinks can worsen symptoms and should be avoided.
অ্যান্টিবায়োটিক: চিকিৎসার মূল ভিত্তি, নির্দিষ্ট অ্যান্টিবায়োটিক এবং সময়কাল ব্যাকটেরিয়ার ধরণ এবং সংক্রমণের তীব্রতার উপর নির্ভর করে নির্ধারিত হয়। ব্যথা উপশম: আইবুপ্রোফেন বা অ্যাসিটামিনোফেনের মতো ওভার-দ্য-কাউন্টার ব্যথা উপশমকারী ব্যথা এবং অস্বস্তি নিয়ন্ত্রণে সাহায্য করতে পারে। হাইড্রেশন: প্রচুর পরিমাণে তরল পান করলে ব্যাকটেরিয়া বের হয়ে যায়। মূত্রাশয়ের জ্বালাপোড়া এড়িয়ে চলা: ক্যাফিন, অ্যালকোহল এবং অ্যাসিডিক পানীয় লক্ষণগুলিকে আরও খারাপ করতে পারে এবং এড়িয়ে চলা উচিত।
Complications:
- Kidney infection (pyelonephritis):If a bladder infection is left untreated, it can spread to the kidneys, leading to a more serious infection.
- Sepsis:In rare cases, a severe UTI can lead to sepsis, a life-threatening condition caused by the body’s overwhelming response to infection.
- Recurrent infections:Some individuals are prone to repeated UTIs, which can be challenging to manage.
কিডনি সংক্রমণ (পাইলোনেফ্রাইটিস): যদি মূত্রাশয়ের সংক্রমণের চিকিৎসা না করা হয়, তাহলে এটি কিডনিতে ছড়িয়ে পড়তে পারে, যা আরও গুরুতর সংক্রমণের দিকে পরিচালিত করে। সেপসিস: বিরল ক্ষেত্রে, একটি গুরুতর ইউটিআই সেপসিসের দিকে পরিচালিত করতে পারে, যা সংক্রমণের প্রতি শরীরের অপ্রতিরোধ্য প্রতিক্রিয়ার কারণে জীবন-হুমকিস্বরূপ। পুনরাবৃত্ত সংক্রমণ: কিছু ব্যক্তির বারবার ইউটিআই হওয়ার প্রবণতা থাকে, যা পরিচালনা করা কঠিন হতে পারে।
Prevention:
- Good hygiene: Wiping from front to back after using the toilet can help prevent bacteria from entering the urethra.
- Hydration: Drinking plenty of fluids helps flush out bacteria.
- Avoiding irritating products: Using unscented soaps and avoiding feminine hygiene sprays can reduce irritation.
- Emptying the bladder: Urinating after intercourse can help flush out bacteria.
- Cranberry products: Some studies suggest cranberry juice or supplements may help prevent UTIs, but the evidence is not conclusive.
- Consult a doctor: If you experience frequent UTIs or have concerns about prevention, consult a healthcare professional.
ভালো স্বাস্থ্যবিধি: টয়লেট ব্যবহারের পর সামনে থেকে পিছনে মুছা ব্যাকটেরিয়াকে মূত্রনালীতে প্রবেশ করতে বাধা দিতে পারে। হাইড্রেশন: প্রচুর পরিমাণে তরল পান করলে ব্যাকটেরিয়া দূর হতে সাহায্য করে। বিরক্তিকর পণ্য এড়িয়ে চলা: সুগন্ধিহীন সাবান ব্যবহার এবং নারীদের স্বাস্থ্যবিধি স্প্রে এড়িয়ে চলা জ্বালা কমাতে পারে। মূত্রাশয় খালি করা: সহবাসের পর প্রস্রাব করলে ব্যাকটেরিয়া দূর হতে সাহায্য করতে পারে। ক্র্যানবেরি পণ্য: কিছু গবেষণায় দেখা গেছে যে ক্র্যানবেরি জুস বা সম্পূরকগুলি ইউটিআই প্রতিরোধে সাহায্য করতে পারে, তবে প্রমাণ চূড়ান্ত নয়। ডাক্তারের সাথে পরামর্শ করুন: যদি আপনার ঘন ঘন ইউটিআই হয় বা প্রতিরোধ সম্পর্কে উদ্বেগ থাকে, তাহলে একজন স্বাস্থ্যসেবা পেশাদারের সাথে পরামর্শ করুন।
Abdominal Pain Due To Viral Infections
Viral infections can cause abdominal pain, commonly through gastroenteritis, which is inflammation of the digestive system. Symptoms include abdominal cramps, nausea, vomiting, and diarrhea, often accompanied by fever. Diagnosis typically relies on clinical evaluation and symptom assessment, with occasional stool or blood tests for confirmation. Treatment focuses on managing symptoms like dehydration through fluid replacement and rest. While generally self-limiting, complications like severe dehydration or, in rare cases, peritonitis, can arise. Prevention involves practicing good hygiene, such as frequent handwashing, and avoiding contact with infected individuals.
ভাইরাল সংক্রমণের ফলে পেটে ব্যথা হতে পারে, সাধারণত গ্যাস্ট্রোএন্টেরাইটিসের মাধ্যমে, যা পাচনতন্ত্রের প্রদাহ। লক্ষণগুলির মধ্যে রয়েছে পেটে ব্যথা, বমি বমি ভাব, বমি এবং ডায়রিয়া, প্রায়শই জ্বরের সাথে থাকে। রোগ নির্ণয় সাধারণত ক্লিনিকাল মূল্যায়ন এবং লক্ষণ মূল্যায়নের উপর নির্ভর করে, নিশ্চিতকরণের জন্য মাঝে মাঝে মল বা রক্ত পরীক্ষা করা হয়। চিকিৎসা তরল প্রতিস্থাপন এবং বিশ্রামের মাধ্যমে ডিহাইড্রেশনের মতো লক্ষণগুলি পরিচালনা করার উপর দৃষ্টি নিবদ্ধ করে। যদিও সাধারণত স্ব-সীমাবদ্ধ, তীব্র ডিহাইড্রেশন বা, বিরল ক্ষেত্রে, পেরিটোনাইটিসের মতো জটিলতা দেখা দিতে পারে। প্রতিরোধের মধ্যে রয়েছে ঘন ঘন হাত ধোয়ার মতো ভাল স্বাস্থ্যবিধি অনুশীলন করা এবং সংক্রামিত ব্যক্তিদের সাথে যোগাযোগ এড়ানো।
Clinical Features:
- Abdominal pain and cramping: This is a hallmark symptom, often described as a general discomfort or sharp pain in the abdomen.
- Nausea and vomiting: These can be severe and contribute to dehydration.
- Diarrhea: Viral gastroenteritis commonly causes watery, non-bloody diarrhea.
- Fever: A low-grade fever is also a common symptom.
- Muscle aches and headaches: These may accompany the other symptoms.
পেটে ব্যথা এবং খিঁচুনি: এটি একটি সাধারণ লক্ষণ, যা প্রায়শই পেটে সাধারণ অস্বস্তি বা তীব্র ব্যথা হিসাবে বর্ণনা করা হয়। বমি বমি ভাব এবং বমি: এগুলি তীব্র হতে পারে এবং পানিশূন্যতার কারণ হতে পারে। ডায়রিয়া: ভাইরাল গ্যাস্ট্রোএন্টেরাইটিস সাধারণত জলীয়, রক্তাক্ত নয় এমন ডায়রিয়ার কারণ হয়। জ্বর: হালকা জ্বরও একটি সাধারণ লক্ষণ। পেশী ব্যথা এবং মাথাব্যথা: এগুলি অন্যান্য লক্ষণগুলির সাথে থাকতে পারে।
Diagnosis:
- Clinical assessment:Doctors typically diagnose viral gastroenteritis based on the patient’s symptoms and the duration of illness.
- Stool and blood tests:These are rarely needed but may be used to rule out other causes of abdominal pain or to identify the specific virus causing the infection.
ক্লিনিক্যাল মূল্যায়ন: ডাক্তাররা সাধারণত রোগীর লক্ষণ এবং অসুস্থতার সময়কালের উপর ভিত্তি করে ভাইরাল গ্যাস্ট্রোএন্টেরাইটিস নির্ণয় করেন। মল এবং রক্ত পরীক্ষা: এগুলি খুব কমই প্রয়োজন হয় তবে পেটে ব্যথার অন্যান্য কারণগুলি বাতিল করতে বা সংক্রমণের কারণী নির্দিষ্ট ভাইরাস সনাক্ত করতে ব্যবহার করা যেতে পারে।
Treatment:
- Fluid and electrolyte replacement:This is crucial to prevent and treat dehydration, which can be severe in some cases.
- Oral rehydration solutions:These are recommended for replacing lost fluids and electrolytes.
- Rest and diet modification:Resting the digestive system and gradually reintroducing bland, easily digestible foods can help.
- Antidiarrheal medications:These may be used with caution, but should be avoided if there is fever or bloody stool.
- Antiviral medications:Antiviral medications are generally not used for viral gastroenteritis, as most cases resolve on their own.
তরল এবং ইলেক্ট্রোলাইট প্রতিস্থাপন: ডিহাইড্রেশন প্রতিরোধ এবং চিকিৎসার জন্য এটি অত্যন্ত গুরুত্বপূর্ণ, যা কিছু ক্ষেত্রে গুরুতর হতে পারে। ওরাল রিহাইড্রেশন সমাধান: হারানো তরল এবং ইলেক্ট্রোলাইট প্রতিস্থাপনের জন্য এগুলি সুপারিশ করা হয়। বিশ্রাম এবং খাদ্যাভ্যাসের পরিবর্তন: পরিপাকতন্ত্রকে বিশ্রাম দেওয়া এবং ধীরে ধীরে নরম, সহজে হজমযোগ্য খাবার পুনরায় প্রবর্তন করা সাহায্য করতে পারে। ডায়রিয়া প্রতিরোধী ওষুধ: এগুলি সতর্কতার সাথে ব্যবহার করা যেতে পারে, তবে জ্বর বা রক্তাক্ত মল থাকলে এড়ানো উচিত। অ্যান্টিভাইরাল ওষুধ: অ্যান্টিভাইরাল ওষুধগুলি সাধারণত ভাইরাল গ্যাস্ট্রোএন্টেরাইটিসের জন্য ব্যবহার করা হয় না, কারণ বেশিরভাগ ক্ষেত্রে এটি নিজে থেকেই সেরে যায়।
Complications:
- Dehydration: This is the most common complication, especially in young children, the elderly, and those with underlying health conditions.
- Severe dehydration: In severe cases, hospitalization and intravenous fluids may be required.
- Peritonitis: Inflammation of the abdominal lining can occur in rare cases, requiring immediate medical attention.
পানিশূন্যতা: এটি সবচেয়ে সাধারণ জটিলতা, বিশেষ করে ছোট বাচ্চা, বয়স্ক এবং যাদের স্বাস্থ্যগত সমস্যা রয়েছে। তীব্র পানিশূন্যতা: গুরুতর ক্ষেত্রে, হাসপাতালে ভর্তি এবং শিরায় তরল পদার্থের প্রয়োজন হতে পারে। পেরিটোনাইটিস: পেটের আস্তরণের প্রদাহ বিরল ক্ষেত্রেও হতে পারে, যার জন্য তাৎক্ষণিক চিকিৎসার প্রয়োজন হয়।
Prevention:
- Good hygiene:Frequent handwashing with soap and water, especially after using the restroom and before eating, is essential.
- Food safety:Proper food preparation and storage can help prevent foodborne illnesses that can cause gastroenteritis.
- Avoiding contact with infected individuals:Limiting contact with people who are sick can help prevent the spread of viral infections.
- Vaccination:Rotavirus vaccines are available to protect young children from rotavirus infection, a common cause of viral gastroenteritis.
ভালো স্বাস্থ্যবিধি: সাবান ও পানি দিয়ে ঘন ঘন হাত ধোয়া, বিশেষ করে টয়লেট ব্যবহারের পরে এবং খাওয়ার আগে, অপরিহার্য। খাদ্য সুরক্ষা: সঠিক খাদ্য প্রস্তুত এবং সংরক্ষণ খাদ্যবাহিত অসুস্থতা প্রতিরোধ করতে সাহায্য করতে পারে যা গ্যাস্ট্রোএন্টেরাইটিসের কারণ হতে পারে। সংক্রামিত ব্যক্তিদের সাথে যোগাযোগ এড়িয়ে চলা: অসুস্থ ব্যক্তিদের সাথে যোগাযোগ সীমিত করলে ভাইরাল সংক্রমণের বিস্তার রোধ করা যেতে পারে। টিকা: ছোট বাচ্চাদের রোটাভাইরাস সংক্রমণ থেকে রক্ষা করার জন্য রোটাভাইরাস টিকা পাওয়া যায়, যা ভাইরাল গ্যাস্ট্রোএন্টেরাইটিসের একটি সাধারণ কারণ।
Abdominal Pain Due To Bacterial Infections
Bacterial infections in the abdomen can cause a range of symptoms, from mild discomfort to severe pain, and may lead to serious complications if not addressed. Common causes include food poisoning, pelvic inflammatory disease, and peritonitis. Diagnosis often involves physical examination, blood tests, and stool cultures, while treatment typically includes antibiotics and supportive care. Good hygiene and food safety practices are crucial for prevention.
পেটে ব্যাকটেরিয়া সংক্রমণের ফলে বিভিন্ন ধরণের লক্ষণ দেখা দিতে পারে, হালকা অস্বস্তি থেকে শুরু করে তীব্র ব্যথা পর্যন্ত, এবং যদি চিকিৎসা না করা হয় তবে গুরুতর জটিলতা দেখা দিতে পারে। সাধারণ কারণগুলির মধ্যে রয়েছে খাদ্যে বিষক্রিয়া, পেলভিক প্রদাহজনিত রোগ এবং পেরিটোনাইটিস। রোগ নির্ণয়ের জন্য প্রায়শই শারীরিক পরীক্ষা, রক্ত পরীক্ষা এবং মল কালচারের প্রয়োজন হয়, যদিও চিকিৎসায় সাধারণত অ্যান্টিবায়োটিক এবং সহায়ক যত্ন অন্তর্ভুক্ত থাকে। প্রতিরোধের জন্য ভালো স্বাস্থ্যবিধি এবং খাদ্য সুরক্ষা অনুশীলন অত্যন্ত গুরুত্বপূর্ণ।
Clinical Features:
- Abdominal Pain: The hallmark symptom, which can vary in location, intensity, and character (cramping, sharp, dull, etc.).
- Fever and Chills: Often indicate a systemic infection.
- Nausea and Vomiting: Common with gastroenteritis and other abdominal infections.
- Diarrhea: May be watery or bloody, depending on the specific bacteria.
- Loss of Appetite: A general sign of illness.
- Other Symptoms: These can include headache, fatigue, muscle aches, and swollen lymph nodes.
পেটে ব্যথা: একটি লক্ষণ যা স্থান, তীব্রতা এবং প্রকৃতির (খিঁচুনি, তীক্ষ্ণ, নিস্তেজ, ইত্যাদি) ভিন্ন হতে পারে।
জ্বর এবং ঠান্ডা লাগা: প্রায়শই একটি সিস্টেমিক সংক্রমণ নির্দেশ করে।
বমি বমি ভাব এবং বমি: গ্যাস্ট্রোএন্টেরাইটিস এবং অন্যান্য পেটের সংক্রমণের সাথে সাধারণ।
ডায়রিয়া: নির্দিষ্ট ব্যাকটেরিয়ার উপর নির্ভর করে জলযুক্ত বা রক্তাক্ত হতে পারে।
ক্ষুধামন্দা: অসুস্থতার একটি সাধারণ লক্ষণ।
অন্যান্য লক্ষণ: এর মধ্যে মাথাব্যথা, ক্লান্তি, পেশী ব্যথা এবং ফোলা লিম্ফ নোড অন্তর্ভুক্ত থাকতে পারে।
Diagnosis:
- Medical History: Information about recent travel, food consumption, and sexual activity can help pinpoint the cause.
- Physical Examination: Assessing the abdomen for tenderness, guarding, and other signs of infection.
- Blood Tests: To check for signs of infection, such as elevated white blood cell count.
- Stool Cultures: To identify the specific bacteria causing the infection.
- Imaging Tests (CT or MRI): May be needed to visualize internal organs and assess the extent of infection.
চিকিৎসার ইতিহাস: সাম্প্রতিক ভ্রমণ, খাদ্য গ্রহণ এবং যৌন কার্যকলাপ সম্পর্কে তথ্য কারণ চিহ্নিত করতে সাহায্য করতে পারে। শারীরিক পরীক্ষা: পেটের কোমলতা, পাহারা এবং সংক্রমণের অন্যান্য লক্ষণগুলির জন্য মূল্যায়ন করা। রক্ত পরীক্ষা: সংক্রমণের লক্ষণগুলি পরীক্ষা করার জন্য, যেমন শ্বেত রক্তকণিকার সংখ্যা বৃদ্ধি। মলের কালচার: সংক্রমণের কারণী নির্দিষ্ট ব্যাকটেরিয়া সনাক্ত করার জন্য। ইমেজিং পরীক্ষা (সিটি বা এমআরআই): অভ্যন্তরীণ অঙ্গগুলি কল্পনা করার জন্য এবং সংক্রমণের পরিমাণ মূল্যায়ন করার জন্য প্রয়োজন হতে পারে।
Treatment:
- Antibiotics: The primary treatment for bacterial infections. The specific antibiotic will depend on the identified bacteria.
- Supportive Care: Includes rest, hydration (oral or intravenous fluids), and pain relief.
- Surgery: May be necessary in cases of severe peritonitis or other complications requiring drainage or removal of infected tissue.
অ্যান্টিবায়োটিক: ব্যাকটেরিয়া সংক্রমণের প্রাথমিক চিকিৎসা। নির্দিষ্ট অ্যান্টিবায়োটিক চিহ্নিত ব্যাকটেরিয়ার উপর নির্ভর করবে।
সহায়ক যত্ন: বিশ্রাম, জলয়োজন (মৌখিক বা শিরায় তরল পদার্থ) এবং ব্যথা উপশম অন্তর্ভুক্ত।
অস্ত্রোপচার: গুরুতর পেরিটোনাইটিস বা অন্যান্য জটিলতার ক্ষেত্রে প্রয়োজন হতে পারে যার জন্য নিষ্কাশন বা সংক্রামিত টিস্যু অপসারণের প্রয়োজন হয়।
Complications:
- Dehydration: Especially from diarrhea and vomiting, can be severe and require hospitalization.
- Sepsis: A life-threatening condition where the infection spreads to the bloodstream.
- Organ Damage: In severe cases, infections can damage organs like the kidneys or liver.
- Pelvic Inflammatory Disease (PID): Untreated PID can lead to infertility or ectopic pregnancy.
- Peritonitis: Inflammation of the abdominal lining, which can be serious and require surgery.
- Guillain-Barré Syndrome: A rare complication associated with Campylobacter infections.
পানিশূন্যতা: বিশেষ করে ডায়রিয়া এবং বমি থেকে, তীব্র হতে পারে এবং হাসপাতালে ভর্তির প্রয়োজন হতে পারে। সেপসিস: একটি জীবন-হুমকিস্বরূপ অবস্থা যেখানে সংক্রমণ রক্তপ্রবাহে ছড়িয়ে পড়ে। অঙ্গের ক্ষতি: গুরুতর ক্ষেত্রে, সংক্রমণ কিডনি বা লিভারের মতো অঙ্গগুলির ক্ষতি করতে পারে। পেলভিক ইনফ্ল্যামেটরি ডিজিজ (PID): চিকিৎসা না করা PID বন্ধ্যাত্ব বা একটোপিক গর্ভাবস্থার কারণ হতে পারে। পেরিটোনাইটিস: পেটের আস্তরণের প্রদাহ, যা গুরুতর হতে পারে এবং অস্ত্রোপচারের প্রয়োজন হতে পারে। গুইলেন-বারে সিনড্রোম: ক্যাম্পাইলোব্যাক্টর সংক্রমণের সাথে সম্পর্কিত একটি বিরল জটিলতা।
Prevention:
- Good Hygiene: Frequent and thorough handwashing, especially after using the restroom and before handling food.
- Food Safety: Properly cooking food, especially meat, and avoiding raw or undercooked foods.
- Safe Sex Practices: Using condoms to prevent sexually transmitted infections like chlamydia and gonorrhea.
- Vaccination:Vaccines are available for some bacterial infections, such as those causing meningitis.
- Avoid Overuse of Antibiotics:This can lead to antibiotic resistance.
ভালো স্বাস্থ্যবিধি: ঘন ঘন এবং পুঙ্খানুপুঙ্খভাবে হাত ধোয়া, বিশেষ করে টয়লেট ব্যবহারের পরে এবং খাবার ধরার আগে। খাদ্য সুরক্ষা: সঠিকভাবে খাবার রান্না করা, বিশেষ করে মাংস, এবং কাঁচা বা কম রান্না করা খাবার এড়িয়ে চলা। নিরাপদ যৌন অভ্যাস: ক্ল্যামাইডিয়া এবং গনোরিয়ার মতো যৌনবাহিত সংক্রমণ প্রতিরোধে কনডম ব্যবহার করা। টিকাকরণ: কিছু ব্যাকটেরিয়া সংক্রমণের জন্য ভ্যাকসিন পাওয়া যায়, যেমন মেনিনজাইটিস সৃষ্টিকারী। অ্যান্টিবায়োটিকের অতিরিক্ত ব্যবহার এড়িয়ে চলুন: এটি অ্যান্টিবায়োটিক প্রতিরোধের দিকে পরিচালিত করতে পারে।
Abdominal Pain Due To Pelvic Inflammatory Disease
Pelvic inflammatory disease (PID) is an infection of the female reproductive organs, often causing abdominal pain and other symptoms. It’s typically caused by sexually transmitted infections like chlamydia or gonorrhea, but can also result from normal vaginal bacteria. Early diagnosis and treatment are crucial to prevent serious complications like infertility and ectopic pregnancy.
পেলভিক ইনফ্ল্যামেটরি ডিজিজ (PID) হল মহিলাদের প্রজনন অঙ্গের একটি সংক্রমণ, যা প্রায়শই পেটে ব্যথা এবং অন্যান্য লক্ষণ দেখা দেয়। এটি সাধারণত ক্ল্যামাইডিয়া বা গনোরিয়ার মতো যৌনবাহিত সংক্রমণের কারণে হয়, তবে এটি স্বাভাবিক যোনিপথের ব্যাকটেরিয়া থেকেও হতে পারে। বন্ধ্যাত্ব এবং একটোপিক গর্ভাবস্থার মতো গুরুতর জটিলতা প্রতিরোধের জন্য প্রাথমিক রোগ নির্ণয় এবং চিকিৎসা অত্যন্ত গুরুত্বপূর্ণ।
Clinical Features:
- Lower abdominal pain: This is the most common symptom, and it can range from mild to severe, sometimes worsening with movement or intercourse.
- Abnormal vaginal discharge: A change in the amount, color, or smell of vaginal discharge is a frequent sign.
- Painful intercourse (dyspareunia) or urination (dysuria): These can be indicators of inflammation and infection.
- Irregular bleeding or spotting: This can occur between periods or after intercourse.
- Fever: While not always present, a fever can indicate a more serious infection.
- Other symptoms: Nausea, vomiting, and fatigue can also occur.
তলপেটে ব্যথা: এটি সবচেয়ে সাধারণ লক্ষণ, এবং এটি হালকা থেকে তীব্র পর্যন্ত হতে পারে, কখনও কখনও নড়াচড়া বা সহবাসের সাথে আরও খারাপ হতে পারে। অস্বাভাবিক যোনি স্রাব: যোনি স্রাবের পরিমাণ, রঙ বা গন্ধের পরিবর্তন একটি ঘন ঘন লক্ষণ। বেদনাদায়ক সহবাস (ডিসপেরিউনিয়া) বা প্রস্রাব (ডিসুরিয়া): এগুলি প্রদাহ এবং সংক্রমণের সূচক হতে পারে। অনিয়মিত রক্তপাত বা দাগ: এটি মাসিকের মধ্যে বা সহবাসের পরে ঘটতে পারে। জ্বর: যদিও সবসময় উপস্থিত না থাকে, জ্বর আরও গুরুতর সংক্রমণের ইঙ্গিত দিতে পারে। অন্যান্য লক্ষণ: বমি বমি ভাব, বমি এবং ক্লান্তিও দেখা দিতে পারে।
Diagnosis:
- Clinical assessment:A doctor will evaluate symptoms, conduct a pelvic exam, and may test for STIs like chlamydia and gonorrhea.
- Laboratory tests:Blood and urine tests may be used to assess for infection and inflammation.
- Imaging:Ultrasound or laparoscopy may be used in some cases to visualize the pelvic organs and assess for inflammation or abscesses.
ক্লিনিক্যাল মূল্যায়ন: একজন ডাক্তার লক্ষণগুলি মূল্যায়ন করবেন, পেলভিক পরীক্ষা করবেন এবং ক্ল্যামাইডিয়া এবং গনোরিয়ার মতো যৌনবাহিত সংক্রমণের জন্য পরীক্ষা করতে পারেন। ল্যাবরেটরি পরীক্ষা: সংক্রমণ এবং প্রদাহ নির্ণয়ের জন্য রক্ত এবং প্রস্রাব পরীক্ষা ব্যবহার করা যেতে পারে। ইমেজিং: কিছু ক্ষেত্রে পেলভিক অঙ্গগুলি কল্পনা করতে এবং প্রদাহ বা ফোড়া নির্ণয়ের জন্য আল্ট্রাসাউন্ড বা ল্যাপারোস্কোপি ব্যবহার করা যেতে পারে।
Treatment:
- Antibiotics:PID is typically treated with a course of antibiotics, often two different types to cover a range of bacteria.
- Hospitalization:Severe cases or those with complications like abscesses may require hospitalization for intravenous antibiotics.
- Partner treatment:It’s essential that sexual partners also receive treatment to prevent reinfection.
- Pain management:Over-the-counter pain relievers like ibuprofen or paracetamol can help manage pain.
অ্যান্টিবায়োটিক: পিআইডি সাধারণত অ্যান্টিবায়োটিকের একটি কোর্স দিয়ে চিকিৎসা করা হয়, প্রায়শই দুটি ভিন্ন ধরণের ব্যাকটেরিয়াকে ঢেকে রাখার জন্য। হাসপাতালে ভর্তি: গুরুতর ক্ষেত্রে বা ফোড়ার মতো জটিলতা থাকলে শিরায় অ্যান্টিবায়োটিকের জন্য হাসপাতালে ভর্তির প্রয়োজন হতে পারে। সঙ্গীর চিকিৎসা: পুনরায় সংক্রমণ রোধ করার জন্য যৌন সঙ্গীদেরও চিকিৎসা গ্রহণ করা অপরিহার্য। ব্যথা ব্যবস্থাপনা: আইবুপ্রোফেন বা প্যারাসিটামলের মতো ওভার-দ্য-কাউন্টার ব্যথা উপশমকারী ব্যথা নিয়ন্ত্রণে সাহায্য করতে পারে।
Complications:
- Infertility: Scarring in the fallopian tubes can block or damage them, hindering the passage of eggs and leading to infertility.
- Ectopic pregnancy: A fertilized egg may implant in the fallopian tube (ectopic pregnancy) due to scarring or blockage, which can be life-threatening.
- Chronic pelvic pain: PID can lead to persistent pain in the pelvic region.
- Tubo-ovarian abscess: A collection of pus can form in the fallopian tube and ovary.
বন্ধ্যাত্ব: ফ্যালোপিয়ান টিউবে দাগ পড়লে সেগুলো ব্লক বা ক্ষতিগ্রস্ত হতে পারে, ডিম্বাণু চলাচলে বাধা সৃষ্টি হয় এবং বন্ধ্যাত্বের দিকে পরিচালিত করে। একটোপিক গর্ভাবস্থা: দাগ বা ব্লকেজের কারণে একটি নিষিক্ত ডিম্বাণু ফ্যালোপিয়ান টিউবে (একটোপিক গর্ভাবস্থা) বসানো হতে পারে, যা জীবনের জন্য হুমকিস্বরূপ হতে পারে। দীর্ঘস্থায়ী পেলভিক ব্যথা: পিআইডি পেলভিক অঞ্চলে ক্রমাগত ব্যথার কারণ হতে পারে। টিউবো-ডিম্বাশয়ের ফোড়া: ফ্যালোপিয়ান টিউব এবং ডিম্বাশয়ে পুঁজ জমা হতে পারে।
Prevention:
- Safe sex practices:Using condoms consistently during sexual intercourse can significantly reduce the risk of STIs that cause PID.
- Regular STI testing:Getting tested for STIs and ensuring that sexual partners are also tested can help prevent the spread of infection.
- Early treatment of STIs:Prompt treatment of STIs can prevent them from developing into PID.
- Avoid douching:Douching can disrupt the normal balance of bacteria in the vagina and increase the risk of infection.
নিরাপদ যৌন আচরণ: যৌন মিলনের সময় নিয়মিত কনডম ব্যবহার করলে PID সৃষ্টিকারী STI-এর ঝুঁকি উল্লেখযোগ্যভাবে কমে। নিয়মিত STI পরীক্ষা: STI পরীক্ষা করানো এবং যৌন সঙ্গীদেরও পরীক্ষা করানো নিশ্চিত করা সংক্রমণের বিস্তার রোধ করতে সাহায্য করতে পারে। STI-এর প্রাথমিক চিকিৎসা: STI-এর দ্রুত চিকিৎসা PID-তে পরিণত হওয়া রোধ করতে পারে। ডুচিং এড়িয়ে চলুন: ডুচিং যোনিতে ব্যাকটেরিয়ার স্বাভাবিক ভারসাম্য ব্যাহত করতে পারে এবং সংক্রমণের ঝুঁকি বাড়াতে পারে।
Abdominal Pain Due To Appendicitis
Appendicitis is inflammation of the appendix, a small, finger-shaped pouch attached to the large intestine. It’s often caused by a blockage in the appendix due to bacterial infection and swelling. Symptoms include abdominal pain (often starting around the belly button and moving to the lower right side), nausea, vomiting, and fever.
অ্যাপেন্ডিসাইটিস হলো অ্যাপেন্ডিক্সের প্রদাহ, যা বৃহৎ অন্ত্রের সাথে সংযুক্ত একটি ছোট, আঙুলের আকৃতির থলি। এটি প্রায়শই ব্যাকটেরিয়া সংক্রমণ এবং ফুলে যাওয়ার কারণে অ্যাপেন্ডিক্সে বাধার কারণে ঘটে। লক্ষণগুলির মধ্যে রয়েছে পেটে ব্যথা (প্রায়শই নাভির চারপাশে শুরু হয়ে নীচের ডান দিকে চলে যাওয়া), বমি বমি ভাব, বমি এবং জ্বর
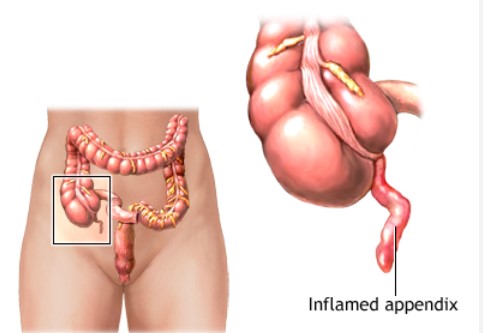
Diagnosis involves physical examination, blood tests, and imaging like ultrasound or CT scans. Treatment is typically surgery (appendectomy) to remove the appendix, and antibiotics may be used as well. Complications can include rupture, abscess formation, and peritonitis if not treated promptly. While not entirely preventable, a diet rich in fiber and avoiding excessive fatty foods may reduce risk.
রোগ নির্ণয়ের জন্য শারীরিক পরীক্ষা, রক্ত পরীক্ষা এবং আল্ট্রাসাউন্ড বা সিটি স্ক্যানের মতো ইমেজিং জড়িত। চিকিৎসার জন্য সাধারণত অস্ত্রোপচার (অ্যাপেন্ডেক্টমি) করা হয় অ্যাপেন্ডিক্স অপসারণ করা হয় এবং অ্যান্টিবায়োটিকও ব্যবহার করা যেতে পারে। দ্রুত চিকিৎসা না করা হলে জটিলতাগুলির মধ্যে ফেটে যাওয়া, ফোড়া তৈরি হওয়া এবং পেরিটোনাইটিস অন্তর্ভুক্ত থাকতে পারে। যদিও সম্পূর্ণরূপে প্রতিরোধযোগ্য নয়, ফাইবার সমৃদ্ধ খাবার এবং অতিরিক্ত চর্বিযুক্ত খাবার এড়িয়ে চলা ঝুঁকি কমাতে পারে।
Causes:
- Blockage:The most common cause is a blockage of the appendix’s opening, often by hardened stool, foreign objects, or tumors.
- Infection:Blockage can lead to bacterial infection and inflammation within the appendix.
- Other factors:Enlarged lymph nodes, inflammatory bowel disease, and even genetic factors may play a role.
বাধা: সবচেয়ে সাধারণ কারণ হল অ্যাপেন্ডিক্সের খোলা অংশে বাধা, প্রায়শই শক্ত মল, বিদেশী বস্তু বা টিউমার দ্বারা। সংক্রমণ: ব্লকেজের ফলে অ্যাপেন্ডিক্সের ভিতরে ব্যাকটেরিয়া সংক্রমণ এবং প্রদাহ হতে পারে। অন্যান্য কারণ: বর্ধিত লিম্ফ নোড, প্রদাহজনক অন্ত্রের রোগ এবং এমনকি জেনেটিক কারণও ভূমিকা পালন করতে পারে।
Clinical Features (Symptoms):
- Pain:Classic symptom is pain in the lower right abdomen, often starting around the belly button and migrating. Pain may vary based on appendix location.
- Other symptoms:Nausea, vomiting, loss of appetite, fever, and sometimes swollen abdomen or inability to pass gas.
ব্যথা: সাধারণ লক্ষণ হল পেটের ডানদিকের নীচের অংশে ব্যথা, যা প্রায়শই নাভির চারপাশে শুরু হয় এবং স্থানান্তরিত হয়। অ্যাপেন্ডিক্সের অবস্থানের উপর নির্ভর করে ব্যথা পরিবর্তিত হতে পারে। অন্যান্য লক্ষণ: বমি বমি ভাব, বমি, ক্ষুধামন্দা, জ্বর, এবং কখনও কখনও পেট ফুলে যাওয়া বা গ্যাস বের করতে অক্ষমতা।
Diagnosis:
- Physical Exam: Doctor will assess tenderness in the lower right abdomen.
- Blood Tests: High white blood cell count suggests infection.
- Imaging: Ultrasound, CT scan, or MRI may be used to visualize the appendix and surrounding areas.
শারীরিক পরীক্ষা: ডাক্তার পেটের ডানদিকের অংশে ব্যথা মূল্যায়ন করবেন। রক্ত পরীক্ষা: শ্বেত রক্তকণিকার সংখ্যা বেশি থাকলে সংক্রমণের ইঙ্গিত পাওয়া যায়। ইমেজিং: অ্যাপেন্ডিক্স এবং আশেপাশের অংশগুলি কল্পনা করার জন্য আল্ট্রাসাউন্ড, সিটি স্ক্যান, অথবা এমআরআই ব্যবহার করা যেতে পারে।
Treatment:
- Appendectomy: Surgical removal of the appendix is the most common treatment.
- Antibiotics: May be used to treat infection, sometimes as a primary treatment or alongside surgery.
- Early treatment is crucial: To prevent complications like rupture or abscess formation.
অ্যাপেনডিক্স অপসারণ: অ্যাপেনডিক্সের অস্ত্রোপচারের মাধ্যমে অপসারণ সবচেয়ে সাধারণ চিকিৎসা। অ্যান্টিবায়োটিক: সংক্রমণের চিকিৎসার জন্য ব্যবহার করা যেতে পারে, কখনও কখনও প্রাথমিক চিকিৎসা হিসেবে বা অস্ত্রোপচারের পাশাপাশি। প্রাথমিক চিকিৎসা অত্যন্ত গুরুত্বপূর্ণ: ফেটে যাওয়া বা ফোড়া গঠনের মতো জটিলতা প্রতিরোধ করতে।
Complications:
- Ruptured Appendix: If left untreated, the appendix can burst, spreading infection to the abdomen.
- Peritonitis: Inflammation of the abdominal lining due to a ruptured appendix.
- Abscess: A collection of pus may form near the appendix or in the abdomen.
- Sepsis: In severe cases, infection can spread to the bloodstream.
ফেটে যাওয়া অ্যাপেন্ডিক্স: যদি চিকিৎসা না করা হয়, তাহলে অ্যাপেন্ডিক্স ফেটে যেতে পারে এবং পেটে সংক্রমণ ছড়িয়ে পড়তে পারে। পেরিটোনাইটিস: অ্যাপেন্ডিক্স ফেটে যাওয়ার কারণে পেটের আস্তরণের প্রদাহ। ফোড়া: অ্যাপেন্ডিক্সের কাছে বা পেটে পুঁজ জমা হতে পারে। সেপসিস: গুরুতর ক্ষেত্রে, সংক্রমণ রক্তপ্রবাহে ছড়িয়ে পড়তে পারে।
Prevention:
- Diet: A diet rich in fiber (fruits, vegetables, whole grains) may help prevent constipation and reduce risk.
- Avoidance: Limit fatty and processed foods, which can irritate the digestive system.
- Overall health: Maintaining a healthy weight and managing other health conditions may be beneficial.
খাদ্যাভ্যাস: ফাইবার সমৃদ্ধ খাবার (ফল, শাকসবজি, গোটা শস্য) কোষ্ঠকাঠিন্য প্রতিরোধ করতে এবং ঝুঁকি কমাতে সাহায্য করতে পারে। পরিহার: চর্বিযুক্ত এবং প্রক্রিয়াজাত খাবার সীমিত করুন, যা পাচনতন্ত্রকে বিরক্ত করতে পারে। সামগ্রিক স্বাস্থ্য: স্বাস্থ্যকর ওজন বজায় রাখা এবং অন্যান্য স্বাস্থ্যগত অবস্থা পরিচালনা করা উপকারী হতে পারে।
Abdominal Pain Due To Cholecystitis
Inflammation of gallbladder is called Cholecystitis. It is usually caused by gallstones blocking the cystic duct. Common symptoms include severe abdominal pain, nausea, vomiting, and fever. Treatment often involves antibiotics, pain management, and sometimes surgical removal of the gallbladder (cholecystectomy). Complications can include gallbladder rupture, sepsis, and impaired digestion.
পিত্তথলির প্রদাহকে কোলেসিস্টাইটিস বলা হয়। এটি সাধারণত পিত্তথলির পাথর সিস্টিক নালীতে বাধা সৃষ্টি করে। সাধারণ লক্ষণগুলির মধ্যে রয়েছে তীব্র পেটে ব্যথা, বমি বমি ভাব, বমি এবং জ্বর। চিকিৎসার জন্য প্রায়শই অ্যান্টিবায়োটিক, ব্যথা ব্যবস্থাপনা এবং কখনও কখনও পিত্তথলির অস্ত্রোপচারের মাধ্যমে অপসারণ (কোলেসিস্টেক্টমি) প্রয়োজন হয়। পিত্তথলি ফেটে যাওয়া, সেপসিস এবং হজমের ব্যাঘাতের মতো জটিলতা দেখা দিতে পারে।
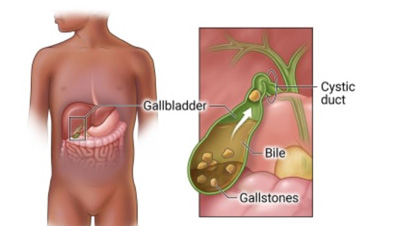
Causes:
- Gallstones:The most common cause is gallstones blocking the cystic duct, preventing bile from draining from the gallbladder.
- Other Causes:Less common causes include bacterial infections, tumors, and reduced blood supply to the gallbladder.
পিত্তথলির পাথর: সবচেয়ে সাধারণ কারণ হল পিত্তথলির পাথর সিস্টিক নালীতে বাধা সৃষ্টি করে, যা পিত্তথলি থেকে পিত্ত নিষ্কাশনকে বাধা দেয়। অন্যান্য কারণ: কম সাধারণ কারণগুলির মধ্যে রয়েছে ব্যাকটেরিয়া সংক্রমণ, টিউমার এবং পিত্তথলিতে রক্ত সরবরাহ কমে যাওয়া।
Clinical Features (Symptoms):
- Pain:Severe, persistent pain in the upper right or middle abdomen, often radiating to the back or shoulder, especially after eating fatty foods.
- Other Symptoms:Nausea, vomiting, fever, abdominal tenderness, jaundice (yellowing of the skin and eyes), loss of appetite, and bloating.
ব্যথা: উপরের ডান বা মাঝখানে পেটে তীব্র, অবিরাম ব্যথা, প্রায়শই পিঠ বা কাঁধে ছড়িয়ে পড়ে, বিশেষ করে চর্বিযুক্ত খাবার খাওয়ার পরে। অন্যান্য লক্ষণ: বমি বমি ভাব, বমি, জ্বর, পেটে কোমলতা, জন্ডিস (ত্বক এবং চোখ হলুদ হয়ে যাওয়া), ক্ষুধা হ্রাস এবং পেট ফাঁপা।
Diagnosis:
- Physical Examination:Doctors may look for tenderness in the upper right abdomen and assess for a positive Murphy’s sign (pain when pressing on the area during inhalation).
- Imaging:Ultrasound, CT scans, or MRIs can visualize the gallbladder and identify gallstones, inflammation, or other abnormalities.
- Blood Tests:Blood tests may be ordered to check for signs of infection or inflammation.
শারীরিক পরীক্ষা: ডাক্তাররা পেটের উপরের ডানদিকে ব্যথার লক্ষণ দেখতে পারেন এবং মার্ফির লক্ষণ (শ্বাস নেওয়ার সময় ব্যথা হলে ব্যথা) নির্ণয় করতে পারেন। ইমেজিং: আল্ট্রাসাউন্ড, সিটি স্ক্যান, অথবা এমআরআই পিত্তথলির দৃশ্যমানতা নিশ্চিত করতে পারে এবং পিত্তথলির পাথর, প্রদাহ বা অন্যান্য অস্বাভাবিকতা সনাক্ত করতে পারে। রক্ত পরীক্ষা: সংক্রমণ বা প্রদাহের লক্ষণ পরীক্ষা করার জন্য রক্ত পরীক্ষার নির্দেশ দেওয়া যেতে পারে।
Treatment:
- Medications:Antibiotics to fight infection, pain relievers to manage pain, and medications to reduce inflammation.
- Surgery:Laparoscopic cholecystectomy (gallbladder removal) is the most common treatment for cholecystitis, especially if it’s recurring.
- Other Procedures:Endoscopic retrograde cholangiopancreatography (ERCP) may be used to remove stones blocking the bile ducts.
ওষুধ: সংক্রমণের বিরুদ্ধে লড়াই করার জন্য অ্যান্টিবায়োটিক, ব্যথা নিয়ন্ত্রণের জন্য ব্যথানাশক এবং প্রদাহ কমানোর জন্য ওষুধ। সার্জারি: ল্যাপারোস্কোপিক কোলেসিস্টেক্টমি (পিত্তথলি অপসারণ) হল কোলেসিস্টাইটিসের সবচেয়ে সাধারণ চিকিৎসা, বিশেষ করে যদি এটি পুনরাবৃত্তি হয়। অন্যান্য পদ্ধতি: এন্ডোস্কোপিক রেট্রোগ্রেড কোলেঞ্জিওপ্যানক্রিটোগ্রাফি (ERCP) পিত্তনালীতে বাধা সৃষ্টিকারী পাথর অপসারণের জন্য ব্যবহার করা যেতে পারে।
Complications:
- Gallbladder Perforation: The gallbladder can rupture due to inflammation or infection.
- Sepsis: Infection can spread to the bloodstream, causing sepsis.
- Gangrene: Tissue death within the gallbladder can occur, especially in severe cases or in those with diabetes.
- Impaired Digestion: Problems with bile flow can lead to impaired digestion and nutrient absorption.
পিত্তথলির ছিদ্র: প্রদাহ বা সংক্রমণের কারণে পিত্তথলি ফেটে যেতে পারে।
সেপসিস: সংক্রমণ রক্তপ্রবাহে ছড়িয়ে পড়তে পারে, যার ফলে সেপসিস হতে পারে।
গ্যাংগ্রিন: পিত্তথলির ভেতরে টিস্যুর মৃত্যু ঘটতে পারে, বিশেষ করে গুরুতর ক্ষেত্রে বা ডায়াবেটিস রোগীদের ক্ষেত্রে।
হজমে সমস্যা: পিত্ত প্রবাহের সমস্যা হজম এবং পুষ্টির শোষণে ব্যাঘাত ঘটাতে পারে।
Prevention:
- Healthy Diet:Eating a balanced diet with low-fat foods and avoiding high-cholesterol foods can help prevent gallstones, a major risk factor for cholecystitis.
- Weight Management:Maintaining a healthy weight and avoiding rapid weight loss can reduce the risk.
- Regular Exercise:Regular physical activity can help with weight management and overall health.
স্বাস্থ্যকর খাদ্যাভ্যাস: কম চর্বিযুক্ত খাবার সহ সুষম খাদ্য গ্রহণ এবং উচ্চ কোলেস্টেরলযুক্ত খাবার এড়িয়ে চলা পিত্তথলির পাথর প্রতিরোধে সাহায্য করতে পারে, যা কোলেসিস্টাইটিসের জন্য একটি প্রধান ঝুঁকির কারণ। ওজন ব্যবস্থাপনা: স্বাস্থ্যকর ওজন বজায় রাখা এবং দ্রুত ওজন হ্রাস এড়ানো ঝুঁকি কমাতে পারে। নিয়মিত ব্যায়াম: নিয়মিত শারীরিক কার্যকলাপ ওজন নিয়ন্ত্রণ এবং সামগ্রিক স্বাস্থ্যের জন্য সাহায্য করতে পারে।
Abdominal Pain Due To Pancreatitis
Inflammation of the Pancreas is called Pancreatitis. Pancreatitis can be acute (sudden) or chronic (ongoing). Common causes include gallstones and excessive alcohol consumption, but other factors like infections, certain medications, and high triglyceride levels can also be involved. Symptoms can include severe abdominal pain, nausea, vomiting, and fever.
Diagnosis involves blood tests, imaging (like CT scans), and potentially endoscopy. Treatment focuses on pain management, nutritional support, and addressing the underlying cause. Complications can be serious, including infection, kidney failure, and diabetes. Prevention involves limiting alcohol consumption, managing other health conditions, and maintaining a healthy weight.
অগ্ন্যাশয়ের প্রদাহকে প্যানক্রিয়াটাইটিস বলা হয়। প্যানক্রিয়াটাইটিস তীব্র (হঠাৎ) অথবা দীর্ঘস্থায়ী (চলমান) হতে পারে। সাধারণ কারণগুলির মধ্যে রয়েছে পিত্তথলিতে পাথর এবং অতিরিক্ত অ্যালকোহল সেবন, তবে সংক্রমণ, নির্দিষ্ট ওষুধ এবং উচ্চ ট্রাইগ্লিসারাইডের মাত্রাও এর সাথে জড়িত থাকতে পারে। লক্ষণগুলির মধ্যে রয়েছে তীব্র পেটে ব্যথা, বমি বমি ভাব, বমি এবং জ্বর। রোগ নির্ণয়ের জন্য রক্ত পরীক্ষা, ইমেজিং (যেমন সিটি স্ক্যান) এবং সম্ভাব্য এন্ডোস্কোপি অন্তর্ভুক্ত। চিকিৎসার জন্য ব্যথা ব্যবস্থাপনা, পুষ্টি সহায়তা এবং অন্তর্নিহিত কারণ মোকাবেলার উপর দৃষ্টি নিবদ্ধ করা হয়। জটিলতাগুলি গুরুতর হতে পারে, যার মধ্যে সংক্রমণ, কিডনি ব্যর্থতা এবং ডায়াবেটিস অন্তর্ভুক্ত। প্রতিরোধের মধ্যে রয়েছে অ্যালকোহল সেবন সীমিত করা, অন্যান্য স্বাস্থ্যগত অবস্থা পরিচালনা করা এবং স্বাস্থ্যকর ওজন বজায় রাখা।
Causes:
- Gallstones: These can block the pancreatic duct, causing inflammation.
- Excessive Alcohol Consumption: Heavy drinking is a major risk factor for both acute and chronic pancreatitis.
- High Triglyceride Levels: Elevated levels of fats in the blood can contribute to pancreatitis.
- Certain Medications: Some medications can cause or worsen pancreatitis.
- Infections: Viral and bacterial infections can trigger pancreatitis.
- Autoimmune Diseases: Conditions like autoimmune pancreatitis can cause inflammation.
- Genetic Mutations: Inherited gene mutations can increase the risk of pancreatitis.
- Pancreatic Cancer: Cancer in the pancreas can lead to pancreatitis.
- Abdominal Injury or Surgery: Trauma or surgery in the abdominal area can sometimes damage the pancreas.
পিত্তথলির পাথর: এগুলি অগ্ন্যাশয়ের নালীকে ব্লক করে প্রদাহ সৃষ্টি করতে পারে। অতিরিক্ত অ্যালকোহল সেবন: অতিরিক্ত মদ্যপান তীব্র এবং দীর্ঘস্থায়ী উভয় ধরণের অগ্ন্যাশয়ের জন্য একটি প্রধান ঝুঁকির কারণ। উচ্চ ট্রাইগ্লিসারাইডের মাত্রা: রক্তে চর্বির উচ্চ মাত্রা অগ্ন্যাশয়ের প্রদাহে অবদান রাখতে পারে। কিছু ঔষধ: কিছু ঔষধ অগ্ন্যাশয়ের প্রদাহ সৃষ্টি করতে পারে বা আরও খারাপ করতে পারে। সংক্রমণ: ভাইরাল এবং ব্যাকটেরিয়া সংক্রমণ অগ্ন্যাশয়ের প্রদাহ সৃষ্টি করতে পারে। অটোইমিউন রোগ: অটোইমিউন অগ্ন্যাশয়ের মতো অবস্থা প্রদাহ সৃষ্টি করতে পারে। জেনেটিক মিউটেশন: উত্তরাধিকারসূত্রে প্রাপ্ত জিন মিউটেশন অগ্ন্যাশয়ের প্রদাহের ঝুঁকি বাড়াতে পারে। অগ্ন্যাশয়ের ক্যান্সার: অগ্ন্যাশয়ের ক্যান্সার অগ্ন্যাশয়ের প্রদাহের কারণ হতে পারে। পেটের আঘাত বা অস্ত্রোপচার: পেটের অংশে আঘাত বা অস্ত্রোপচার কখনও কখনও অগ্ন্যাশয়ের ক্ষতি করতে পারে।
Clinical Features (Symptoms):
- Acute Pancreatitis:
- Severe abdominal pain, often radiating to the back.
- Nausea and vomiting.
- Fever.
- Rapid heart rate.
তীব্র পেটে ব্যথা, যা প্রায়শই পিঠে ছড়িয়ে পড়ে। বমি বমি ভাব এবং বমি। জ্বর। দ্রুত হৃদস্পন্দন।
- Chronic Pancreatitis:
- Persistent abdominal pain.
- Weight loss.
- Oily or fatty stools.
- Diabetes (in some cases).
পেটে ক্রমাগত ব্যথা। ওজন হ্রাস। তৈলাক্ত বা চর্বিযুক্ত মল। ডায়াবেটিস (কিছু ক্ষেত্রে)।
Diagnosis:
- Blood Tests:Elevated amylase and lipase levels (digestive enzymes) are indicators of pancreatitis.
- Imaging:
- CT Scan: Provides detailed images of the pancreas and surrounding organs, helping to assess the severity and identify complications.
- Ultrasound: Can help visualize gallstones and other abnormalities.
- MRI: Provides detailed images of the pancreas and bile ducts.
- Endoscopy:In some cases, an endoscopic procedure (ERCP) may be used to diagnose and treat certain causes of pancreatitis.
রক্ত পরীক্ষা: অ্যামাইলেজ এবং লিপেজের মাত্রা বৃদ্ধি (পাচনশীল এনজাইম) প্যানক্রিয়াটাইটিসের সূচক। ইমেজিং: সিটি স্ক্যান: অগ্ন্যাশয় এবং আশেপাশের অঙ্গগুলির বিস্তারিত চিত্র প্রদান করে, যা তীব্রতা মূল্যায়ন করতে এবং জটিলতা সনাক্ত করতে সহায়তা করে। আল্ট্রাসাউন্ড: পিত্তথলির পাথর এবং অন্যান্য অস্বাভাবিকতা কল্পনা করতে সহায়তা করতে পারে। এমআরআই: অগ্ন্যাশয় এবং পিত্ত নালীর বিস্তারিত চিত্র প্রদান করে। এন্ডোস্কোপি: কিছু ক্ষেত্রে, প্যানক্রিয়াটাইটিসের নির্দিষ্ট কারণ নির্ণয় এবং চিকিৎসার জন্য একটি এন্ডোস্কোপিক পদ্ধতি (ERCP) ব্যবহার করা যেতে পারে।
Treatment:
- Pain Management: Medications to relieve abdominal pain are crucial.
- Nutritional Support: May involve intravenous fluids, a low-fat diet, or tube feeding.
- Addressing the Underlying Cause:
- Gallstone removal (if present).
- Alcohol cessation counseling (if alcohol abuse is a factor).
- Medication adjustments (if medications are contributing).
- Treatment of infections.
- Enzyme Supplements: May be needed to help with digestion.
- Insulin Therapy: May be required if diabetes develops.
- Surgery: In some cases, surgery may be necessary to remove damaged tissue or address complications.
ব্যথা ব্যবস্থাপনা: পেটের ব্যথা উপশমের জন্য ওষুধ অত্যন্ত গুরুত্বপূর্ণ।
পুষ্টি সহায়তা: শিরাপথে তরল, কম চর্বিযুক্ত খাবার, অথবা নল দিয়ে খাওয়ানো অন্তর্ভুক্ত থাকতে পারে।
অন্তর্নিহিত কারণ মোকাবেলা:
পিত্তথলির পাথর অপসারণ (যদি থাকে)।
অ্যালকোহল ত্যাগের পরামর্শ (যদি অ্যালকোহলের অপব্যবহার একটি কারণ হয়)।
ওষুধের সমন্বয় (যদি ওষুধ অবদান রাখে)।
সংক্রমণের চিকিৎসা।
এনজাইম সাপ্লিমেন্ট: হজমে সাহায্য করার জন্য প্রয়োজন হতে পারে।
ইনসুলিন থেরাপি: ডায়াবেটিস হলে প্রয়োজন হতে পারে।
অস্ত্রোপচার: কিছু ক্ষেত্রে, ক্ষতিগ্রস্ত টিস্যু অপসারণ বা জটিলতা মোকাবেলার জন্য অস্ত্রোপচারের প্রয়োজন হতে পারে।
Complications:
- Infection: Pancreatic infection (pancreatitis) is a serious complication.
- Kidney Failure: Pancreatitis can affect kidney function.
- Diabetes: Pancreatitis can damage the insulin-producing cells in the pancreas, leading to diabetes.
- Pseudocyst: A collection of fluid around the pancreas.
- Necrosis: Death of pancreatic tissue.
- Hemorrhage: Bleeding within or around the pancreas.
সংক্রমণ: অগ্ন্যাশয়ের সংক্রমণ (প্যানক্রিয়াটাইটিস) একটি গুরুতর জটিলতা।
কিডনি ব্যর্থতা: প্যানক্রিয়াটাইটিস কিডনির কার্যকারিতাকে প্রভাবিত করতে পারে।
ডায়াবেটিস: প্যানক্রিয়াটাইটিস অগ্ন্যাশয়ের ইনসুলিন উৎপাদনকারী কোষগুলিকে ক্ষতিগ্রস্ত করতে পারে, যার ফলে ডায়াবেটিস হতে পারে।
সিউডোসিস্ট: অগ্ন্যাশয়ের চারপাশে তরল জমা।
নেক্রোসিস: অগ্ন্যাশয়ের টিস্যুর মৃত্যু।
রক্তক্ষরণ: অগ্ন্যাশয়ের ভেতরে বা চারপাশে রক্তপাত।
Abdominal Pain Due To Peritonitis
Peritonitis is a serious inflammation of the peritoneum, the lining of the abdominal cavity, often caused by infection or irritation. It can be life-threatening if left untreated, leading to sepsis and organ failure. Treatment typically involves antibiotics, surgery, and supportive care.
পেরিটোনাইটিস হল পেরিটোনিয়ামের একটি গুরুতর প্রদাহ, যা পেটের গহ্বরের আস্তরণ, যা প্রায়শই সংক্রমণ বা জ্বালার কারণে হয়। চিকিৎসা না করা হলে এটি জীবন-হুমকির কারণ হতে পারে, যার ফলে সেপসিস এবং অঙ্গ ব্যর্থতা দেখা দিতে পারে। চিকিৎসার জন্য সাধারণত অ্যান্টিবায়োটিক, অস্ত্রোপচার এবং সহায়ক যত্ন জড়িত থাকে।
Causes:
- Infection:Bacterial or fungal infections are the most common cause, often originating from a perforated organ like the appendix, stomach ulcer, or intestine.
- Peritoneal dialysis:Infections can occur during peritoneal dialysis if proper hygiene is not maintained.
- Other causes:Pancreatitis, pelvic inflammatory disease, and certain medical procedures can also lead to peritonitis.
সংক্রমণ: ব্যাকটেরিয়া বা ছত্রাকের সংক্রমণ সবচেয়ে সাধারণ কারণ, প্রায়শই অ্যাপেন্ডিক্স, পেটের আলসার বা অন্ত্রের মতো ছিদ্রযুক্ত অঙ্গ থেকে উদ্ভূত হয়।
পেরিটোনিয়াল ডায়ালাইসিস: পেরিটোনিয়াল ডায়ালাইসিসের সময় সঠিক স্বাস্থ্যবিধি বজায় না রাখলে সংক্রমণ ঘটতে পারে।
অন্যান্য কারণ: প্যানক্রিয়াটাইটিস, পেলভিক প্রদাহজনিত রোগ এবং কিছু চিকিৎসা পদ্ধতিও পেরিটোনাইটিসের কারণ হতে পারে।
Clinical Features:
- Abdominal pain: Can be localized or generalized, and may be severe or dull.
- Abdominal tenderness and rigidity: The abdomen may be tender to the touch and feel stiff or rigid.
- Fever: Indicates an infection.
- Nausea and vomiting:
- Loss of appetite:
- Diarrhea or constipation:
- Other symptoms: Bloating, chills, fatigue, confusion, and signs of dehydration or shock (low blood pressure, rapid heart rate).
পেটে ব্যথা: স্থানীয় বা সাধারণ হতে পারে, এবং তীব্র বা নিস্তেজ হতে পারে। পেটের কোমলতা এবং অনমনীয়তা: পেট স্পর্শে কোমল হতে পারে এবং শক্ত বা অনমনীয় বোধ করতে পারে। জ্বর: সংক্রমণ নির্দেশ করে। বমি বমি ভাব এবং বমি: ক্ষুধা হ্রাস: ডায়রিয়া বা কোষ্ঠকাঠিন্য: অন্যান্য লক্ষণ: পেট ফুলে যাওয়া, ঠান্ডা লাগা, ক্লান্তি, বিভ্রান্তি এবং পানিশূন্যতা বা শকের লক্ষণ (কম রক্তচাপ, দ্রুত হৃদস্পন্দন)।
Diagnosis:
- Medical history and physical exam: To assess symptoms and signs of peritoneal irritation.
- Blood tests: To check for infection and inflammation.
- Imaging tests: X-rays, CT scans, or ultrasounds to identify the cause and extent of inflammation.
- Peritoneal fluid analysis: If undergoing peritoneal dialysis, the fluid may be examined for signs of infection.
চিকিৎসা ইতিহাস এবং শারীরিক পরীক্ষা: পেরিটোনিয়াল জ্বালার লক্ষণ এবং লক্ষণগুলি মূল্যায়ন করা।
রক্ত পরীক্ষা: সংক্রমণ এবং প্রদাহ পরীক্ষা করার জন্য।
ইমেজিং পরীক্ষা: প্রদাহের কারণ এবং পরিমাণ সনাক্ত করার জন্য এক্স-রে, সিটি স্ক্যান, অথবা আল্ট্রাসাউন্ড।
পেরিটোনিয়াল তরল বিশ্লেষণ: যদি পেরিটোনিয়াল ডায়ালাইসিস করা হয়, তাহলে সংক্রমণের লক্ষণগুলির জন্য তরল পরীক্ষা করা যেতে পারে।
Treatment:
- Antibiotics: To fight the infection.
- Surgery: May be needed to repair the source of infection, drain pus, or remove infected tissue.
- Supportive care: Includes intravenous fluids, pain medication, and oxygen if needed.
অ্যান্টিবায়োটিক: সংক্রমণের বিরুদ্ধে লড়াই করার জন্য। অস্ত্রোপচার: সংক্রমণের উৎস মেরামত, পুঁজ নিষ্কাশন বা সংক্রামিত টিস্যু অপসারণের জন্য প্রয়োজন হতে পারে। সহায়ক যত্ন: প্রয়োজনে শিরায় তরল, ব্যথার ওষুধ এবং অক্সিজেন অন্তর্ভুক্ত।
Complications:
- Sepsis: A life-threatening infection that spreads through the bloodstream.
- Organ failure: Can occur if sepsis is not treated effectively.
- Abscess formation: Localized collections of pus in the abdomen.
- Intestinal obstruction: Adhesions (scar tissue) can cause blockages.
সেপসিস: একটি প্রাণঘাতী সংক্রমণ যা রক্তপ্রবাহের মাধ্যমে ছড়িয়ে পড়ে। অঙ্গ ব্যর্থতা: যদি সেপসিস কার্যকরভাবে চিকিৎসা না করা হয় তবে তা ঘটতে পারে। ফোড়া গঠন: পেটে স্থানীয়ভাবে পুঁজ জমা। অন্ত্রের বাধা: আঠালো (দাগের টিস্যু) বাধা সৃষ্টি করতে পারে।
Prevention:
- Good hygiene: Especially crucial for those on peritoneal dialysis, including handwashing and proper catheter care.
- Prompt medical attention: For severe abdominal pain, especially after a suspected injury or perforation.
- Proper management of underlying conditions: Like pancreatitis or diverticulitis.
ভালো স্বাস্থ্যবিধি: বিশেষ করে যারা পেরিটোনিয়াল ডায়ালাইসিস করছেন তাদের জন্য অত্যন্ত গুরুত্বপূর্ণ, যার মধ্যে রয়েছে হাত ধোয়া এবং সঠিক ক্যাথেটার যত্ন। দ্রুত চিকিৎসার পরামর্শ: তীব্র পেট ব্যথার জন্য, বিশেষ করে সন্দেহজনক আঘাত বা ছিদ্রের পরে। অন্তর্নিহিত অবস্থার সঠিক ব্যবস্থাপনা: যেমন প্যানক্রিয়াটাইটিস বা ডাইভার্টিকুলাইটিস।
Abdominal Pain Due To Menstrual Cramps
Menstrual cramps, also known as dysmenorrhea, are characterized by painful uterine contractions during menstruation. Primary dysmenorrhea is pain with no identifiable cause, while secondary dysmenorrhea is caused by underlying conditions like endometriosis or fibroids. Symptoms include lower abdominal pain, back pain, nausea, and diarrhea. Diagnosis often involves a pelvic exam and medical history, with further testing like ultrasound if needed. Treatment includes pain relievers, hormonal birth control, and lifestyle adjustments like heat therapy and exercise.
মাসিকের সময় জরায়ুর সংকোচন, যা ডিসমেনোরিয়া নামেও পরিচিত, এর বৈশিষ্ট্য হল ঋতুস্রাবের সময় বেদনাদায়ক জরায়ু সংকোচন। প্রাথমিক ডিসমেনোরিয়া হল ব্যথা যার কোনও কারণ নেই, অন্যদিকে সেকেন্ডারি ডিসমেনোরিয়া হল এন্ডোমেট্রিওসিস বা ফাইব্রয়েডের মতো অন্তর্নিহিত অবস্থার কারণে। লক্ষণগুলির মধ্যে রয়েছে তলপেটে ব্যথা, পিঠে ব্যথা, বমি বমি ভাব এবং ডায়রিয়া। রোগ নির্ণয়ের জন্য প্রায়শই পেলভিক পরীক্ষা এবং চিকিৎসা ইতিহাসের প্রয়োজন হয়, প্রয়োজনে আল্ট্রাসাউন্ডের মতো আরও পরীক্ষা করা হয়। চিকিৎসার মধ্যে রয়েছে ব্যথা উপশমকারী, হরমোনজনিত জন্ম নিয়ন্ত্রণ এবং জীবনযাত্রার সমন্বয় যেমন তাপ থেরাপি এবং ব্যায়াম।
Causes:
- Primary dysmenorrhea:Caused by the release of prostaglandins, chemicals that trigger uterine contractions. These contractions can be strong enough to reduce blood flow to the uterus, causing pain.
- Secondary dysmenorrhea:Caused by conditions like:
- Endometriosis: Uterine lining tissue grows outside the uterus.
- Fibroids: Noncancerous growths in the uterus.
- Adenomyosis: Uterine lining tissue grows into the muscular wall of the uterus.
- Pelvic inflammatory disease (PID): Infection of the reproductive organs.
- Cervical stenosis: Narrowing of the cervix.
প্রাথমিক ডিসমেনোরিয়া: প্রোস্টাগ্ল্যান্ডিন নিঃসরণের কারণে, যা জরায়ুর সংকোচনকে ট্রিগার করে। এই সংকোচনগুলি জরায়ুতে রক্ত প্রবাহ কমিয়ে দেওয়ার জন্য যথেষ্ট শক্তিশালী হতে পারে, যার ফলে ব্যথা হয়। সেকেন্ডারি ডিসমেনোরিয়া: নিম্নলিখিত অবস্থার কারণে: এন্ডোমেট্রিওসিস: জরায়ুর আস্তরণের টিস্যু জরায়ুর বাইরে বৃদ্ধি পায়। ফাইব্রয়েড: জরায়ুতে ক্যান্সারবিহীন বৃদ্ধি। অ্যাডেনোমায়োসিস: জরায়ুর আস্তরণের টিস্যু জরায়ুর পেশী প্রাচীরে বৃদ্ধি পায়। পেলভিক প্রদাহজনিত রোগ (PID): প্রজনন অঙ্গের সংক্রমণ। সার্ভিকাল স্টেনোসিস: জরায়ুর মুখ সংকুচিত হওয়া।
Clinical Features:
- Pain: Typically in the lower abdomen, but can radiate to the back and upper legs.
- Onset: May begin a day or two before menstruation and last for a few days.
- Intensity: Ranges from mild to severe.
- Other symptoms: Nausea, vomiting, diarrhea, headache, fatigue.
ব্যথা: সাধারণত তলপেটে, তবে পিঠ এবং উপরের পায়ের দিকেও ব্যাথা হতে পারে। ব্যথা শুরু: মাসিকের এক বা দুই দিন আগে থেকে শুরু হতে পারে এবং কয়েক দিন স্থায়ী হতে পারে। তীব্রতা: হালকা থেকে তীব্র পর্যন্ত হতে পারে। অন্যান্য লক্ষণ: বমি বমি ভাব, বমি, ডায়রিয়া, মাথাব্যথা, ক্লান্তি।
Diagnosis:
- Medical history and physical exam: Includes a pelvic exam to assess the reproductive organs.
- Ultrasound: May be used to visualize the uterus and surrounding organs.
- Other tests: Laparoscopy or hysteroscopy may be needed to diagnose secondary dysmenorrhea.
চিকিৎসার ইতিহাস এবং শারীরিক পরীক্ষা: প্রজনন অঙ্গগুলি মূল্যায়ন করার জন্য একটি পেলভিক পরীক্ষা অন্তর্ভুক্ত। আল্ট্রাসাউন্ড: জরায়ু এবং আশেপাশের অঙ্গগুলি কল্পনা করার জন্য ব্যবহার করা যেতে পারে। অন্যান্য পরীক্ষা: গৌণ ডিসমেনোরিয়া নির্ণয়ের জন্য ল্যাপারোস্কোপি বা হিস্টেরোস্কোপি প্রয়োজন হতে পারে।
Treatment:
- Pain relievers: Over-the-counter NSAIDs (ibuprofen, naproxen) or prescription medications.
- Hormonal birth control: May reduce prostaglandin production and menstrual flow.
- Lifestyle adjustments:
- Heat therapy: Applying a heating pad or taking a warm bath.
- Exercise: Regular physical activity can help reduce pain.
- Stress management: Techniques like meditation or yoga can be beneficial.
- Surgery: May be necessary to address underlying conditions like endometriosis or fibroids.
ব্যথানাশক: ওভার-দ্য-কাউন্টার NSAIDs (আইবুপ্রোফেন, ন্যাপ্রোক্সেন) অথবা প্রেসক্রিপশনের ওষুধ। হরমোনজনিত জন্মনিয়ন্ত্রণ: প্রোস্টাগ্ল্যান্ডিন উৎপাদন এবং মাসিক প্রবাহ কমাতে পারে। জীবনযাত্রার পরিবর্তন: তাপ থেরাপি: হিটিং প্যাড লাগানো বা উষ্ণ স্নান করা। ব্যায়াম: নিয়মিত শারীরিক কার্যকলাপ ব্যথা কমাতে সাহায্য করতে পারে। চাপ ব্যবস্থাপনা: ধ্যান বা যোগব্যায়ামের মতো কৌশল উপকারী হতে পারে। শল্যচিকিৎসা: এন্ডোমেট্রিওসিস বা ফাইব্রয়েডের মতো অন্তর্নিহিত অবস্থার চিকিৎসার জন্য প্রয়োজন হতে পারে।
Complications:
- Interference with daily activities: Can disrupt work, school, and social life.
- Fertility issues: Endometriosis and PID can affect fertility.
- Ectopic pregnancy: PID can increase the risk of a fertilized egg implanting outside the uterus.
দৈনন্দিন কাজকর্মে হস্তক্ষেপ: কাজ, স্কুল এবং সামাজিক জীবন ব্যাহত করতে পারে। উর্বরতা সমস্যা: এন্ডোমেট্রিওসিস এবং পিআইডি উর্বরতাকে প্রভাবিত করতে পারে। একটোপিক গর্ভাবস্থা: পিআইডি জরায়ুর বাইরে নিষিক্ত ডিম্বাণু স্থাপনের ঝুঁকি বাড়িয়ে দিতে পারে।
Prevention:
- Quitting smoking: Smokers are more likely to experience dysmenorrhea.
- Maintaining a healthy weight: Overweight women are at higher risk.
- Early treatment of underlying conditions: Prompt diagnosis and treatment of conditions like endometriosis and PID can help prevent complications.
ধূমপান ত্যাগ করা: ধূমপায়ীদের ডিসমেনোরিয়া হওয়ার সম্ভাবনা বেশি। স্বাস্থ্যকর ওজন বজায় রাখা: অতিরিক্ত ওজনের মহিলাদের ঝুঁকি বেশি। অন্তর্নিহিত অবস্থার প্রাথমিক চিকিৎসা: এন্ডোমেট্রিওসিস এবং পিআইডির মতো অবস্থার দ্রুত নির্ণয় এবং চিকিৎসা জটিলতা প্রতিরোধে সাহায্য করতে পারে।
Abdominal Pain Due To Endometriosis
Endometriosis is a condition where tissue similar to the uterine lining (endometrium) grows outside the uterus, causing pain and potentially infertility. While the exact cause is unknown, theories include retrograde menstruation, genetic factors, and immune system issues. Symptoms vary but often include pelvic pain, painful periods, and pain during or after intercourse. Diagnosis often involves laparoscopy. Treatment focuses on pain management and potentially surgery or hormone therapy.
এন্ডোমেট্রিওসিস হল এমন একটি অবস্থা যেখানে জরায়ুর আস্তরণের (এন্ডোমেট্রিয়াম) মতো টিস্যু জরায়ুর বাইরে বৃদ্ধি পায়, যার ফলে ব্যথা এবং সম্ভাব্য বন্ধ্যাত্ব দেখা দেয়। সঠিক কারণ অজানা থাকলেও, তত্ত্বগুলির মধ্যে রয়েছে ঋতুস্রাবের পিছনের দিকে, জেনেটিক কারণ এবং রোগ প্রতিরোধ ক্ষমতার সমস্যা। লক্ষণগুলি বিভিন্ন রকম হয় তবে প্রায়শই পেলভিক ব্যথা, বেদনাদায়ক পিরিয়ড এবং সহবাসের সময় বা পরে ব্যথা অন্তর্ভুক্ত থাকে। রোগ নির্ণয়ের জন্য প্রায়শই ল্যাপারোস্কোপি ব্যবহার করা হয়। চিকিৎসা ব্যথা ব্যবস্থাপনা এবং সম্ভাব্য অস্ত্রোপচার বা হরমোন থেরাপির উপর দৃষ্টি নিবদ্ধ করে।
Causes:
- Retrograde Menstruation:Endometrial tissue flows backward through the fallopian tubes and implants outside the uterus.
- Genetic Predisposition:Having a family history of endometriosis increases risk.
- Immune System Problems:Some individuals with endometriosis have immune system issues, but the exact link is unclear.
- Other Potential Factors:Early menstruation, short menstrual cycles, heavy periods, and certain uterine abnormalities can also increase risk.
রেট্রোগ্রেড ঋতুস্রাব: এন্ডোমেট্রিয়াল টিস্যু জরায়ুর বাইরে ফ্যালোপিয়ান টিউব এবং ইমপ্লান্টের মধ্য দিয়ে পিছনের দিকে প্রবাহিত হয়। জিনগত প্রবণতা: পারিবারিক ইতিহাসে এন্ডোমেট্রিওসিসের ঝুঁকি বেড়ে যায়। রোগ প্রতিরোধ ক্ষমতার সমস্যা: এন্ডোমেট্রিওসিসে আক্রান্ত কিছু ব্যক্তির রোগ প্রতিরোধ ক্ষমতার সমস্যা থাকে, তবে সঠিক যোগসূত্রটি স্পষ্ট নয়। অন্যান্য সম্ভাব্য কারণ: প্রাথমিক ঋতুস্রাব, সংক্ষিপ্ত মাসিক চক্র, ভারী ঋতুস্রাব এবং কিছু জরায়ুর অস্বাভাবিকতাও ঝুঁকি বাড়াতে পারে
Clinical Features (Symptoms):
- Pelvic Pain: Often cyclical, worsening during menstruation, and potentially chronic.
- Painful Periods (Dysmenorrhea): More severe than typical menstrual cramps.
- Painful Intercourse (Dyspareunia): Can be a significant symptom.
- Heavy or Irregular Bleeding: May include excessive menstrual flow or bleeding between periods.
- Infertility: Endometriosis can affect fertility.
- Other Symptoms: Fatigue, digestive issues (bloating, constipation, diarrhea), painful urination, and psychological distress (anxiety, depression).
পেলভিক ব্যথা: প্রায়শই চক্রাকারে, মাসিকের সময় আরও খারাপ হয় এবং সম্ভাব্য দীর্ঘস্থায়ী।
বেদনাদায়ক পিরিয়ড (ডিসমেনোরিয়া): সাধারণ মাসিকের ব্যথার চেয়েও তীব্র।
বেদনাদায়ক সহবাস (ডিসপেরিউনিয়া): এটি একটি উল্লেখযোগ্য লক্ষণ হতে পারে।
ভারী বা অনিয়মিত রক্তপাত: অতিরিক্ত মাসিক প্রবাহ বা পিরিয়ডের মধ্যে রক্তপাত অন্তর্ভুক্ত থাকতে পারে।
বন্ধ্যাত্ব: এন্ডোমেট্রিওসিস প্রজনন ক্ষমতাকে প্রভাবিত করতে পারে।
অন্যান্য লক্ষণ: ক্লান্তি, হজমের সমস্যা (ফোলাভাব, কোষ্ঠকাঠিন্য, ডায়রিয়া), যন্ত্রণাদায়ক প্রস্রাব এবং মানসিক যন্ত্রণা (উদ্বেগ, বিষণ্ণতা)।
Diagnosis:
- Laparoscopy:A surgical procedure where a small camera is inserted into the abdomen to visualize and assess the extent of endometriosis.
- Biopsy:Tissue samples may be taken during laparoscopy for further examination.
- Imaging Tests (Ultrasound, MRI):May be used to visualize endometrial implants, but are less definitive than laparoscopy.
- Clinical Evaluation:A thorough medical history and physical examination are crucial for diagnosis.
ল্যাপারোস্কোপি: একটি অস্ত্রোপচার পদ্ধতি যেখানে এন্ডোমেট্রিওসিসের পরিমাণ কল্পনা এবং মূল্যায়ন করার জন্য পেটে একটি ছোট ক্যামেরা ঢোকানো হয়। বায়োপসি: ল্যাপারোস্কোপির সময় আরও পরীক্ষার জন্য টিস্যুর নমুনা নেওয়া যেতে পারে। ইমেজিং পরীক্ষা (আল্ট্রাসাউন্ড, এমআরআই): এন্ডোমেট্রিয়াল ইমপ্লান্ট কল্পনা করার জন্য ব্যবহার করা যেতে পারে, তবে ল্যাপারোস্কোপির চেয়ে কম নির্দিষ্ট। ক্লিনিক্যাল মূল্যায়ন: রোগ নির্ণয়ের জন্য একটি পুঙ্খানুপুঙ্খ চিকিৎসা ইতিহাস এবং শারীরিক পরীক্ষা অত্যন্ত গুরুত্বপূর্ণ।
Treatment:
- Pain Management:Over-the-counter pain relievers (NSAIDs), prescription pain medications, and nerve blocks.
- Hormonal Therapy:Oral contraceptives, progestins, and GnRH agonists can help regulate hormones and reduce endometrial tissue growth.
- Surgery:
- Laparoscopy: Can be used to remove endometrial implants and scar tissue.
- Laparotomy: A more extensive surgery for severe cases.
- Hysterectomy & Salpingo-oophorectomy: Removal of the uterus and ovaries, considered a definitive treatment but can lead to early menopause.
- Fertility Treatments:In cases of infertility, treatments like IVF (In Vitro Fertilization) or ovarian stimulation with intrauterine insemination (OS-IUI) may be explored.
ব্যথা ব্যবস্থাপনা: ওভার-দ্য-কাউন্টার ব্যথা উপশমকারী (NSAIDs), প্রেসক্রিপশন ব্যথার ওষুধ এবং স্নায়ু ব্লক। হরমোন থেরাপি: মৌখিক গর্ভনিরোধক, প্রোজেস্টিন এবং GnRH অ্যাগোনিস্ট হরমোন নিয়ন্ত্রণ করতে এবং এন্ডোমেট্রিয়াল টিস্যুর বৃদ্ধি কমাতে সাহায্য করতে পারে। সার্জারি: ল্যাপারোস্কোপি: এন্ডোমেট্রিয়াল ইমপ্লান্ট এবং দাগের টিস্যু অপসারণ করতে ব্যবহার করা যেতে পারে। ল্যাপারোটমি: গুরুতর ক্ষেত্রে আরও বিস্তৃত অস্ত্রোপচার। হিস্টেরেক্টমি এবং সালপিঙ্গো-ওফোরেক্টমি: জরায়ু এবং ডিম্বাশয় অপসারণ, একটি নির্দিষ্ট চিকিৎসা হিসাবে বিবেচিত হয় তবে তাড়াতাড়ি মেনোপজ হতে পারে। উর্বরতা চিকিৎসা: বন্ধ্যাত্বের ক্ষেত্রে, IVF (ইন ভিট্রো ফার্টিলাইজেশন) বা অন্তঃসত্ত্বা গর্ভধারণের (OS-IUI) মাধ্যমে ডিম্বাশয় উদ্দীপনার মতো চিকিৎসাগুলি অন্বেষণ করা যেতে পারে।
Complications:
- Chronic Pelvic Pain: Persistent pain that can significantly impact daily life.
- Infertility: Endometriosis can make it difficult to conceive.
- Bowel or Bladder Problems: If endometrial tissue grows on these organs, it can lead to pain, bleeding, or difficulty with bowel or bladder function.
- Psychological Distress: Anxiety, depression, and other emotional challenges can be associated with endometriosis.
- Rare Complications: In very rare cases, endometriosis can lead to chest pain or shortness of breath if it affects the lungs.
দীর্ঘস্থায়ী পেলভিক ব্যথা: দীর্ঘস্থায়ী ব্যথা যা দৈনন্দিন জীবনকে উল্লেখযোগ্যভাবে প্রভাবিত করতে পারে। বন্ধ্যাত্ব: এন্ডোমেট্রিওসিস গর্ভধারণকে কঠিন করে তুলতে পারে। অন্ত্র বা মূত্রাশয়ের সমস্যা: যদি এই অঙ্গগুলিতে এন্ডোমেট্রিয়াল টিস্যু বৃদ্ধি পায়, তাহলে এটি ব্যথা, রক্তপাত বা অন্ত্র বা মূত্রাশয়ের কার্যকারিতায় অসুবিধার কারণ হতে পারে। মানসিক যন্ত্রণা: উদ্বেগ, বিষণ্ণতা এবং অন্যান্য মানসিক চ্যালেঞ্জ এন্ডোমেট্রিওসিসের সাথে যুক্ত হতে পারে। বিরল জটিলতা: খুব বিরল ক্ষেত্রে, এন্ডোমেট্রিওসিস ফুসফুসকে প্রভাবিত করলে বুকে ব্যথা বা শ্বাসকষ্ট হতে পারে।
Prevention:
- Lifestyle Modifications:
- Anti-inflammatory Diet: Emphasizing fruits, vegetables, and omega-3 fatty acids, while limiting red meat, processed foods, and alcohol.
- Regular Exercise: Can help reduce pelvic pain and cramping.
- Adequate Sleep: Helps manage pain and reduces risk of depression.
- Early Menarche:While early menarche is a risk factor, it’s not something that can be prevented. However, it is important to be aware of the risk.
জীবনযাত্রার পরিবর্তন: প্রদাহ-বিরোধী খাদ্য: ফল, শাকসবজি এবং ওমেগা-৩ ফ্যাটি অ্যাসিডের উপর জোর দেওয়া, লাল মাংস, প্রক্রিয়াজাত খাবার এবং অ্যালকোহল সীমিত করা। নিয়মিত ব্যায়াম: পেলভিক ব্যথা এবং খিঁচুনি কমাতে সাহায্য করতে পারে। পর্যাপ্ত ঘুম: ব্যথা নিয়ন্ত্রণে সাহায্য করে এবং বিষণ্নতার ঝুঁকি কমায়। প্রথম ঋতুস্রাব: যদিও প্রথম ঋতুস্রাব একটি ঝুঁকির কারণ, এটি এমন কিছু নয় যা প্রতিরোধ করা যায়। তবে, ঝুঁকি সম্পর্কে সচেতন থাকা গুরুত্বপূর্ণ।
Abdominal Pain Due To Ovarian Cysts
Ovarian cysts are fluid-filled sacs or pockets that develop on or within an ovary. While most are benign and resolve on their own, some can cause symptoms and complications, requiring medical attention. Causes:
ডিম্বাশয়ের সিস্ট হল তরল-ভরা থলি বা পকেট যা ডিম্বাশয়ের উপর বা তার ভিতরে বিকশিত হয়। যদিও বেশিরভাগই সৌম্য এবং নিজে থেকেই সেরে যায়, কিছু কিছু লক্ষণ এবং জটিলতা সৃষ্টি করতে পারে যার জন্য চিকিৎসার প্রয়োজন হয়। কারণ:
Causes:
- Hormonal Imbalances: Functional cysts, the most common type, arise from the menstrual cycle and often resolve naturally.
- Endometriosis: Endometriomas are cysts caused by endometrial tissue growing on the ovaries.
- Polycystic Ovary Syndrome (PCOS): PCOS can lead to the development of numerous small cysts due to hormonal imbalances.
- Pregnancy: Corpus luteum cysts can form during early pregnancy.
- Pelvic Infections: Severe pelvic infections can lead to cyst formation.
হরমোনের ভারসাম্যহীনতা: কার্যকরী সিস্ট, সবচেয়ে সাধারণ ধরণের, মাসিক চক্র থেকে উদ্ভূত হয় এবং প্রায়শই প্রাকৃতিকভাবে সমাধান হয়ে যায়। এন্ডোমেট্রিওসিস: এন্ডোমেট্রিওমাস হল ডিম্বাশয়ের উপর এন্ডোমেট্রিয়াল টিস্যু বৃদ্ধির কারণে সৃষ্ট সিস্ট। পলিসিস্টিক ওভারি সিন্ড্রোম (PCOS): হরমোনের ভারসাম্যহীনতার কারণে PCOS অসংখ্য ছোট সিস্টের বিকাশ ঘটাতে পারে। গর্ভাবস্থা: গর্ভাবস্থার প্রথম দিকে কর্পাস লুটিয়াম সিস্ট তৈরি হতে পারে। পেলভিক সংক্রমণ: গুরুতর পেলভিক সংক্রমণ সিস্ট তৈরির কারণ হতে পারে।
Clinical Features (Symptoms):
- Most cysts are asymptomatic .
- Pain: Dull, aching, or sharp pelvic pain, which may worsen with activity or intercourse.
- Menstrual Irregularities: Heavy, irregular, or light periods, spotting.
- Fullness or Bloating: Large cysts can cause abdominal bloating or a feeling of fullness.
- Other Symptoms: Difficulty with bowel movements or urination, nausea, vomiting (especially with torsion).
বেশিরভাগ সিস্টই উপসর্গবিহীন।
ব্যথা: নিস্তেজ, যন্ত্রণাদায়ক, অথবা তীব্র পেলভিক ব্যথা, যা কার্যকলাপ বা সহবাসের সাথে আরও খারাপ হতে পারে।
মাসিক অনিয়মিততা: ভারী, অনিয়মিত, অথবা হালকা সময়কাল, দাগ দেখা।
পূর্ণতা বা ফোলাভাব: বড় সিস্টের কারণে পেট ফুলে যেতে পারে বা পূর্ণতার অনুভূতি হতে পারে।
অন্যান্য লক্ষণ: মলত্যাগ বা প্রস্রাব করতে অসুবিধা, বমি বমি ভাব, বমি (বিশেষ করে টর্শনের সাথে)।
Diagnosis:
- Pelvic Exam: A doctor can detect swelling or tenderness in the pelvic area.
- Ultrasound: Transvaginal or abdominal ultrasound to visualize and characterize cysts.
- Other Imaging: CT scans or MRI may be used in some cases.
- Blood Tests: May be used to assess hormone levels or tumor markers.
পেলভিক পরীক্ষা: একজন ডাক্তার পেলভিক অঞ্চলে ফোলাভাব বা কোমলতা সনাক্ত করতে পারেন। আল্ট্রাসাউন্ড: সিস্ট কল্পনা এবং চিহ্নিত করার জন্য ট্রান্সভ্যাজাইনাল বা পেটের আল্ট্রাসাউন্ড। অন্যান্য ইমেজিং: কিছু ক্ষেত্রে সিটি স্ক্যান বা এমআরআই ব্যবহার করা যেতে পারে। রক্ত পরীক্ষা: হরমোনের মাত্রা বা টিউমার মার্কার মূল্যায়ন করতে ব্যবহার করা যেতে পারে।
Treatment:
- Observation: Many cysts resolve on their own, so watchful waiting may be recommended.
- Medications: Hormonal birth control can regulate periods and prevent future cysts.
- Surgery: Laparoscopy or laparotomy may be needed for large, persistent, or symptomatic cysts.
- Laparoscopy: Minimally invasive surgery through small incisions.
- Laparotomy: Open surgery for larger or complex cysts.
পর্যবেক্ষণ: অনেক সিস্ট নিজে থেকেই ঠিক হয়ে যায়, তাই সতর্ক অপেক্ষা করার পরামর্শ দেওয়া যেতে পারে।
ঔষধ: হরমোনাল জন্মনিয়ন্ত্রণ পিরিয়ড নিয়ন্ত্রণ করতে পারে এবং ভবিষ্যতে সিস্ট প্রতিরোধ করতে পারে।
সার্জারি: বড়, স্থায়ী বা লক্ষণীয় সিস্টের জন্য ল্যাপারোস্কোপি বা ল্যাপারোটমি প্রয়োজন হতে পারে।
ল্যাপারোস্কোপি: ছোট ছেদনের মাধ্যমে ন্যূনতম আক্রমণাত্মক অস্ত্রোপচার।
ল্যাপারোটমি: বড় বা জটিল সিস্টের জন্য ওপেন সার্জারি
Complications:
- Rupture: A cyst can burst, causing sudden, severe pain and potential internal bleeding.
- Torsion: Ovarian torsion, where the ovary twists, can cut off blood supply and cause severe pain.
- Infection: Cysts can become infected, leading to abscess formation.
ফেটে যাওয়া: সিস্ট ফেটে যেতে পারে, যার ফলে হঠাৎ তীব্র ব্যথা এবং অভ্যন্তরীণ রক্তপাত হতে পারে। টর্শন: ডিম্বাশয়ের টর্শন, যেখানে ডিম্বাশয় মোচড় দেয়, রক্ত সরবরাহ বন্ধ করে দিতে পারে এবং তীব্র ব্যথার কারণ হতে পারে। সংক্রমণ: সিস্ট সংক্রামিত হতে পারে, যার ফলে ফোড়া তৈরি হতে পারে।
Prevention:
- Healthy Lifestyle: Regular exercise, a balanced diet, and stress management can help maintain hormonal balance.
- Avoid Smoking: Smoking can increase the risk of certain cysts.
- Early Detection and Management: Regular checkups can help detect and manage cysts early.
স্বাস্থ্যকর জীবনধারা: নিয়মিত ব্যায়াম, সুষম খাদ্যাভ্যাস এবং মানসিক চাপ নিয়ন্ত্রণ হরমোনের ভারসাম্য বজায় রাখতে সাহায্য করতে পারে। ধূমপান এড়িয়ে চলুন: ধূমপান নির্দিষ্ট কিছু সিস্টের ঝুঁকি বাড়াতে পারে। প্রাথমিক সনাক্তকরণ এবং ব্যবস্থাপনা: নিয়মিত পরীক্ষা প্রাথমিকভাবে সিস্ট সনাক্তকরণ এবং পরিচালনা করতে সাহায্য করতে পারে।
Abdominal Pain Due To Ectopic Pregnancy
Ectopic pregnancy occurs when a fertilized egg implants outside the uterus, most commonly in a fallopian tube. It’s a serious condition that requires prompt diagnosis and treatment as it can lead to severe complications like internal bleeding and infertility. Early detection and appropriate management, either through medication or surgery, are crucial for preserving the woman’s health and future fertility.
জরায়ুর বাইরে, সাধারণত ফ্যালোপিয়ান টিউবে, একটি নিষিক্ত ডিম্বাণু স্থাপন করলে একটোপিক গর্ভাবস্থা ঘটে। এটি একটি গুরুতর অবস্থা যার জন্য দ্রুত রোগ নির্ণয় এবং চিকিৎসা প্রয়োজন কারণ এটি অভ্যন্তরীণ রক্তপাত এবং বন্ধ্যাত্বের মতো গুরুতর জটিলতা সৃষ্টি করতে পারে। ওষুধ বা অস্ত্রোপচারের মাধ্যমে প্রাথমিক সনাক্তকরণ এবং উপযুক্ত ব্যবস্থাপনা, মহিলার স্বাস্থ্য এবং ভবিষ্যতের উর্বরতা রক্ষার জন্য অত্যন্ত গুরুত্বপূর্ণ।
Causes:
- Tubal damage: Infections (like STIs), inflammation, or previous surgery on the fallopian tubes can cause scarring or blockage, preventing the fertilized egg from reaching the uterus.
- Congenital abnormalities: Some women are born with abnormalities in their fallopian tubes or other reproductive organs that increase their risk.
- Hormonal imbalances: Hormonal factors can also play a role in the development of ectopic pregnancy.
- Previous ectopic pregnancy: Having had an ectopic pregnancy before significantly increases the risk of recurrence.
- Fertility treatments: Certain fertility treatments, like IVF, can slightly increase the risk.
- Use of IUDs: While rare, pregnancy with an IUD in place is more likely to be ectopic.
টিউবালের ক্ষতি: ফ্যালোপিয়ান টিউবের সংক্রমণ (যেমন যৌনবাহিত রোগ), প্রদাহ, অথবা পূর্ববর্তী অস্ত্রোপচারের ফলে দাগ বা ব্লকেজ হতে পারে, যা নিষিক্ত ডিম্বাণু জরায়ুতে পৌঁছাতে বাধা দেয়।
জন্মগত অস্বাভাবিকতা: কিছু মহিলার জন্মগতভাবে ফ্যালোপিয়ান টিউব বা অন্যান্য প্রজনন অঙ্গে অস্বাভাবিকতা থাকে যা তাদের ঝুঁকি বাড়ায়।
হরমোনের ভারসাম্যহীনতা: হরমোনজনিত কারণগুলিও এক্টোপিক গর্ভাবস্থার বিকাশে ভূমিকা পালন করতে পারে।
পূর্ববর্তী এক্টোপিক গর্ভাবস্থা: পূর্বে এক্টোপিক গর্ভাবস্থা থাকলে পুনরাবৃত্তির ঝুঁকি উল্লেখযোগ্যভাবে বৃদ্ধি পায়।
উর্বরতা চিকিৎসা: আইভিএফের মতো কিছু উর্বরতা চিকিৎসা ঝুঁকি কিছুটা বাড়িয়ে দিতে পারে।
আইইউডি ব্যবহার: বিরল হলেও, আইইউডি ব্যবহার করলে গর্ভাবস্থা এক্টোপিক হওয়ার সম্ভাবনা বেশি থাকে।
Clinical Features:
- Abdominal pain: Typically, one-sided and lower abdominal pain, which can range from mild to severe and sharp.
- Vaginal bleeding: Spotting or bleeding, often different from a normal menstrual period.
- Shoulder pain: If blood from a ruptured ectopic pregnancy irritates nerves, it can cause pain in the shoulder.
- Dizziness or fainting: Severe internal bleeding can lead to these symptoms.
- Other symptoms: Nausea, vomiting, and pain during urination or bowel movements can also occur.
পেটে ব্যথা: সাধারণত, একতরফা এবং তলপেটে ব্যথা, যা হালকা থেকে তীব্র এবং তীব্র হতে পারে। যোনিপথে রক্তপাত: দাগ বা রক্তপাত, যা প্রায়শই স্বাভাবিক মাসিকের চেয়ে আলাদা। কাঁধে ব্যথা: যদি ফেটে যাওয়া অ্যাক্টোপিক গর্ভাবস্থার রক্ত স্নায়ুতে জ্বালা করে, তাহলে এটি কাঁধে ব্যথা সৃষ্টি করতে পারে। মাথা ঘোরা বা অজ্ঞান হয়ে যাওয়া: তীব্র অভ্যন্তরীণ রক্তপাতের ফলে এই লক্ষণগুলি দেখা দিতে পারে। অন্যান্য লক্ষণ: বমি বমি ভাব, বমি, এবং প্রস্রাব বা মলত্যাগের সময় ব্যথাও হতে পারে।
Diagnosis:
- Pelvic exam: Can help identify areas of pain or tenderness.
- Blood tests: Measure hCG levels to confirm pregnancy and monitor changes.
- Ultrasound: Transvaginal ultrasound is used to visualize the pregnancy and determine its location.
পেলভিক পরীক্ষা: ব্যথা বা কোমলতার জায়গাগুলি সনাক্ত করতে সাহায্য করতে পারে। রক্ত পরীক্ষা: গর্ভাবস্থা নিশ্চিত করতে এবং পরিবর্তনগুলি পর্যবেক্ষণ করতে hCG মাত্রা পরিমাপ করুন। আল্ট্রাসাউন্ড: গর্ভাবস্থা কল্পনা করতে এবং তার অবস্থান নির্ধারণ করতে ট্রান্সভ্যাজাইনাল আল্ট্রাসাউন্ড ব্যবহার করা হয়।
Treatment:
- Medication (Methotrexate):If diagnosed early, methotrexate can stop the pregnancy from growing and allow the body to absorb it naturally.
- Surgery:Surgical removal of the ectopic pregnancy is necessary if the pregnancy is advanced, ruptured, or if medication is not effective.
- Expectant management:In some cases, with close monitoring, the body may resolve the ectopic pregnancy on its own.
ঔষধ (মেথোট্রেক্সেট): যদি প্রাথমিকভাবে রোগ নির্ণয় করা হয়, তাহলে মেথোট্রেক্সেট গর্ভাবস্থার বৃদ্ধি বন্ধ করতে পারে এবং শরীরকে এটি স্বাভাবিকভাবে শোষণ করতে দেয়। অস্ত্রোপচার: গর্ভাবস্থা অগ্রসর হলে, ফেটে গেলে, অথবা ওষুধ কার্যকর না হলে অস্ত্রোপচারের মাধ্যমে এক্টোপিক গর্ভাবস্থা অপসারণ করা প্রয়োজন। গর্ভবতী ব্যবস্থাপনা: কিছু ক্ষেত্রে, নিবিড় পর্যবেক্ষণের মাধ্যমে, শরীর নিজে থেকেই এক্টোপিক গর্ভাবস্থার সমাধান করতে পারে।
Complications:
- Ruptured fallopian tube: Can lead to internal bleeding and potentially life-threatening hemorrhage.
- Infertility: Damage to the fallopian tubes from ectopic pregnancy can affect future fertility.
- Death: In rare cases, if left untreated, an ectopic pregnancy can be fatal.
ফ্যালোপিয়ান টিউব ফেটে যাওয়া: অভ্যন্তরীণ রক্তপাত এবং সম্ভাব্য প্রাণঘাতী রক্তক্ষরণ হতে পারে। বন্ধ্যাত্ব: অ্যাক্টোপিক গর্ভাবস্থার ফলে ফ্যালোপিয়ান টিউবের ক্ষতি ভবিষ্যতের উর্বরতাকে প্রভাবিত করতে পারে। মৃত্যু: বিরল ক্ষেত্রে, যদি চিকিৎসা না করা হয়, তাহলে অ্যাক্টোপিক গর্ভাবস্থা মারাত্মক হতে পারে।
Prevention:
- Safe sex practices:Using condoms can help prevent STIs, which are a major cause of tubal damage.
- Early diagnosis and treatment of STIs:Prompt treatment of infections like gonorrhea and chlamydia can help prevent tubal damage.
- Avoiding douching:Studies suggest that douching can increase the risk of ectopic pregnancy.
- Infertility treatment:While not a preventative measure, understanding the risks associated with fertility treatments and close monitoring during treatment can help.
নিরাপদ যৌন আচরণ: কনডম ব্যবহার যৌনবাহিত রোগ প্রতিরোধে সাহায্য করতে পারে, যা টিউবালের ক্ষতির একটি প্রধান কারণ।
যৌনবাহিত রোগ নির্ণয় এবং চিকিৎসা: গনোরিয়া এবং ক্ল্যামিডিয়ার মতো সংক্রমণের দ্রুত চিকিৎসা টিউবের ক্ষতি প্রতিরোধে সাহায্য করতে পারে।
ডাউচিং এড়িয়ে চলা: গবেষণায় দেখা গেছে যে ডাউচিং একটোপিক গর্ভাবস্থার ঝুঁকি বাড়িয়ে দিতে পারে।
বন্ধ্যাত্ব চিকিৎসা: যদিও এটি একটি প্রতিরোধমূলক ব্যবস্থা নয়, তবুও উর্বরতা চিকিৎসার সাথে সম্পর্কিত ঝুঁকিগুলি বোঝা এবং চিকিৎসার সময় নিবিড় পর্যবেক্ষণ সাহায্য করতে পারে।
Abdominal Pain Due To Kidney Stones
Kidney stones are hard deposits made of minerals and salts that form inside our kidneys. They can be caused by various factors, including diet, fluid intake, and certain medical conditions. Symptoms can range from no pain to severe pain. Diagnosis typically involves urine tests and imaging. Treatment options include pain management, increased fluid intake, and in some cases, procedures to remove or break up the stones.
কিডনিতে পাথর হলো খনিজ পদার্থ এবং লবণ দিয়ে তৈরি কঠিন জমা যা আমাদের কিডনির ভেতরে তৈরি হয়। খাদ্যাভ্যাস, তরল গ্রহণ এবং কিছু নির্দিষ্ট চিকিৎসাগত অবস্থার কারণে এগুলি হতে পারে। লক্ষণগুলি ব্যথা না থাকা থেকে শুরু করে তীব্র ব্যথা পর্যন্ত হতে পারে। রোগ নির্ণয়ের জন্য সাধারণত প্রস্রাব পরীক্ষা এবং ইমেজিং প্রয়োজন। চিকিৎসার বিকল্পগুলির মধ্যে রয়েছে ব্যথা ব্যবস্থাপনা, তরল গ্রহণ বৃদ্ধি এবং কিছু ক্ষেত্রে, পাথর অপসারণ বা ভাঙার পদ্ধতি।
Causes:
- Dehydration: Not drinking enough fluids concentrates the substances in your urine, making it easier for stones to form.
- Diet: High levels of certain substances like calcium, oxalate, and uric acid in your diet can contribute to stone formation.
- Medical Conditions: Certain conditions like gout, hyperparathyroidism, and urinary tract infections can increase the risk of kidney stones.
- Medications: Some medications, like diuretics and antacids, can also increase the risk.
- Family History: Having a family history of kidney stones increases your risk.
পানিশূন্যতা: পর্যাপ্ত পরিমাণে তরল পান না করলে আপনার প্রস্রাবে থাকা পদার্থ ঘনীভূত হয়, যার ফলে পাথর তৈরি সহজ হয়। খাদ্যাভ্যাস: আপনার খাদ্যতালিকায় ক্যালসিয়াম, অক্সালেট এবং ইউরিক অ্যাসিডের মতো নির্দিষ্ট কিছু পদার্থের উচ্চ মাত্রা পাথর তৈরিতে ভূমিকা রাখতে পারে। চিকিৎসাগত অবস্থা: গাউট, হাইপারপ্যারাথাইরয়েডিজম এবং মূত্রনালীর সংক্রমণের মতো কিছু অবস্থা কিডনিতে পাথর হওয়ার ঝুঁকি বাড়াতে পারে। ঔষধ: কিছু ওষুধ, যেমন মূত্রবর্ধক এবং অ্যান্টাসিড, ঝুঁকি বাড়াতে পারে। পারিবারিক ইতিহাস: কিডনিতে পাথরের পারিবারিক ইতিহাস থাকলে ঝুঁকি বেড়ে যায়।
Clinical Features (Symptoms):
- Severe Pain: Pain is the most common symptom, often described as a sharp, cramping pain in the back, side, or groin.
- Blood in Urine: Kidney stones can cause blood to appear in your urine.
- Nausea and Vomiting: These symptoms can occur due to the pain and discomfort caused by the stones.
- Frequent Urination: You may feel the urge to urinate more often than usual.
- Cloudy or Foul-Smelling Urine: Changes in the appearance or smell of your urine can be a sign of kidney stones.
- Fever and Chills: These symptoms may indicate an infection, which can be a complication of kidney stones.
তীব্র ব্যথা: ব্যথা হল সবচেয়ে সাধারণ লক্ষণ, যা প্রায়শই পিঠে, পাশে বা কুঁচকিতে তীব্র, খিঁচুনিযুক্ত ব্যথা হিসাবে বর্ণনা করা হয়।
প্রস্রাবে রক্ত: কিডনিতে পাথরের কারণে আপনার প্রস্রাবে রক্ত দেখা দিতে পারে।
মি বমি ভাব এবং বমি: পাথরের কারণে ব্যথা এবং অস্বস্তির কারণে এই লক্ষণগুলি দেখা দিতে পারে।
ঘন ঘন প্রস্রাব: আপনি স্বাভাবিকের চেয়ে বেশি ঘন ঘন প্রস্রাব করার তাড়না অনুভব করতে পারেন।
মেঘলা বা দুর্গন্ধযুক্ত প্রস্রাব: আপনার প্রস্রাবের চেহারা বা গন্ধে পরিবর্তন কিডনিতে পাথরের লক্ষণ হতে পারে।
জ্বর এবং ঠান্ডা লাগা: এই লক্ষণগুলি সংক্রমণের ইঙ্গিত দিতে পারে, যা কিডনিতে পাথরের জটিলতা হতে পারে।
Diagnosis:
- Urine Tests:Urinalysis can detect abnormalities in your urine, such as the presence of blood or crystals.
- Imaging Tests:X-rays, CT scans, and ultrasounds can help visualize the stones and determine their size and location.
- Blood Tests:Blood tests can assess kidney function and identify any underlying medical conditions that may be contributing to stone formation.
প্রস্রাব পরীক্ষা: প্রস্রাব বিশ্লেষণ আপনার প্রস্রাবে অস্বাভাবিকতা সনাক্ত করতে পারে, যেমন রক্ত বা স্ফটিকের উপস্থিতি। ইমেজিং পরীক্ষা: এক্স-রে, সিটি স্ক্যান এবং আল্ট্রাসাউন্ড পাথর কল্পনা করতে এবং তাদের আকার এবং অবস্থান নির্ধারণ করতে সাহায্য করতে পারে। রক্ত পরীক্ষা: রক্ত পরীক্ষা কিডনির কার্যকারিতা মূল্যায়ন করতে পারে এবং পাথর গঠনে অবদান রাখতে পারে এমন যেকোনো অন্তর্নিহিত চিকিৎসাগত অবস্থা সনাক্ত করতে পারে।
Treatment:
- Pain Management:Over-the-counter pain relievers like ibuprofen or acetaminophen can help manage pain.
- Increased Fluid Intake:Drinking plenty of water can help flush out the stones.
- Medications:Alpha-blockers can help relax the muscles in the urinary tract, making it easier to pass stones.
- Extracorporeal Shock Wave Lithotripsy (ESWL):This procedure uses sound waves to break up stones into smaller pieces that can be passed more easily.
- Ureteroscopy:A thin scope is inserted into the urinary tract to remove or break up the stones.
- Percutaneous Nephrolithotomy (PCNL):For larger stones, a small incision is made in the back, and a nephroscope is used to remove or break up the stone.
ব্যথা ব্যবস্থাপনা: আইবুপ্রোফেন বা অ্যাসিটামিনোফেনের মতো ওভার-দ্য-কাউন্টার ব্যথা উপশমকারী ব্যথা নিয়ন্ত্রণে সাহায্য করতে পারে। তরল গ্রহণ বৃদ্ধি: প্রচুর পরিমাণে জল পান করলে পাথর বের হয়ে যেতে পারে। ঔষধ: আলফা-ব্লকার মূত্রনালীর পেশীগুলিকে শিথিল করতে সাহায্য করতে পারে, যার ফলে পাথর বের করা সহজ হয়। এক্সট্রাকর্পোরিয়াল শক ওয়েভ লিথোট্রিপসি (ESWL): এই পদ্ধতিতে শব্দ তরঙ্গ ব্যবহার করে পাথর ভেঙে ছোট ছোট টুকরো করা হয় যা আরও সহজে বের করা যায়। ইউরেটারোস্কোপি: পাথর অপসারণ বা ভাঙার জন্য মূত্রনালীর মধ্যে একটি পাতলা স্কোপ ঢোকানো হয়। পারকিউটেনিয়াস নেফ্রোলিথোটমি (PCNL): বড় পাথরের জন্য, পিছনে একটি ছোট ছেদ তৈরি করা হয় এবং পাথর অপসারণ বা ভাঙার জন্য একটি নেফ্রোস্কোপ ব্যবহার করা হয়।
Complications:
- Urinary Tract Infections (UTIs): Kidney stones can increase the risk of UTIs.
- Hydronephrosis: A blockage of the urinary tract by a stone can cause urine to back up into the kidney, potentially damaging it.
- Sepsis: In rare cases, kidney stones can lead to a severe infection called sepsis.
মূত্রনালীর সংক্রমণ (UTIs): কিডনিতে পাথর UTI-এর ঝুঁকি বাড়াতে পারে।
হাইড্রোনেফ্রোসিস: পাথর দ্বারা মূত্রনালীর বাধার ফলে প্রস্রাব কিডনিতে ফিরে যেতে পারে, যা সম্ভাব্যভাবে কিডনির ক্ষতি করতে পারে।
সেপসিস: বিরল ক্ষেত্রে, কিডনিতে পাথর সেপসিস নামক একটি গুরুতর সংক্রমণের কারণ হতে পারে।
Prevention:
- Stay Hydrated: Drink enough fluids throughout the day to keep your urine diluted.
- Dietary Modifications: Limit your intake of sodium, animal protein, and oxalate-rich foods.
- Manage Underlying Conditions: If you have conditions like gout or hyperparathyroidism, work with your doctor to manage them effectively.
- Consider Dietary Supplements: Discuss with your doctor whether supplements like citrate or magnesium might be helpful.
হাইড্রেটেড থাকুন: আপনার প্রস্রাব পাতলা রাখার জন্য সারা দিন পর্যাপ্ত পরিমাণে তরল পান করুন। খাদ্যতালিকাগত পরিবর্তন: সোডিয়াম, প্রাণীজ প্রোটিন এবং অক্সালেট সমৃদ্ধ খাবার গ্রহণ সীমিত করুন। অন্তর্নিহিত অবস্থাগুলি পরিচালনা করুন: যদি আপনার গাউট বা হাইপারপ্যারাথাইরয়েডিজমের মতো অবস্থা থাকে, তাহলে কার্যকরভাবে সেগুলি পরিচালনা করার জন্য আপনার ডাক্তারের সাথে কথা বলুন। খাদ্যতালিকাগত সম্পূরকগুলি বিবেচনা করুন: সাইট্রেট বা ম্যাগনেসিয়ামের মতো সম্পূরকগুলি সহায়ক হতে পারে কিনা তা আপনার ডাক্তারের সাথে আলোচনা করুন।
Abdominal Pain Due To Hernias
A hernia occurs when an organ or tissue protrudes through a weak spot in the surrounding muscle or connective tissue. While some hernias are present at birth, others develop due to factors like aging, injury, or strain. Common symptoms include pain, a visible bulge, and a feeling of pressure or heaviness. Treatment typically involves surgery. Prevention focuses on maintaining a healthy weight, avoiding heavy lifting, and strengthening core muscles.
হার্নিয়া তখন ঘটে যখন কোনও অঙ্গ বা টিস্যু আশেপাশের পেশী বা সংযোগকারী টিস্যুর দুর্বল স্থান দিয়ে বেরিয়ে আসে। কিছু হার্নিয়া জন্মের সময় উপস্থিত থাকে, আবার কিছু হার্নিয়া বার্ধক্য, আঘাত বা চাপের মতো কারণের কারণে বিকশিত হয়। সাধারণ লক্ষণগুলির মধ্যে রয়েছে ব্যথা, দৃশ্যমান স্ফীতি এবং চাপ বা ভারী বোধ। চিকিৎসায় সাধারণত অস্ত্রোপচার করা হয়। প্রতিরোধের লক্ষ্য হল স্বাস্থ্যকর ওজন বজায় রাখা, ভারী জিনিস তোলা এড়ানো এবং মূল পেশীগুলিকে শক্তিশালী করা।
Causes:
- Muscle Weakness:Congenital defects, aging, injury, or previous surgery can weaken abdominal muscles or connective tissue.
- Increased Abdominal Pressure:Conditions like obesity, pregnancy, chronic coughing or straining, and heavy lifting can increase pressure within the abdomen, pushing organs or tissue through the weak spot.
- Other Factors:Smoking, certain illnesses, and even genetics can also play a role in hernia development.
পেশী দুর্বলতা: জন্মগত ত্রুটি, বার্ধক্য, আঘাত, বা পূর্ববর্তী অস্ত্রোপচার পেটের পেশী বা সংযোগকারী টিস্যুকে দুর্বল করে দিতে পারে। পেটের চাপ বৃদ্ধি: স্থূলতা, গর্ভাবস্থা, দীর্ঘস্থায়ী কাশি বা চাপ, এবং ভারী জিনিস তোলার মতো অবস্থা পেটের ভিতরে চাপ বাড়িয়ে দিতে পারে, দুর্বল স্থানের মধ্য দিয়ে অঙ্গ বা টিস্যুকে ঠেলে দিতে পারে। অন্যান্য কারণ: ধূমপান, কিছু অসুস্থতা এবং এমনকি জেনেটিক্সও হার্নিয়া বিকাশে ভূমিকা পালন করতে পারে।
Clinical Features:
- Bulge or Lump:A noticeable protrusion, often in the abdomen or groin area, that may be visible or palpable.
- Pain or Discomfort:Pain, aching, or a burning sensation in the affected area, especially when straining, lifting, or coughing.
- Pressure or Heaviness:A feeling of fullness or pressure in the abdomen or groin.
- Other Symptoms:Nausea, vomiting, and constipation can occur if a hernia becomes incarcerated or strangulated.
ফুলে যাওয়া বা পিণ্ড: পেটে বা কুঁচকির অংশে একটি লক্ষণীয়ভাবে বেরিয়ে আসা, যা দৃশ্যমান বা স্পষ্ট হতে পারে। ব্যথা বা অস্বস্তি: আক্রান্ত স্থানে ব্যথা, ব্যথা, বা জ্বালাপোড়া, বিশেষ করে চাপ দেওয়ার সময়, তোলার সময় বা কাশির সময়। চাপ বা ভারীতা: পেটে বা কুঁচকিতে পূর্ণতা বা চাপের অনুভূতি। অন্যান্য লক্ষণ: হার্নিয়া আটকে গেলে বা শ্বাসরোধ করে হত্যা করা হলে বমি বমি ভাব, বমি এবং কোষ্ঠকাঠিন্য দেখা দিতে পারে।
Diagnosis:
- Physical Examination:Doctors typically diagnose hernias through a physical exam, looking for a bulge or lump and assessing for pain or discomfort.
- Imaging Tests:In some cases, imaging tests like ultrasound, CT scans, or MRI may be used to confirm the diagnosis or assess the hernia’s size and location.
শারীরিক পরীক্ষা: ডাক্তাররা সাধারণত শারীরিক পরীক্ষার মাধ্যমে হার্নিয়া নির্ণয় করেন, যেখানে ফোলা বা পিণ্ডের উপস্থিতি দেখা যায় এবং ব্যথা বা অস্বস্তির মূল্যায়ন করা হয়। ইমেজিং পরীক্ষা: কিছু ক্ষেত্রে, রোগ নির্ণয় নিশ্চিত করতে বা হার্নিয়ার আকার এবং অবস্থান মূল্যায়ন করতে আল্ট্রাসাউন্ড, সিটি স্ক্যান বা এমআরআই এর মতো ইমেজিং পরীক্ষা ব্যবহার করা যেতে পারে।
Treatment:
- Surgery:Surgery is the most common treatment for hernias, as they do not typically heal on their own.
- Open Surgery:A traditional surgical approach involves making an incision over the hernia site to repair the defect.
- Laparoscopic Surgery:A minimally invasive approach using small incisions and a laparoscope to repair the hernia.
অস্ত্রোপচার: হার্নিয়ার সবচেয়ে সাধারণ চিকিৎসা হল অস্ত্রোপচার, কারণ সাধারণত এটি নিজে নিজে সেরে যায় না। ওপেন সার্জারি: একটি ঐতিহ্যবাহী অস্ত্রোপচার পদ্ধতিতে ত্রুটি মেরামত করার জন্য হার্নিয়ার স্থানে একটি ছেদ তৈরি করা হয়। ল্যাপারোস্কোপিক সার্জারি: হার্নিয়ার মেরামতের জন্য ছোট ছেদ এবং একটি ল্যাপারোস্কোপ ব্যবহার করে একটি ন্যূনতম আক্রমণাত্মক পদ্ধতি।
Complications:
- Incarceration: A hernia can become trapped and unable to be pushed back in, which can cut off blood supply.
- Strangulation: If blood supply to the trapped tissue is cut off, it can lead to tissue death (necrosis).
- Infection: Surgical site infections can occur following hernia repair.
বন্দিদশা: হার্নিয়া আটকে যেতে পারে এবং আবার ভেতরে ঠেলে দেওয়া যায় না, যা রক্ত সরবরাহ বন্ধ করে দিতে পারে। শ্বাসরোধ: যদি আটকে থাকা টিস্যুতে রক্ত সরবরাহ বন্ধ করে দেওয়া হয়, তাহলে টিস্যুর মৃত্যু (নেক্রোসিস) হতে পারে। সংক্রমণ: হার্নিয়া মেরামতের পরে অস্ত্রোপচারের স্থানে সংক্রমণ ঘটতে পারে।
Prevention:
- Maintain a healthy weight: Obesity increases abdominal pressure.
- Lift heavy objects carefully: Use proper lifting techniques and avoid straining.
- Strengthen core muscles: Exercises like Pilates or yoga can help strengthen abdominal muscles.
- Manage chronic conditions: Treat conditions like chronic cough or constipation that can contribute to hernias.
- Quit smoking: Smoking can weaken tissues and contribute to hernia development.
স্বাস্থ্যকর ওজন বজায় রাখুন: স্থূলতা পেটের চাপ বাড়ায়।
ভারী জিনিস সাবধানে তুলুন: সঠিক উত্তোলন কৌশল ব্যবহার করুন এবং চাপ এড়িয়ে চলুন।
কোর পেশী শক্তিশালী করুন: পিলেটস বা যোগব্যায়ামের মতো ব্যায়াম পেটের পেশী শক্তিশালী করতে সাহায্য করতে পারে।
দীর্ঘস্থায়ী রোগ পরিচালনা করুন: দীর্ঘস্থায়ী কাশি বা কোষ্ঠকাঠিন্যের মতো রোগগুলির চিকিৎসা করুন যা হার্নিয়ায় অবদান রাখতে পারে।
ধূমপান ত্যাগ করুন: ধূমপান টিস্যুগুলিকে দুর্বল করে দিতে পারে এবং হার্নিয়া বিকাশে অবদান রাখতে পারে।
Abdominal Pain Due To Gallbladder Problems
Gallbladder problems, often stemming from gallstones, can cause a range of issues from mild discomfort to severe inflammation and complications. Understanding the causes, symptoms, diagnosis, treatment, and prevention strategies is crucial for managing these conditions.
পিত্তথলির সমস্যা, যা প্রায়শই পিত্তথলির পাথর থেকে উদ্ভূত হয়, তা হালকা অস্বস্তি থেকে শুরু করে তীব্র প্রদাহ এবং জটিলতা পর্যন্ত বিভিন্ন সমস্যার কারণ হতে পারে। এই অবস্থাগুলি পরিচালনা করার জন্য কারণ, লক্ষণ, রোগ নির্ণয়, চিকিৎসা এবং প্রতিরোধ কৌশলগুলি বোঝা অত্যন্ত গুরুত্বপূর্ণ।
Causes:
- Gallstones:The most common culprit, gallstones form when bile hardens into solid particles. They can block the bile ducts, leading to inflammation and pain.
- Bile duct abnormalities:Conditions like tumors or strictures in the bile ducts can also obstruct bile flow and cause problems.
- Infections:Infections can inflame the gallbladder and surrounding tissues.
- Other illnesses:Certain medical conditions, like diabetes or liver disease, can increase the risk of gallbladder problems.
- Lifestyle factors:Obesity, rapid weight loss, and a diet high in fat can contribute to gallstone formation.
পিত্তথলির পাথর: সবচেয়ে সাধারণ কারণ হল, পিত্তথলির পাথর তৈরি হয় যখন পিত্ত শক্ত হয়ে কঠিন কণায় পরিণত হয়। এগুলি পিত্তথলির নালীগুলিকে ব্লক করতে পারে, যার ফলে প্রদাহ এবং ব্যথা হয়। পিত্তথলির অস্বাভাবিকতা:পিত্তথলির টিউমার বা শক্ত জায়গায় আটকে থাকার মতো অবস্থাও পিত্তের প্রবাহকে বাধাগ্রস্ত করতে পারে এবং সমস্যা তৈরি করতে পারে। সংক্রমণ:সংক্রমণ পিত্তথলি এবং আশেপাশের টিস্যুগুলিকে প্রদাহিত করতে পারে। অন্যান্য অসুস্থতা:কিছু চিকিৎসাগত অবস্থা, যেমন ডায়াবেটিস বা লিভারের রোগ, পিত্তথলির সমস্যার ঝুঁকি বাড়াতে পারে। জীবনযাত্রার কারণ:স্থূলতা, দ্রুত ওজন হ্রাস এবং উচ্চ চর্বিযুক্ত খাবার পিত্তথলির পাথর গঠনে অবদান রাখতে পারে।
Clinical Features (Symptoms):
- Pain: Often experienced in the upper right abdomen, it can range from mild to severe and may radiate to the back or shoulder.
- Nausea and vomiting: These are common, especially during gallbladder “attacks”.
- Fever: May indicate infection or severe inflammation.
- Jaundice: Yellowing of the skin and eyes, due to bile buildup.
- Dark urine and pale stools: Also related to bile duct obstruction.
- Other symptoms: Indigestion, heartburn, loss of appetite, and fatigue can also occur.
ব্যথা: প্রায়শই পেটের ডানদিকের উপরের অংশে অনুভূত হয়, এটি হালকা থেকে তীব্র পর্যন্ত হতে পারে এবং পিঠ বা কাঁধে ছড়িয়ে পড়তে পারে। বমি বমি ভাব এবং বমি: এগুলি সাধারণ, বিশেষ করে পিত্তথলির "আক্রমণের" সময়। জ্বর: সংক্রমণ বা তীব্র প্রদাহ নির্দেশ করতে পারে। জন্ডিস: পিত্ত জমা হওয়ার কারণে ত্বক এবং চোখের হলুদ ভাব। গাঢ় প্রস্রাব এবং ফ্যাকাশে মল: এছাড়াও পিত্তনালীতে বাধার সাথে সম্পর্কিত। অন্যান্য লক্ষণ: বদহজম, অম্বল, ক্ষুধা হ্রাস এবং ক্লান্তিও দেখা দিতে পারে।
Diagnosis:
- Physical exam: Doctors will check for tenderness in the abdomen.
- Blood tests: To detect signs of infection or inflammation.
- Imaging tests: Ultrasound is commonly used to visualize gallstones. CT scans and MRIs can also be helpful.
- Endoscopic ultrasound (EUS): Can detect smaller stones that might be missed by other methods.
- HIDA scan: Evaluates gallbladder function and bile flow.
শারীরিক পরীক্ষা: ডাক্তাররা পেটে কোমলতা পরীক্ষা করবেন।
রক্ত পরীক্ষা: সংক্রমণ বা প্রদাহের লক্ষণ সনাক্ত করতে।
ইমেজিং পরীক্ষা: পিত্তথলির পাথর কল্পনা করার জন্য সাধারণত আল্ট্রাসাউন্ড ব্যবহার করা হয়। সিটি স্ক্যান এবং এমআরআইও সহায়ক হতে পারে।
এন্ডোস্কোপিক আল্ট্রাসাউন্ড (EUS): অন্যান্য পদ্ধতিতে বাদ পড়তে পারে এমন ছোট পাথর সনাক্ত করতে পারে।
HIDA স্ক্যান: পিত্তথলির কার্যকারিতা এবং পিত্ত প্রবাহ মূল্যায়ন করে।
Treatment:
- Medications:Pain relievers, antibiotics (if infection is present), and medications to dissolve gallstones may be used.
- Surgery:Laparoscopic or open surgery to remove the gallbladder (cholecystectomy) is often recommended for symptomatic gallstones or complications.
- Lifestyle modifications:Dietary changes (low-fat diet, increased fiber intake), weight management, and regular exercise can help manage symptoms and prevent future problems.
ওষুধ: ব্যথা উপশমকারী, অ্যান্টিবায়োটিক (যদি সংক্রমণ থাকে), এবং পিত্তথলির পাথর দ্রবীভূত করার ওষুধ ব্যবহার করা যেতে পারে। সার্জারি: লক্ষণীয় পিত্তথলির পাথর বা জটিলতার জন্য প্রায়শই ল্যাপারোস্কোপিক বা পিত্তথলি অপসারণের জন্য খোলা অস্ত্রোপচার (কোলেসিস্টেক্টমি) সুপারিশ করা হয়। জীবনধারার পরিবর্তন: খাদ্যতালিকাগত পরিবর্তন (কম চর্বিযুক্ত খাবার, ফাইবার গ্রহণ বৃদ্ধি), ওজন ব্যবস্থাপনা এবং নিয়মিত ব্যায়াম লক্ষণগুলি পরিচালনা করতে এবং ভবিষ্যতের সমস্যাগুলি প্রতিরোধ করতে সহায়তা করতে পারে।
Complications:
- Acute cholecystitis: Inflammation of the gallbladder due to gallstone blockage.
- Choledocholithiasis: Gallstones in the common bile duct, which can lead to infection and pancreatitis.
- Cholangitis: Infection of the bile ducts.
- Gallbladder rupture: A serious complication where the gallbladder wall ruptures, potentially leading to infection.
- Pancreatitis: Inflammation of the pancreas.
- Gallbladder cancer: Rare, but can be a complication.
তীব্র কোলেসিস্টাইটিস: পিত্তথলিতে পাথর আটকে যাওয়ার কারণে পিত্তথলির প্রদাহ।
কোলেডোকোলিথিয়াসিস: সাধারণ পিত্তনালীতে পিত্তথলির পাথর, যা সংক্রমণ এবং অগ্ন্যাশয়ের প্রদাহের কারণ হতে পারে।
কোলাঞ্জাইটিস: পিত্তনালীতে সংক্রমণ।
পিত্তথলি ফেটে যাওয়া: একটি গুরুতর জটিলতা যেখানে পিত্তথলির প্রাচীর ফেটে যায়, যা সম্ভাব্যভাবে সংক্রমণের কারণ হতে পারে।
প্যানক্রিয়াটাইটিস: অগ্ন্যাশয়ের প্রদাহ।
পিত্তথলির ক্যান্সার: বিরল, তবে এটি একটি জটিলতা হতে পারে।
Prevention:
- Maintain a healthy weight: Obesity increases the risk of gallstones, so weight management is important.
- Follow a balanced diet: Low in fat and high in fiber can help prevent gallstones.
- Avoid rapid weight loss: Crash dieting can increase the risk of gallstones.
- Regular exercise: Helps with weight management and overall health.
- Consider a vegetarian diet: Studies suggest that vegetarians have a lower risk of gallstones.
স্বাস্থ্যকর ওজন বজায় রাখুন: স্থূলতা পিত্তথলিতে পাথর হওয়ার ঝুঁকি বাড়ায়, তাই ওজন নিয়ন্ত্রণ গুরুত্বপূর্ণ। সুষম খাদ্যাভ্যাস অনুসরণ করুন: কম চর্বি এবং বেশি ফাইবার পিত্তথলিতে পাথর প্রতিরোধে সাহায্য করতে পারে। দ্রুত ওজন হ্রাস এড়িয়ে চলুন: ক্র্যাশ ডায়েট পিত্তথলিতে পাথর হওয়ার ঝুঁকি বাড়াতে পারে। নিয়মিত ব্যায়াম: ওজন নিয়ন্ত্রণ এবং সামগ্রিক স্বাস্থ্যের জন্য সাহায্য করে। নিরামিষ খাবার বিবেচনা করুন: গবেষণায় দেখা গেছে যে নিরামিষাশীদের পিত্তথলিতে পাথর হওয়ার ঝুঁকি কম থাকে।
Abdominal Pain Due To Heart Attack (Rare)
A heart attack, also known as myocardial infarction, occurs when blood flow to the heart muscle is blocked, typically due to a buildup of plaque in the coronary arteries. This blockage deprives the heart of oxygen, causing damage or death to the heart tissue.
হার্ট অ্যাটাক, যা মায়োকার্ডিয়াল ইনফার্কশন নামেও পরিচিত, তখন ঘটে যখন হৃদপিণ্ডের পেশীতে রক্ত প্রবাহ বন্ধ হয়ে যায়, সাধারণত করোনারি ধমনীতে প্লাক জমা হওয়ার কারণে। এই বাধা হৃদপিণ্ডকে অক্সিজেন থেকে বঞ্চিত করে, যার ফলে হৃদপিণ্ডের টিস্যুর ক্ষতি হয় বা মৃত্যু ঘটে।
Causes:
- Coronary Artery Disease (CAD):The primary cause is the buildup of plaque in the coronary arteries, leading to reduced blood flow and potential blockage.
- Plaque Rupture:A plaque rupture can trigger a blood clot, further obstructing blood flow and causing a heart attack.
- Other Factors:Less common causes include coronary artery spasms, severe infections, and certain medical conditions.
করোনারি আর্টারি ডিজিজ (CAD): এর প্রধান কারণ হলো করোনারি ধমনীতে প্লাক জমা হওয়া, যার ফলে রক্ত প্রবাহ কমে যায় এবং সম্ভাব্য বাধা তৈরি হয়। প্লাক ফেটে যাওয়া:প্লাক ফেটে গেলে রক্ত জমাট বাঁধতে পারে, রক্ত প্রবাহ আরও বাধাগ্রস্ত হতে পারে এবং হার্ট অ্যাটাক হতে পারে। অন্যান্য কারণ:কম সাধারণ কারণগুলির মধ্যে রয়েছে করোনারি আর্টারি স্প্যাম, গুরুতর সংক্রমণ এবং কিছু চিকিৎসাগত অবস্থা।
Clinical Features (Symptoms):
- Chest Pain or Discomfort: This can be a crushing, squeezing, or pressure-like pain, often in the center of the chest, and may spread to the arms, neck, jaw, back, or stomach.
- Shortness of Breath: Difficulty breathing or feeling winded can accompany chest pain or occur independently.
- Sweating: Breaking out in a cold sweat is another common symptom.
- Nausea or Vomiting: These symptoms can be associated with a heart attack.
- Lightheadedness or Fainting: A sudden drop in blood pressure can cause lightheadedness or fainting.
- Fatigue: Feeling unusually tired or weak can be a symptom.
- Indigestion or Heartburn: Some people mistake heart attack symptoms for indigestion or heartburn.
বুকে ব্যথা বা অস্বস্তি: এটি বুকের মাঝখানে প্রায়শই চাপা, চাপা বা চাপের মতো ব্যথা হতে পারে এবং বাহু, ঘাড়, চোয়াল, পিঠ বা পেটে ছড়িয়ে পড়তে পারে। শ্বাসকষ্ট: শ্বাস নিতে অসুবিধা বা বাতাসে আটকে থাকা অনুভূতি বুকে ব্যথার সাথে হতে পারে অথবা স্বাধীনভাবে ঘটতে পারে। ঘাম: ঠান্ডা ঘামে ফেটে যাওয়া আরেকটি সাধারণ লক্ষণ। বমি বমি ভাব বা বমি: এই লক্ষণগুলি হার্ট অ্যাটাকের সাথে যুক্ত হতে পারে। মাথাব্যথা বা অজ্ঞান হয়ে যাওয়া: রক্তচাপের হঠাৎ হ্রাস হালকা মাথাব্যথা বা অজ্ঞান হয়ে যেতে পারে। ক্লান্তি: অস্বাভাবিকভাবে ক্লান্ত বা দুর্বল বোধ করা একটি লক্ষণ হতে পারে। অবচন বা অম্বল: কিছু লোক হার্ট অ্যাটাকের লক্ষণগুলিকে বদহজম বা অম্বল বলে ভুল করে।
Diagnosis:
- Electrocardiogram (ECG/EKG):This test records the heart’s electrical activity and can show characteristic changes during a heart attack.
- Blood Tests:Troponin levels in the blood are measured. Elevated levels indicate heart muscle damage.
- Angiography:This procedure uses dye and X-rays to visualize the coronary arteries and identify blockages.
ইলেক্ট্রোকার্ডিওগ্রাম (ECG/EKG): এই পরীক্ষায় হৃদপিণ্ডের বৈদ্যুতিক কার্যকলাপ রেকর্ড করা হয় এবং হার্ট অ্যাটাকের সময় চরিত্রগত পরিবর্তন দেখাতে পারে। রক্ত পরীক্ষা: রক্তে ট্রোপোনিনের মাত্রা পরিমাপ করা হয়। উচ্চ মাত্রা হৃদপিণ্ডের পেশীর ক্ষতি নির্দেশ করে। অ্যাঞ্জিওগ্রাফি: এই পদ্ধতিতে করোনারি ধমনী কল্পনা করতে এবং ব্লকেজ সনাক্ত করতে রঞ্জক পদার্থ এবং এক্স-রে ব্যবহার করা হয়।
Treatment:
- Medications:Aspirin, nitroglycerin, and other drugs are used to improve blood flow, prevent clots, and manage symptoms.
- Angioplasty and Stenting:A catheter with a balloon is used to open blocked arteries, and a stent (a small mesh tube) may be inserted to keep the artery open.
- Coronary Artery Bypass Surgery:In severe cases, a bypass surgery may be needed to reroute blood
- flow around blocked arteries.
ওষুধ: রক্ত প্রবাহ উন্নত করতে, জমাট বাঁধা রোধ করতে এবং লক্ষণগুলি পরিচালনা করতে অ্যাসপিরিন, নাইট্রোগ্লিসারিন এবং অন্যান্য ওষুধ ব্যবহার করা হয়। অ্যাঞ্জিওপ্লাস্টি এবং স্টেন্টিং: ব্লকড ধমনী খোলার জন্য বেলুন সহ একটি ক্যাথেটার ব্যবহার করা হয় এবং ধমনী খোলা রাখার জন্য একটি স্টেন্ট (একটি ছোট জাল নল) ঢোকানো যেতে পারে। করোনারি আর্টারি বাইপাস সার্জারি: গুরুতর ক্ষেত্রে, ব্লকড ধমনীর চারপাশে রক্ত প্রবাহ পুনরায় রুট করার জন্য বাইপাস সার্জারির প্রয়োজন হতে পারে।
Complications:
- Arrhythmias: Irregular heartbeats can occur due to damaged heart tissue.
- Heart Failure: The heart may be weakened and unable to pump blood effectively.
- Cardiac Arrest: In severe cases, the heart may stop beating entirely.
- Other Complications: Blood clots, valve problems, and pericarditis (inflammation of the heart sac) can also occur.
অ্যারিথমিয়া: ক্ষতিগ্রস্ত হৃদপিণ্ডের টিস্যুর কারণে অনিয়মিত হৃদস্পন্দন ঘটতে পারে।
হৃদযন্ত্রের ব্যর্থতা: হৃদপিণ্ড দুর্বল হয়ে যেতে পারে এবং কার্যকরভাবে রক্ত পাম্প করতে অক্ষম হতে পারে।
কার্ডিয়াক অ্যারেস্ট: গুরুতর ক্ষেত্রে, হৃদস্পন্দন সম্পূর্ণরূপে বন্ধ হয়ে যেতে পারে।
অন্যান্য জটিলতা: রক্ত জমাট বাঁধা, ভালভের সমস্যা এবং পেরিকার্ডাইটিস (হৃদযন্ত্রের থলির প্রদাহ)ও ঘটতে পারে।
Prevention:
- Healthy Lifestyle:Maintaining a healthy weight, eating a balanced diet, exercising regularly, and not smoking are crucial.
- Manage Risk Factors:Controlling high blood pressure, diabetes, and high cholesterol can reduce the risk.
- Stress Management:Reducing stress through relaxation techniques or other methods can be beneficial.
- Regular Checkups:Seeking regular medical care and following your doctor’s recommendations can help prevent heart attacks.
স্বাস্থ্যকর জীবনধারা: স্বাস্থ্যকর ওজন বজায় রাখা, সুষম খাদ্য গ্রহণ, নিয়মিত ব্যায়াম করা এবং ধূমপান না করা অত্যন্ত গুরুত্বপূর্ণ। ঝুঁকির কারণগুলি পরিচালনা করুন: উচ্চ রক্তচাপ, ডায়াবেটিস এবং উচ্চ কোলেস্টেরল নিয়ন্ত্রণ করলে ঝুঁকি কমানো যায়। চাপ ব্যবস্থাপনা: শিথিলকরণ কৌশল বা অন্যান্য পদ্ধতির মাধ্যমে চাপ কমানো উপকারী হতে পারে। নিয়মিত চেকআপ: নিয়মিত চিকিৎসা সেবা নেওয়া এবং ডাক্তারের পরামর্শ অনুসরণ করলে হার্ট অ্যাটাক প্রতিরোধ করা যেতে পারে।
Abdominal Pain Due To Pneumonia ( Rare)
Pneumonia is a lung infection that can be caused by bacteria, viruses, or fungi, leading to inflammation and fluid or pus filling the air sacs in the lungs. Common symptoms include cough (sometimes with mucus), fever, shortness of breath, chest pain, and fatigue. Diagnosis often involves a physical exam, chest X-ray, and possibly blood or sputum tests.
Treatment involves antibiotics for bacterial pneumonia and antiviral for viral pneumonia. Prevention involves vaccination, good hygiene, and maintaining a healthy lifestyle.
নিউমোনিয়া হল ফুসফুসের একটি সংক্রমণ যা ব্যাকটেরিয়া, ভাইরাস বা ছত্রাকের কারণে হতে পারে, যার ফলে প্রদাহ হয় এবং ফুসফুসের বায়ুথলিতে তরল বা পুঁজ ভরে যায়। সাধারণ লক্ষণগুলির মধ্যে রয়েছে কাশি (কখনও কখনও শ্লেষ্মা সহ), জ্বর, শ্বাসকষ্ট, বুকে ব্যথা এবং ক্লান্তি। রোগ নির্ণয়ের জন্য প্রায়শই শারীরিক পরীক্ষা, বুকের এক্স-রে এবং সম্ভবত রক্ত বা থুতনি পরীক্ষা করা হয়। চিকিৎসার জন্য ব্যাকটেরিয়াজনিত নিউমোনিয়ার জন্য অ্যান্টিবায়োটিক এবং ভাইরাল নিউমোনিয়ার জন্য অ্যান্টিভাইরাল ব্যবহার করা হয়। প্রতিরোধের মধ্যে রয়েছে টিকা, ভালো স্বাস্থ্যবিধি এবং সুস্থ জীবনধারা বজায় রাখা।
Causes:
- Bacteria:Streptococcus pneumoniae is a common culprit, but other bacteria can also cause pneumonia.
- Viruses:Influenza (flu), respiratory syncytial virus (RSV), and COVID-19 are common viral causes.
- Fungi:Fungal infections can cause pneumonia, particularly in individuals with weakened immune systems.
- Aspiration:Inhaling food, liquids, or vomit into the lungs can also lead to pneumonia.
ব্যাকটেরিয়া: স্ট্রেপ্টোকক্কাস নিউমোনিয়া একটি সাধারণ কারণ, তবে অন্যান্য ব্যাকটেরিয়াও নিউমোনিয়ার কারণ হতে পারে। ভাইরাস: ইনফ্লুয়েঞ্জা (ফ্লু), রেসপিরেটরি সিনসিটিয়াল ভাইরাস (RSV), এবং COVID-19 হল সাধারণ ভাইরাল কারণ। ছত্রাক: ছত্রাকের সংক্রমণ নিউমোনিয়ার কারণ হতে পারে, বিশেষ করে দুর্বল রোগ প্রতিরোধ ক্ষমতা সম্পন্ন ব্যক্তিদের ক্ষেত্রে। অ্যাসপিরেশন: ফুসফুসে খাবার, তরল বা বমি নিঃশ্বাসের মাধ্যমে গ্রহণ করলেও নিউমোনিয়া হতে পারে।
Clinical Features (Symptoms):
- Cough: May produce mucus (phlegm) which can be yellow, green, or even bloody.
- Fever: Often accompanied by chills and sweating.
- Shortness of breath: Can range from mild to severe, making it difficult to breathe.
- Chest pain: Can be sharp or stabbing, especially when breathing or coughing.
- Fatigue: General tiredness and weakness.
- Other symptoms: Nausea, vomiting, loss of appetite, headache, and confusion (especially in older adults).
কাশি: শ্লেষ্মা (কফ) তৈরি হতে পারে যা হলুদ, সবুজ, এমনকি রক্তাক্তও হতে পারে।
জ্বর: প্রায়শই ঠান্ডা লাগা এবং ঘাম সহ।
শ্বাসকষ্ট: হালকা থেকে তীব্র পর্যন্ত হতে পারে, যার ফলে শ্বাস নিতে কষ্ট হয়।
বুকে ব্যথা: তীক্ষ্ণ বা ছুরিকাঘাতের মতো হতে পারে, বিশেষ করে শ্বাস নেওয়ার সময় বা কাশির সময়।
ক্লান্তি: সাধারণ ক্লান্তি এবং দুর্বলতা।
অন্যান্য লক্ষণ: বমি বমি ভাব, বমি, ক্ষুধামন্দা, মাথাব্যথা এবং বিভ্রান্তি (বিশেষ করে বয়স্কদের মধ্যে)।
Diagnosis:
- Physical exam: A doctor will listen to your lungs and check for signs of infection.
- Chest X-ray: Helps to visualize the lungs and identify areas of inflammation or fluid.
- Sputum test: Analyzing mucus from your cough can help identify the infecting organism.
- Blood tests: Can help confirm infection and identify the type of organism.
- Other tests: CT scans, bronchoscopy, or PCR tests may be used in more complex cases.
- শারীরিক পরীক্ষা: একজন ডাক্তার আপনার ফুসফুসের কথা শুনবেন এবং সংক্রমণের লক্ষণ পরীক্ষা করবেন।
- বুকের এক্স-রে: ফুসফুস কল্পনা করতে এবং প্রদাহ বা তরলের জায়গাগুলি সনাক্ত করতে সাহায্য করে।
- থুতনি পরীক্ষা: আপনার কাশি থেকে বের হওয়া শ্লেষ্মা বিশ্লেষণ করলে সংক্রামিত জীবাণু শনাক্ত করা সম্ভব। রক্ত পরীক্ষা: সংক্রমণ নিশ্চিত করতে এবং জীবাণুর ধরণ শনাক্ত করতে সাহায্য করতে পারে। অন্যান্য পরীক্ষা: আরও জটিল ক্ষেত্রে সিটি স্ক্যান, ব্রঙ্কোস্কোপি, অথবা পিসিআর পরীক্ষা ব্যবহার করা যেতে পারে।
Treatment:
- Bacterial pneumonia: Antibiotics are the primary treatment.
- Viral pneumonia: May resolve on its own, but antiviral medications may be used for severe cases or if caused by influenza.
- Fungal pneumonia: Antifungal medications are used.
- Supportive care: Rest, fluids, and over-the-counter medications for fever and pain may be recommended.
- Hospitalization: Severe cases or those with complications may require hospitalization.
ব্যাকটেরিয়াজনিত নিউমোনিয়া: অ্যান্টিবায়োটিক হল প্রাথমিক চিকিৎসা।
ভাইরাল নিউমোনিয়া: এটি নিজে থেকেই সেরে যেতে পারে, তবে গুরুতর ক্ষেত্রে অথবা ইনফ্লুয়েঞ্জার কারণে হলে অ্যান্টিভাইরাল ওষুধ ব্যবহার করা যেতে পারে।
ছত্রাকজনিত নিউমোনিয়া: ছত্রাক-বিরোধী ওষুধ ব্যবহার করা হয়।
সহায়ক যত্ন: জ্বর এবং ব্যথার জন্য বিশ্রাম, তরল এবং ওভার-দ্য-কাউন্টার ওষুধের সুপারিশ করা যেতে পারে।
হাসপাতালে ভর্তি: গুরুতর ক্ষেত্রে বা জটিলতাযুক্ত ব্যক্তিদের হাসপাতালে ভর্তির প্রয়োজন হতে পারে।
Complications:
- Respiratory failure: Lungs cannot adequately oxygenate the blood.
- Sepsis: A severe inflammatory response to infection, potentially leading to organ failure.
- Pleural effusion: Fluid build-up in the space between the lungs and chest wall.
- Lung abscesses: Pockets of pus in the lungs.
- Acute respiratory distress syndrome (ARDS): A severe form of respiratory failure.
শ্বাসযন্ত্রের ব্যর্থতা: ফুসফুস পর্যাপ্ত পরিমাণে রক্তে অক্সিজেন সরবরাহ করতে পারে না। সেপসিস: সংক্রমণের তীব্র প্রদাহজনক প্রতিক্রিয়া, যা সম্ভাব্যভাবে অঙ্গ ব্যর্থতার দিকে পরিচালিত করে। প্লুরাল ইফিউশন: ফুসফুস এবং বুকের প্রাচীরের মধ্যবর্তী স্থানে তরল জমা। ফুসফুসের ফোড়া: ফুসফুসে পুঁজের পকেট। তীব্র শ্বাসযন্ত্রের সমস্যা সিন্ড্রোম (ARDS): শ্বাসযন্ত্রের ব্যর্থতার একটি তীব্র রূপ।
Prevention:
- Vaccination: Pneumococcal and flu vaccines can help prevent pneumonia.
- Good hygiene: Frequent handwashing, covering coughs and sneezes.
- Healthy lifestyle: Quitting smoking, regular physical activity, and a balanced diet.
- Avoidance of exposure: Limit exposure to individuals with respiratory infections.
টিকাকরণ: নিউমোকোকাল এবং ফ্লু টিকা নিউমোনিয়া প্রতিরোধে সাহায্য করতে পারে। ভালো স্বাস্থ্যবিধি: ঘন ঘন হাত ধোয়া, কাশি এবং হাঁচি ঢেকে রাখা। স্বাস্থ্যকর জীবনধারা: ধূমপান ত্যাগ করা, নিয়মিত শারীরিক কার্যকলাপ এবং সুষম খাদ্য গ্রহণ করা। সংস্পর্শে আসা এড়িয়ে চলা: শ্বাসযন্ত্রের সংক্রমণে আক্রান্ত ব্যক্তিদের সংস্পর্শ সীমিত করুন।
 HRTD Medical Institute
HRTD Medical Institute




