Post Diploma Training in Dermatology (PDT-Dermatology) Course Details
Post Diploma Training in Dermatology. Mobile No.01969947171, 01987-073965, 01797-522136. These Courses are 6 Months PDT-Dermatology, 1-Year PDT-Dermatology, and 2-Year PDT-Dermatology. 6 Month PDT Dermatology course Fee is Tk 35500/-, 1 Year PDT Dermatology Course Fee is Tk 70500/-, and 2 Years PDT Dermatology Course Fee Tk 130500/-. Each Semester of 6 Months contains 4 subjects and an exam mark of 400.

6 Month Post Diploma Training in Dermatology (PDT-Dermatology 6 Months) Course Details
6 Months Post-Diploma Training in Dermatology that is PDT-Dermatology 6 Months Course Fee 35500/-. The payment system is an Admission Fee of Tk 15500/-, Monthly Fee of Tk 4000/- and Exam Fee of Tk 1000. 6 Months PDT-Dermatology Course contains 4 subjects. You can choose any 4 of these subjects Skin Anatomy & Physiology, Dermatological Drugs, Common Skin Diseases, Fungal Infections, etc.

1 Year Post Diploma Training in Dermatology (PDT-Dermatology 1 Year) Course Details
1 Year Post-Diploma Training in Dermatology that is PDT-Dermatology 1 Year Course Fee Tk 70500/-. The payment system is an Admission Fee of Tk 20500/-, Monthly Fee of Tk 3500/- and Exam Fee of Tk 4000. 1 Year PDT-Dermatology Course contains 8 subjects. You can choose any 8 of these subjects Skin Anatomy & Physiology, Dermatological Drugs-1, Dermatological Drugs-2, Common Skin Diseases, Fungal Infections, Allergic Dermatitis, Bacterial Skin Diseases, Management of Eczema, etc.

2 Years Post Diploma Training in Dermatology (PDT-Dermatology 2 Years) Course Details
2 Years Post-Diploma Training in Dermatology that is PDT-Dermatology 2 Years Course Fee Tk 130500/-. The payment system is an Admission Fee of Tk 30500/-, a Monthly Fee of Tk 3500/-, and an Exam Fee of Tk 4000/- per Semester. 2 Years PDT-Dermatology Course contains 16 Subjects. Some subjects of PDT-Dermatology are Skin Anatomy & Physiology, Dermatological Drugs-1, Dermatological Drugs-2, Fungal Infections, Bacterial Skin Infections, Skin Biochemistry, Allergic Dermatitis, Management of Eczema, Skin Pigmentation, Skin Surgery, Pediatric Dermatology, Geriatric Dermatology, etc.
What is Dermatology?
Dermatology is the branch of medicine that focuses on the diagnosis, treatment, and prevention of diseases and conditions affecting the skin, hair, nails, and mucous membranes. As the body’s largest organ, the skin serves as a protective barrier against environmental factors and reflects overall health.
চর্মরোগবিদ্যা হল চিকিৎসার একটি শাখা যা ত্বক, চুল, নখ এবং শ্লেষ্মা ঝিল্লিকে প্রভাবিত করে এমন রোগ এবং অবস্থার নির্ণয়, চিকিৎসা এবং প্রতিরোধের উপর দৃষ্টি নিবদ্ধ করে। শরীরের বৃহত্তম অঙ্গ হিসেবে, ত্বক পরিবেশগত কারণগুলির বিরুদ্ধে একটি প্রতিরক্ষামূলক বাধা হিসেবে কাজ করে এবং সামগ্রিক স্বাস্থ্যের প্রতিফলন ঘটায়।
What are the layers of Skin?
There are three layer of skin-
- Epidermis (Most outer layer or Dorsal layer)
- Dermis (Middle layer or Intermediate layer)
- Hypodermis (Inner layer or Ventral layer)
Layers of skin are discussed eleborately in Post Diploma Training in Dermatology Course.
What are the functions of skin?
Function of Skin-
1.Cover the body
2.Protect body from trauma and micro organism.
3.Maintain body temperature
4.Discharge seat from sweat gland
5. Absorbed ultra violet ray from sunlight for vitamin D Synthesis.
6.Adipose tissue in skin dermis layer is stored fat and provides energy when needed.
What are the common Bacterial Infections of the Skin?
Bacterial skin infections are caused by the invasion of bacteria into the skin and its underlying tissues, leading to various conditions that can range from mild to severe. Common bacterial skin infections include:
1. Impetigo
A highly contagious infection, impetigo primarily affects infants and young children. It presents as red sores on the face, especially around the nose and mouth, and on hands and feet. The sores rupture quickly, forming honey-colored crusts. Impetigo is commonly caused by Staphylococcus aureus and Streptococcus pyogenes.
১. ইমপেটিগো
একটি অত্যন্ত সংক্রামক সংক্রমণ, ইমপেটিগো মূলত শিশু এবং ছোট বাচ্চাদের প্রভাবিত করে। এটি মুখে, বিশেষ করে নাক ও মুখের চারপাশে এবং হাতে ও পায়ে লাল ঘা হিসেবে দেখা দেয়। ঘাগুলি দ্রুত ফেটে যায়, মধুর রঙের ক্রাস্ট তৈরি করে। ইমপেটিগো সাধারণত স্ট্যাফিলোকক্কাস অরিয়াস এবং স্ট্রেপ্টোকক্কাস পাইওজেনেস দ্বারা সৃষ্ট হয়।
2. Cellulitis
This infection involves the deeper layers of the skin, including the dermis and subcutaneous tissue. Symptoms include redness, swelling, warmth, and pain in the affected area, often on the lower legs. If untreated, cellulitis can spread rapidly and become life-threatening. It is commonly caused by Staphylococcus and Streptococcus species.
MERCK MANUALS
২. সেলুলাইটিস
এই সংক্রমণ ত্বকের গভীর স্তরগুলিকে প্রভাবিত করে, যার মধ্যে রয়েছে ডার্মিস এবং ত্বকের নিচের টিস্যু। লক্ষণগুলির মধ্যে রয়েছে লালভাব, ফোলাভাব, উষ্ণতা এবং আক্রান্ত স্থানে ব্যথা, প্রায়শই নীচের পায়ে। যদি চিকিৎসা না করা হয়, তাহলে সেলুলাইটিস দ্রুত ছড়িয়ে পড়তে পারে এবং জীবন-হুমকির কারণ হতে পারে। এটি সাধারণত স্ট্যাফিলোকক্কাস এবং স্ট্রেপ্টোকক্কাস প্রজাতির কারণে হয়।
মার্ক ম্যানুয়াল
3. Erysipelas
A superficial form of cellulitis, erysipelas presents as a raised, clearly demarcated, red area of skin, typically on the face or legs. It is often accompanied by fever and chills. Streptococcus pyogenes is the usual causative agent.
৩. ইরিসিপেলাস
সেলুলাইটিসের একটি উপরিভাগের রূপ, ইরিসিপেলাস ত্বকের একটি উত্থিত, স্পষ্টভাবে চিহ্নিত, লাল অংশ হিসাবে উপস্থিত হয়, সাধারণত মুখ বা পায়ে। এর সাথে প্রায়শই জ্বর এবং ঠান্ডা লাগা থাকে। স্ট্রেপ্টোকক্কাস পাইজেনেস হল এর স্বাভাবিক কার্যকারক।
4. Folliculitis
An infection of the hair follicles, folliculitis appears as small, red bumps or white-headed pimples around hair follicles. It can be itchy or tender. Staphylococcus aureus is a common cause, but other bacteria, fungi, and viruses can also be responsible.
৪. ফলিকুলাইটিস
লোমকূপের সংক্রমণ, ফলিকুলাইটিস, লোমকূপের চারপাশে ছোট, লাল দাগ বা সাদা মাথার ব্রণ হিসাবে দেখা যায়। এটি চুলকানি বা ব্যথা হতে পারে। স্ট্যাফিলোকক্কাস অরিয়াস একটি সাধারণ কারণ, তবে অন্যান্য ব্যাকটেরিয়া, ছত্রাক এবং ভাইরাসও এর জন্য দায়ী হতে পারে।
5. Furuncles and Carbuncles
Furuncles, or boils, are deep folliculitis, presenting as painful, pus-filled nodules. Carbuncles are clusters of furuncles that form a connected area of infection under the skin. Both are commonly caused by Staphylococcus aureus.
৫. ফুরাঙ্কেল এবং কার্বাঙ্কেল
ফুরাঙ্কেল বা ফোঁড়া হল গভীর ফলিকুলাইটিস, যা বেদনাদায়ক, পুঁজভর্তি নোডুলস হিসেবে দেখা দেয়। কার্বাঙ্কেল হল ফুরাঙ্কেলের গুচ্ছ যা ত্বকের নীচে সংক্রমণের একটি সংযুক্ত স্থান তৈরি করে। উভয়ই সাধারণত স্ট্যাফিলোকক্কাস অরিয়াস দ্বারা সৃষ্ট হয়।
6. Abscesses
Localized collections of pus within tissues, abscesses result in swollen, red, and tender areas. They can occur anywhere on the body and are often caused by Staphylococcus aureus
৬. ফোড়া
কোষের ভেতরে পুঁজের স্থানীয় জমা, ফোড়ার ফলে ফোলা, লাল এবং কোমল জায়গা দেখা দেয়। এগুলি শরীরের যেকোনো স্থানে হতে পারে এবং প্রায়শই স্ট্যাফিলোকক্কাস অরিয়াসের কারণে হয়।
7.Necrotizing Skin Infections
These are severe infections that cause rapid tissue death. They require immediate medical attention and are often caused by Streptococcus pyogenes and Staphylococcus aureus
৭. নেক্রোটাইজিং স্কিন ইনফেকশন
এগুলি গুরুতর সংক্রমণ যা দ্রুত টিস্যুর মৃত্যু ঘটায়। এগুলির জন্য তাৎক্ষণিক চিকিৎসার প্রয়োজন এবং প্রায়শই স্ট্রেপ্টোকক্কাস পাইজেনেস এবং স্ট্যাফিলোকক্কাস অরিয়াস দ্বারা সৃষ্ট হয়।
These all infectious diseases are discussed in Post Diploma Training in Dermatology.
Subjects for Post Diploma Training In Dermatology
1st Semester Subject for Post Diploma Training In Dermatology
- Skin Anatomy & Physiology
- Drug Used In Dermatology
- Tineasis & Candidiasis
- Common Skin Disorder
These four subjects are discussed eleborately in 1st semester of Post Diploma Training in Dermatology Course.
2nd Semester Subjects For Post Diploma Training In Dermatology
- Cardiogenic Dermatology
- Neurogenic Dermatology
- Infection Skin Disorder
- Atopic Dermatitis
These four subjects are discussed eleborately in 2nd semester of Post Diploma Training in Dermatology Course.
3rd Semester Subjects For Post Diploma Training In Dermatology
- Fungal Infections
আরও বিস্তারিত জানতে আমাদের ওয়েবসাইট ভিজিট করুন ।।
পিডিটি কোর্স সমূহ জানতে ভিজিট করুন https://www.pdtms.com
ডিপ্লোমা এবং প্যারামেডিকেল কোর্স সমূহ জানতে ভিজিট করুন
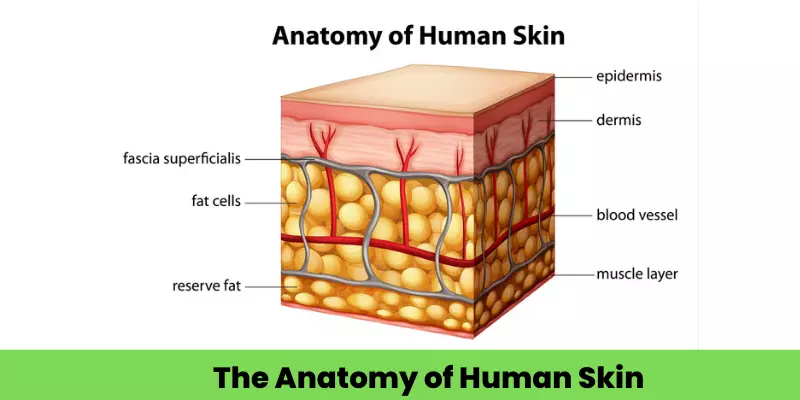
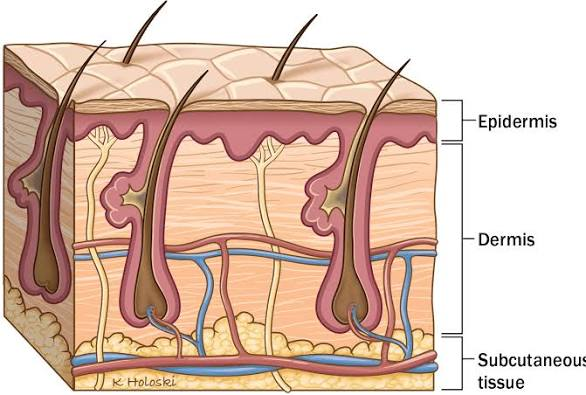
Skin Anatomy & Physiology for Dermatology
The skin is the body’s largest organ, consisting of three main layers: the epidermis (outer), dermis (middle), and hypodermis (innermost). Its primary functions include acting as a protective barrier against pathogens and injury, regulating body temperature through sweating and blood flow, and providing sensation via nerve receptors. The skin also plays a role in vitamin D synthesis and water regulation.
ত্বক শরীরের বৃহত্তম অঙ্গ, যা তিনটি প্রধান স্তর নিয়ে গঠিত: এপিডার্মিস (বাহ্যিক), ডার্মিস (মাঝারি), এবং হাইপোডার্মিস (অভ্যন্তরীণ)। এর প্রাথমিক কাজগুলির মধ্যে রয়েছে রোগজীবাণু এবং আঘাতের বিরুদ্ধে প্রতিরক্ষামূলক বাধা হিসেবে কাজ করা, ঘাম এবং রক্ত প্রবাহের মাধ্যমে শরীরের তাপমাত্রা নিয়ন্ত্রণ করা এবং স্নায়ু রিসেপ্টরের মাধ্যমে সংবেদন প্রদান করা। ত্বক ভিটামিন ডি সংশ্লেষণ এবং জল নিয়ন্ত্রণেও ভূমিকা পালন করে।
Anatomy of the skin layers
- Epidermis: The outermost layer, it is avascular and provides a waterproof barrier. It contains melanocytes for skin tone and is made f several sub-layers, including the stratum corneum (the outermost protective layer) and the stratum basale (where new cells are made).
- Dermis: Located beneath the epidermis, this layer is thicker and contains connective tissue, blood vessels, nerves, hair follicles, and sweat glands.
- Papillary dermis: The thinner, upper layer of the dermis.
- Reticular dermis: The thicker, lower layer that contains dense connective tissue, blood vessels, and nerves.
- Hypodermis: The deepest layer, also known as subcutaneous tissue, it is composed of fat and connective tissue. Its functions include insulation and shock absorption.
ত্বকের স্তরের অ্যানাটমি
এপিডার্মিস: বাইরের স্তর, এটি অ্যাভাস্কুলার এবং একটি জলরোধী বাধা প্রদান করে। এতে ত্বকের স্বরের জন্য মেলানোসাইট থাকে এবং স্ট্র্যাটাম কর্নিয়াম (বাইরেরতম প্রতিরক্ষামূলক স্তর) এবং স্ট্র্যাটাম বেসেল (যেখানে নতুন কোষ তৈরি হয়) সহ বেশ কয়েকটি উপ-স্তর দিয়ে তৈরি।
ডার্মিস: এপিডার্মিসের নীচে অবস্থিত, এই স্তরটি ঘন এবং এতে সংযোগকারী টিস্যু, রক্তনালী, স্নায়ু, লোমকূপ এবং ঘাম গ্রন্থি থাকে।
প্যাপিলারি ডার্মিস: ডার্মিসের পাতলা, উপরের স্তর।
জালিকার ডার্মিস: ঘন সংযোগকারী টিস্যু, রক্তনালী এবং স্নায়ু ধারণ করে এমন ঘন, নীচের স্তর।
হাইপোডার্মিস: গভীরতম স্তর, যা সাবকুটেনিয়াস টিস্যু নামেও পরিচিত, এটি চর্বি এবং সংযোগকারী টিস্যু দ্বারা গঠিত। এর কার্যকারিতার মধ্যে রয়েছে অন্তরণ এবং শক শোষণ।
Physiology and functions of the skin
- Protection: The skin forms a physical barrier against pathogens, UV radiation, and physical injury.
- Thermoregulation: It helps control body temperature through vasodilation and vasoconstriction of blood vessels and by producing sweat for evaporative cooling.
- Sensation: Nerve endings in the dermis detect pressure, pain, and temperature.
- Vitamin D synthesis: The epidermis synthesizes vitamin D when exposed to UV light.
- Water resistance: The skin prevents excessive water loss from the body through a process called transepidermal water loss (TEWL).
- Excretion: Sweat glands excrete water and small amounts of electrolytes.
ত্বকের শারীরবৃত্ত এবং কার্যকারিতা
সুরক্ষা: ত্বক রোগজীবাণু, অতিবেগুনী বিকিরণ এবং শারীরিক আঘাতের বিরুদ্ধে একটি শারীরিক বাধা তৈরি করে।
তাপ নিয়ন্ত্রণ: এটি রক্তনালীগুলির রক্তনালী সংকোচন এবং রক্তনালী সংকোচনের মাধ্যমে এবং বাষ্পীভবন শীতলকরণের জন্য ঘাম উৎপন্ন করে শরীরের তাপমাত্রা নিয়ন্ত্রণে সহায়তা করে।
সংবেদন: ত্বকের স্নায়ু প্রান্তগুলি চাপ, ব্যথা এবং তাপমাত্রা সনাক্ত করে।
ভিটামিন ডি সংশ্লেষণ: ত্বক অতিবেগুনী আলোর সংস্পর্শে এলে ভিটামিন ডি সংশ্লেষণ করে।
জল প্রতিরোধ: ত্বক ট্রান্সেপিডার্মাল ওয়াটার লস (TEWL) নামক একটি প্রক্রিয়ার মাধ্যমে শরীর থেকে অতিরিক্ত জল ক্ষয় রোধ করে।
মলত্যাগ: ঘাম গ্রন্থিগুলি জল এবং অল্প পরিমাণে ইলেক্ট্রোলাইট নির্গত করে।
Drug Used In Dermatology for Diploma Training In Dermatology
Drugs used in dermatology are categorized into topical (applied to the skin) and systemic (taken orally or by injection) forms, depending on the condition being treated. Common classes include corticosteroids, antibiotics, antifungals, retinoids, and newer targeted therapies like biologics
Common Drug Classes in Dermatology
| Drug Class | Examples | Common Conditions Treated | Administration |
|---|---|---|---|
| Corticosteroids | Hydrocortisone, clobetasol, prednisone | Eczema, psoriasis, inflammatory conditions, poison ivy rashes | Topical, Oral, Injection |
| Antibiotics | Clindamycin, doxycycline, amoxicillin, mupirocin | Acne, impetigo, bacterial skin infections | Topical, Oral |
| Antifungals | Clotrimazole, ketoconazole, terbinafine | Athlete’s foot, ringworm, fungal nail infections | Topical, Oral |
| Retinoids | Tretinoin, adapalene, isotretinoin | Acne, psoriasis, signs of aging, some skin cancers | Topical, Oral |
| Antivirals | Acyclovir, valacyclovir | Herpes simplex (cold sores), shingles | Topical, Oral |
| Immunosuppressants & Biologics | Methotrexate, azathioprine, adalimumab, dupilumab | Severe psoriasis, severe eczema, autoimmune skin diseases | Oral, Injection |
| Keratolytics | Salicylic acid, urea | Warts, acne, scaling conditions (e.g., seborrheic dermatitis) | Topical |
| Antihistamines | Diphenhydramine (oral), doxepin (topical/oral) | Itching associated with various skin conditions | Topical, Oral |
- Topical vs. Systemic: Topical treatments are often preferred for localized issues to achieve high drug concentrations in the skin with minimal systemic exposure. Systemic drugs are generally reserved for more severe, widespread, or persistent conditions that do not respond to topical therapy.
- Side Effects: All medications carry potential side effects. For instance, topical corticosteroids can lead to skin thinning with prolonged use, while oral retinoids can cause birth defects and require careful monitoring.
- Consult a Professional: It is important to consult a dermatologist or healthcare provider before starting any new treatment to ensure the correct diagnosis and appropriate medication are selected, as treatments and potential risks vary significantly between conditions and drug types. You can find a dermatologist through resources like the American Academy of Dermatology (for US-based information).
Tineasis & Candidiasis for Diploma Training In Dermatology
Tineasis (tinea infections) and candidiasis are both common fungal infections, but they are caused by different types of fungi and have distinct characteristics and treatment approaches. Tineasis is caused by dermatophytes (molds), while candidiasis is caused by yeasts, primarily the Candida species.
টিনিয়াসিস (টিনিয়া সংক্রমণ) এবং ক্যান্ডিডিয়াসিস উভয়ই সাধারণ ছত্রাকের সংক্রমণ, তবে এগুলি বিভিন্ন ধরণের ছত্রাকের কারণে হয় এবং এর স্বতন্ত্র বৈশিষ্ট্য এবং চিকিৎসা পদ্ধতি রয়েছে। টিনিয়াসিস ডার্মাটোফাইট (ছাঁচ) দ্বারা সৃষ্ট হয়, অন্যদিকে ক্যান্ডিডিয়াসিস ইস্ট দ্বারা সৃষ্ট হয়, মূলত ক্যান্ডিডা প্রজাতির।
Tineasis (Ringworm)
Tineasis, also known as ringworm, is a group of infections caused by a type of mold called dermatophytes (Trichophyton, Epidermophyton, Microsporum genera). These fungi thrive on keratin found in the skin, hair, and nails and do not typically affect internal organs.
- Common Types & Locations: Tinea is named for the body part it affects, such as tinea pedis (athlete’s foot), tinea cruris (jock itch), tinea corporis (body ringworm), and tinea capitis (scalp ringworm).
- Symptoms: Tinea often presents as a red, scaly, dry rash, sometimes with a classic ring shape where the outer edge is raised and the center is clear.
- Transmission: It is contagious and can spread through direct contact with infected people, animals, or contaminated surfaces (e.g., clothing, shower floors).
- Treatment: Antifungal creams and powders containing ingredients like terbinafine or clotrimazole are common. For severe or persistent cases, oral antifungal medications may be prescribed.
টিনিয়াসিস (দাদ)
টিনিয়াসিস, যা দাদ নামেও পরিচিত, ডার্মাটোফাইটস (ট্রাইকোফাইটন, এপিডার্মোফাইটন, মাইক্রোস্পোরাম জেনেরা) নামক এক ধরণের ছত্রাক দ্বারা সৃষ্ট সংক্রমণের একটি গ্রুপ। এই ছত্রাকগুলি ত্বক, চুল এবং নখে পাওয়া কেরাটিনে বৃদ্ধি পায় এবং সাধারণত অভ্যন্তরীণ অঙ্গগুলিকে প্রভাবিত করে না।
সাধারণ প্রকার এবং অবস্থান: টিনিয়ার নামকরণ করা হয়েছে শরীরের যে অংশটি এটি প্রভাবিত করে তার জন্য, যেমন টিনিয়া পেডিস (ক্রীড়াবিদদের পা), টিনিয়া ক্রুরিস (জক ইচ), টিনিয়া কর্পোরিস (শরীরের দাদ), এবং টিনিয়া ক্যাপাইটিস (মাথার ত্বকের দাদ)।
লক্ষণ: টিনিয়া প্রায়শই লাল, খসখসে, শুষ্ক ফুসকুড়ি হিসাবে উপস্থিত হয়, কখনও কখনও একটি ক্লাসিক রিং আকৃতি থাকে যেখানে বাইরের প্রান্তটি উঁচু থাকে এবং কেন্দ্রটি পরিষ্কার থাকে।
সংক্রমণ: এটি সংক্রামক এবং সংক্রামিত মানুষ, প্রাণী বা দূষিত পৃষ্ঠের (যেমন, পোশাক, ঝরনার মেঝে) সাথে সরাসরি যোগাযোগের মাধ্যমে ছড়িয়ে পড়তে পারে।
চিকিৎসা: টেরবিনাফাইন বা ক্লোট্রিমাজোলের মতো উপাদানযুক্ত অ্যান্টিফাঙ্গাল ক্রিম এবং পাউডার সাধারণ। গুরুতর বা দীর্ঘস্থায়ী ক্ষেত্রে, মৌখিক অ্যান্টিফাঙ্গাল ওষুধ নির্ধারণ করা যেতে পারে।
Candidiasis (Yeast Infection)
Candidiasis is an infection caused by an overgrowth of Candida, a type of yeast that naturally lives on the body but can cause problems when an imbalance occurs. Unlike tinea, Candida can cause serious internal infections (invasive candidiasis), especially in people with weakened immune systems.
- Common Locations: It tends to occur in warm, moist, creased areas like the armpits, groin, under the breasts, and in the mouth (oral thrush) or vagina (vaginal yeast infection).
- Symptoms: Candidiasis typically presents as a bright red, moist rash with small red bumps or pustules (satellite lesions) on the periphery. Other symptoms include itching, burning, and abnormal discharge depending on the location.
- Transmission: It is not considered contagious in the same way as tinea; rather, it results from an overgrowth of yeast already present on the body, often due to factors like antibiotic use, uncontrolled diabetes, or a weakened immune system.
- Treatment: Antifungal creams (e.g., nystatin, miconazole) and oral medications (e.g., fluconazole) are used for treatment.
ক্যানডিডিয়াসিস (ইস্ট ইনফেকশন)
ক্যানডিডিয়াসিস হল ক্যানডিডা নামক এক ধরণের ইস্টের অত্যধিক বৃদ্ধির ফলে সৃষ্ট একটি সংক্রমণ, যা প্রাকৃতিকভাবে শরীরে থাকে কিন্তু ভারসাম্যহীনতা দেখা দিলে সমস্যা তৈরি করতে পারে। টিনিয়ার বিপরীতে, ক্যানডিডা গুরুতর অভ্যন্তরীণ সংক্রমণ (আক্রমণাত্মক ক্যানডিডিয়াসিস) সৃষ্টি করতে পারে, বিশেষ করে দুর্বল রোগ প্রতিরোধ ক্ষমতা সম্পন্ন ব্যক্তিদের ক্ষেত্রে।
সাধারণ অবস্থান: এটি সাধারণত উষ্ণ, আর্দ্র, ভাঁজযুক্ত স্থানে যেমন বগল, কুঁচকি, স্তনের নীচে এবং মুখের মধ্যে (মৌখিক থ্রাশ) বা যোনিতে (যোনি ইস্ট ইনফেকশন) দেখা দেয়।
লক্ষণ: ক্যানডিডিয়াসিস সাধারণত উজ্জ্বল লাল, আর্দ্র ফুসকুড়ি হিসাবে উপস্থাপিত হয় যার প্রান্তে ছোট লাল দাগ বা পুঁজ (স্যাটেলাইট ক্ষত) থাকে। অন্যান্য লক্ষণগুলির মধ্যে রয়েছে চুলকানি, জ্বালাপোড়া এবং অবস্থানের উপর নির্ভর করে অস্বাভাবিক স্রাব।
সংক্রমণ: এটি টিনিয়ার মতো সংক্রামক বলে বিবেচিত হয় না; বরং, এটি শরীরে ইতিমধ্যে উপস্থিত ইস্টের অত্যধিক বৃদ্ধির ফলে ঘটে, প্রায়শই অ্যান্টিবায়োটিক ব্যবহার, অনিয়ন্ত্রিত ডায়াবেটিস বা দুর্বল রোগ প্রতিরোধ ক্ষমতার মতো কারণগুলির কারণে।
চিকিৎসা: চিকিৎসার জন্য অ্যান্টিফাঙ্গাল ক্রিম (যেমন, নাইস্ট্যাটিন, মাইকোনাজল) এবং মুখে খাওয়ার ওষুধ (যেমন, ফ্লুকোনাজল) ব্যবহার করা হয়।
| Feature | Tineasis (Ringworm) | Candidiasis (Yeast Infection) |
|---|---|---|
| Causative Agent | Dermatophyte molds | Candida yeast |
| Appearance | Dry, scaly, often ring-shaped | Red, moist, satellite lesions |
| Contagion | Contagious | Generally not contagious (internal overgrowth) |
| Invasiveness | Stays on skin/hair/nails | Can become invasive (spread to organs) |
Common Skin Disorder for Diploma Training In Dermatology
The most common skin disorders include acne, eczema (atopic dermatitis), psoriasis, contact dermatitis, and fungal infections. While most are not life-threatening, they can significantly impact a person’s quality of life, self-esteem, and daily activities
সবচেয়ে সাধারণ ত্বকের রোগের মধ্যে রয়েছে ব্রণ, একজিমা (অ্যাটোপিক ডার্মাটাইটিস), সোরিয়াসিস, কন্টাক্ট ডার্মাটাইটিস এবং ছত্রাকের সংক্রমণ। যদিও বেশিরভাগই জীবন-হুমকিস্বরূপ নয়, তবুও এগুলি একজন ব্যক্তির জীবনযাত্রার মান, আত্মসম্মান এবং দৈনন্দিন কাজকর্মের উপর উল্লেখযোগ্য প্রভাব ফেলতে পারে।
Common Skin Disorders
| Condition | Symptoms | Causes | Treatment |
|---|---|---|---|
| Acne | Pimples, blackheads, whiteheads, and deep cysts, often on the face, back, and chest. | Clogged pores by oil and dead skin cells, hormonal changes, bacteria, and inflammation. | Over-the-counter creams (benzoyl peroxide, salicylic acid), prescription retinoids, or oral medications in severe cases. |
| Eczema (Atopic Dermatitis) | Dry, intensely itchy, scaly, and red or discolored patches of skin, often in the creases of the elbows and knees. | Genetics, immune system dysfunction, and environmental triggers. | Moisturizers, topical steroid creams, antihistamines for itching, and avoiding triggers. |
| Psoriasis | Thick, red patches covered with silvery scales, which can be itchy or painful. | Autoimmune disorder that speeds up skin cell production. | Topical creams, light therapy, and systemic medications like biologics for severe cases. |
| Contact Dermatitis | Inflamed, itchy, and sometimes blistering or crusting rash due to contact with an irritant or allergen. | Contact with substances like poison ivy, soaps, detergents, or certain metals (e.g., nickel). | Avoiding the trigger, antihistamines, and topical steroid creams. |
| Fungal Infections | Redness, itching, and peeling skin (e.g., athlete’s foot, ringworm, jock itch). | Fungi that thrive in warm, moist areas. | Antifungal creams, sprays, or oral medications for persistent infections. |
| Rosacea | Facial redness, flushing, visible blood vessels, and sometimes acne-like bumps. | Immune system issues, vein problems, and environmental triggers. | Antibiotic creams or oral medications, beta-blockers, and laser therapy. |
When to Seek Medical Attention
While many conditions can be managed with home treatment, it is important to see a healthcare professional, such as a dermatologist, if symptoms are severe, persistent, or worsening. Prompt medical advice should be sought for:
- Rashes that spread quickly or are accompanied by a fever.
- Unexplained skin changes, especially in moles or growths (which could indicate skin cancer).
- Open sores or blisters that do not heal.
- Skin infections with severe pain, swelling, or warmth.
For further information on common skin disorders, you can visit the American Academy of Dermatology.
কখন চিকিৎসার পরামর্শ নেবেন
যদিও অনেক রোগ ঘরোয়া চিকিৎসার মাধ্যমে নিয়ন্ত্রণ করা সম্ভব, তবে লক্ষণগুলি তীব্র, স্থায়ী বা খারাপ হলে একজন স্বাস্থ্যসেবা পেশাদার, যেমন একজন চর্মরোগ বিশেষজ্ঞের সাথে দেখা করা গুরুত্বপূর্ণ। নিম্নলিখিত ক্ষেত্রে দ্রুত চিকিৎসার পরামর্শ নেওয়া উচিত:
দ্রুত ছড়িয়ে পড়া ফুসকুড়ি বা জ্বরের সাথে।
ত্বকের অব্যক্ত পরিবর্তন, বিশেষ করে আঁচিল বা বৃদ্ধিতে (যা ত্বকের ক্যান্সার নির্দেশ করতে পারে)।
খোলা ঘা বা ফোসকা যা নিরাময় হয় না।
তীব্র ব্যথা, ফোলাভাব বা উষ্ণতা সহ ত্বকের সংক্রমণ।
সাধারণ ত্বকের ব্যাধি সম্পর্কে আরও তথ্যের জন্য, আপনি আমেরিকান একাডেমি অফ ডার্মাটোলজিতে যেতে পারেন।
Cardiogenic Dermatology for Post Diploma Training in Dermatology
Cardiogenic Dermatology (or Cardiodermatology) is an interdisciplinary field exploring the intersection of skin health and cardiovascular function. Key topics revolve around using skin signs to identify cardiovascular diseases, managing the skin side effects of cardiac treatments, and understanding how inflammatory skin conditions increase cardiovascular risk.
কার্ডিওজেনিক ডার্মাটোলজি (বা কার্ডিওডার্মাটোলজি) হল একটি আন্তঃবিষয়ক ক্ষেত্র যা ত্বকের স্বাস্থ্য এবং কার্ডিওভাসকুলার ফাংশনের ছেদ অন্বেষণ করে। মূল বিষয়গুলি হৃদরোগ সনাক্তকরণের জন্য ত্বকের লক্ষণগুলি ব্যবহার করা, হৃদরোগের চিকিৎসার ত্বকের পার্শ্বপ্রতিক্রিয়া পরিচালনা করা এবং প্রদাহজনক ত্বকের অবস্থা কীভাবে হৃদরোগের ঝুঁকি বাড়ায় তা বোঝার চারপাশে আবর্তিত হয়।
Here are the main subject topics:
1. Cutaneous Indicators of Cardiovascular Disease
These skin findings serve as early diagnostic markers or signs of underlying systemic cardiovascular conditions:
- Xanthomas and Xanthelasmas: Cholesterol-rich deposits (on eyelids, joints, or tendons) signaling hyperlipidemia, atherosclerosis, and metabolic disorders.
- Infective Endocarditis Signs: Janeway lesions (painless red macules on palms/soles), Osler nodes (tender nodules on fingertips), and splinter hemorrhages in the nails.
- Vascular Impairment Signs: Cyanosis (bluish skin due to low oxygen), livedo reticularis (net-like pattern on the skin), lower extremity ulcers (venous or arterial), and digital necrosis (gangrene).
- Heart Failure Manifestations: Stasis dermatitis (chronic leg discoloration/scaling) and edema.
- Genetic/Systemic Syndromes: Skin signs of LEOPARD syndrome (multiple lentigines) associated with hypertrophic cardiomyopathy, and Fabry disease.
2. Cutaneous Adverse Effects of Cardiovascular Therapy
Many cardiac medications have significant skin-related side effects, often termed “cardiodermatology” issues:
- Amiodarone Toxicity: Blue-grey pigmentation (hyper-pigmentation) on sun-exposed skin, phototoxicity (25–75% of patients).
- Antihypertensive and Diuretic Reactions: Chronic eczematous dermatitis (especially in elderly users of Calcium Channel Blockers and diuretics) and photosensitivity.
- Anticoagulant-Induced Necrosis: Warfarin-induced skin necrosis (often in the first few days of therapy).
- Heart Transplant/Anti-rejection Medication Side Effects: High risk for non-melanoma skin cancer, viral warts, and Kaposi sarcoma due to immunosuppression.
- Device-Related Dermatitis: Allergic or irritant contact dermatitis to ECG electrodes, Holter monitor adhesives, or metal allergens (nickel/chromium) in cardiac devices/stents.
3. Cardiovascular Risk Associated with Skin Diseases
Inflammatory skin conditions are recognized as systematic inflammatory diseases that accelerate cardiovascular damage:
- Psoriasis and Psoriatic Arthritis: Pro-inflammatory state (mediated by IL-17/IL-23) that increases the risk of metabolic syndrome, atherosclerosis, and myocardial infarction.
- Cutaneous Lupus Erythematosus: Elevated risk of accelerated atherosclerosis and coronary artery disease.
- Hidradenitis Suppurativa: Linked with increased cardiovascular mortality due to persistent chronic inflammation.
- Rosacea and Atopic Dermatitis: Potential independent risk factors for CVD.
4. Cardiovascular Effects of Dermatological Treatments
Systemic treatments for skin conditions may affect cardiac health:
- JAK Inhibitors: Used for atopic dermatitis and alopecia, with regulatory warnings about potential major adverse cardiovascular events (MACE) in high-risk patients.
- Colchicine: Used for neutrophilic skin diseases (like Pyoderma gangrenosum) and recognized to reduce cardiovascular risk.
- TNF Inhibitors: Often reduce inflammation in both skin and coronary arteries.
- Retinoids: Known to cause elevated blood lipids, requiring lipid profile monitoring.
5. Multidisciplinary Management Approaches
- Assessing Cardiovascular Risk in Dermatological Patients: Routine monitoring of BP, lipids, and hemoglobin A1c in patients with severe psoriasis.
- Preventative Cardiology in Dermatology: Early referral to cardiologists for skin patients with high-risk inflammatory disease.
Neurogenic Dermatology for Post Diploma Training in Dermatology
Neurogenic dermatology (or neurocutaneous dermatology) is a subfield focusing on the interaction between the nervous system and the skin, particularly how nerve-derived factors contribute to skin inflammation and disease.
Here are the main topics within Neurogenic Dermatology:
1. Neurogenic Inflammation (Cutaneous Neurogenic Inflammation)
- Pathophysiology: Mechanism of nerve endings releasing neuropeptides (Substance P, CGRP, VIP) upon stimulation.
- Mediators: The role of Substance P, Calcitonin Gene-Related Peptide (CGRP), Vasoactive Intestinal Peptide (VIP), and Nerve Growth Factor (NGF).
- Neuroimmune Interaction: Communication between sensory nerve endings and mast cells, keratinocytes, and immune cells (Langerhans cells).
- TRP Channels: Involvement of Transient Receptor Potential (TRP) channels (TRPV1, TRPA1) as sensors in neurogenic inflammation.
2. Clinical Neurogenic Skin Diseases
Diseases where neurogenic inflammation is a primary driver:
- Prurigo Nodularis: Chronic pruritic conditions with neurogenic involvement.
- Atopic Dermatitis (AD): The role of neuroimmune interactions in AD pathogenesis.
- Psoriasis Vulgaris: Neurogenic factors contributing to plaque development.
- Rosacea: Neurovascular aspects and flushing related to neuropeptides.
- Sensitive Skin: Cutaneous hyperreactivity.
- Hypertrophic Scars: Nerve-dependent scarring processes.
3. Neuro-mediated Sensations (Itch and Pain)
- Chronic Pruritus: Neuropathic itch (e.g., post-herpetic itch, brachioradial pruritus) vs. psychogenic itch.
- Notalgia Paresthetica: Localized neuropathic pruritus.
- Neuropathic Pain in Dermatology: Cutaneous manifestations of underlying neural damage.
4. Neuroendocrine Control of Skin
- Cutaneous HPA Axis: Skin-based Hypothalamic-Pituitary-Adrenal (HPA) axis (e.g., Corticotropin-Releasing Factor – CRF).
- Stress and Skin: The impact of psychological stress on the exacerbation of skin conditions (NIC – neuro-immuno-cutaneous system).
5. Diagnostic Techniques and Therapeutics
- Neuro-dermatological Evaluation: Skin biopsies for nerve fiber density (e.g., PGP9.5 staining).
- Therapeutic Targets: TRP channel antagonists, neurokinin-1 receptor antagonists, and therapies targeting mast cell activation.
6. Skin Signs of Neurological Diseases
- Ataxia-telangiectasia: Skin findings.
- Strokes/Hemiplegia: Altered skin conditions on affected sides.
- Dermatitis Artefacta: Psychological-based cutaneous signs.
Infection Skin Disorder for Post Diploma Training in Dermatology
Infection-based skin disorders represent a wide range of dermatological conditions caused by pathogens—bacteria, viruses, fungi, and parasites—which invade the skin barrier and cause inflammation, rashes, and lesions.
Here is a structured overview of the main topics in infectious skin disorders:
1. Bacterial Skin Infections (Pyoderma)
Bacterial infections are commonly caused by Staphylococcus aureus or Streptococcus pyogenes.
- Impetigo: A highly contagious, superficial infection often causing honey-colored crusted sores, common in children.
- Cellulitis & Erysipelas: Deep (cellulitis) or superficial (erysipelas) infections of the dermis, characterized by spreading redness, warmth, pain, and swelling.
- Folliculitis, Boils (Furuncles), and Carbuncles: Infections of the hair follicle that can lead to abscesses (pus-filled lumps).
- MRSA (Methicillin-resistant Staphylococcus aureus): A bacterial strain resistant to common antibiotics, causing severe, hard-to-treat infections.
2. Viral Skin Infections
Viral infections are frequently contagious, spread via direct contact, and often cause rashes or lesions.
- Herpes Simplex (HSV-1, HSV-2): Causes cold sores around the mouth or genital herpes, appearing as painful, recurring blisters.
- Shingles (Herpes Zoster): A painful, blistering rash caused by the reactivation of the chickenpox virus, usually affecting one side of the body.
- Viral Warts (HPV): Caused by human papillomavirus, resulting in raised, rough growths (verrucae) on the skin.
- Molluscum Contagiosum: Small, firm, flesh-colored bumps with a dimple in the center.
3. Fungal Skin Infections (Mycoses)
Fungi thrive in warm, moist environments and can infect the skin, hair, and nails.
- Ringworm (Tinea): Red, scaly, itchy, ring-shaped patches that can affect the body, scalp, or groin (jock itch).
- Athlete’s Foot (Tinea Pedis): Fungal infection between toes or on soles, causing peeling, cracking, and itching.
- Candidiasis (Yeast Infection): Caused by Candida overgrowth, commonly in skin folds, causing red, itchy rashes.
- Pityriasis Versicolor: Superficial fungal infection causing discolored patches (white, pink, or brown) on the trunk/back.
Paras Hospital +2
4. Parasitic Skin Infestations
Caused by small insects or mites that burrow into or live on the skin.
- Scabies: Caused by mites burrowing into the skin to lay eggs, resulting in intense itching and pimple-like rashes.
- Lice (Pediculosis): Small parasitic insects that feed on blood, common in the scalp (head lice).
- Cutaneous Larva Migrans: A snake-like rash caused by hookworm larvae.
5. Diagnosis and Management
- Diagnosis: Primarily done through physical examination, but may include skin swabs (culture), potassium hydroxide (KOH) tests for fungi, or biopsies.
- Bacterial Treatment: Topical or oral antibiotics (e.g., mupirocin, cephalexin).
- Fungal Treatment: Topical or oral antifungals (e.g., clotrimazole, terbinafine).
- Viral Management: Antiviral medicines (e.g., acyclovir) to manage outbreaks, though some resolve on their own.
- Parasitic Treatment: Scabicides (e.g., permethrin) and specialized shampoos.
6. Risk Factors and Prevention
- Risk Factors: Weakened immune system, poor hygiene, breaks in the skin (cuts, eczema), and warm/moist conditions.
- Prevention: Frequent hand washing, keeping skin clean/dry, not sharing personal items (towels, razors), and covering open wounds.
Atopic Dermatitis for Post Diploma Training in Dermatology
Atopic dermatitis (AD), often called eczema, is a chronic, relapsing inflammatory skin disease characterized by intense itching (pruritus), dry skin (xerosis), and inflamed, erythematous patches. It is the most common chronic skin disease, affecting up to 20% of children and 10% of adults in developed countries.
Here are the main topics and key information regarding Atopic Dermatitis:
1. Pathophysiology (Causes and Mechanisms)
Atopic dermatitis is caused by a complex interaction between genetic, immune, and environmental factors, often described as a “barrier defect”.
- Skin Barrier Dysfunction: A deficiency in filaggrin (FLG), a protein essential for maintaining the epidermal barrier, leads to increased transepidermal water loss (dehydration) and cracks in the skin, allowing allergens and irritants to enter.
- Immune Dysfunction: The disease is driven by a Type 2 helper T-cell (Th2) response, causing increased interleukin-4 (IL-4) and IL-13, which further drives skin barrier damage.
- Microbiome Dysbiosis: The skin of AD patients is often heavily colonized by Staphylococcus aureus (up to 90% of patients), which triggers flares.
2. Clinical Presentation
- Symptoms: Intense pruritus (itch) is the primary symptom, leading to a vicious “itch-scratch” cycle.
- Age-Specific Distribution:
- Infants: Erythematous, papules/plaques on the face (cheeks), scalp, and trunk.
- Children: Lesions typically in flexural areas (antecubital and popliteal fossae—inside elbows/behind knees), neck, wrists, and ankles.
- Adults: Dry, scaly, thickened, and leather-like patches (lichenification), frequently on the hands, face, and neck.
- Skin Tone Differences: In darker skin tones, lesions may appear purple, brown, or gray rather than red.
National Institute of Arthritis and Musculoskeletal (.gov) +5
3. Diagnosis and Classification
- Clinical Diagnosis: Diagnosis is primarily based on medical history and physical appearance of the skin (using American Academy of Dermatology or UK Working Party criteria).
- Atopic Triad/March: AD is often the first step in the “atopic march,” leading to a higher risk of developing food allergies, asthma, and allergic rhinitis.
- Types:
- Extrinsic (80%): Associated with high IgE levels and allergic sensitization.
- Intrinsic (20%): Normal IgE levels, often more common in adult females.
4. Management and Treatment
Treatment is multifaceted, focusing on repairing the barrier and managing inflammation. MSD Manuals
- Basic Skincare: Daily application of emollients (moisturizers) to lock in water and combat xerosis.
- Topical Therapies (First-line):
- Topical Corticosteroids (TCS): Mainstay for reducing inflammation.
- Topical Calcineurin Inhibitors (TCIs): Such as tacrolimus or pimecrolimus, used for sensitive areas (face, eyelids) or long-term maintenance.
- Systemic Therapies (Moderate to Severe):
- Biologics: Dupilumab (targets IL-4/IL-13), tralokinumab.
- JAK Inhibitors: Oral medications like upadacitinib and abrocitinib.
- Phototherapy: Use of ultraviolet (UV) light, particularly Narrowband UVB.
- Trigger Avoidance: Identifying triggers like stress, temperature changes, wool clothing, and soap.
5. Complications and Prognosis
- Infections: Secondary skin infections are common, including Staphylococcus aureus (bacterial) and eczema herpeticum (viral – Herpes simplex).
- Mental Health: Chronic itching and sleep disruption can lead to anxiety, depression, and high psychosocial burden.
- Prognosis: While many children outgrow it by adolescence (75% remission rate), it can persist into or recur in adulthood.
Summary of Key Topics
| Topic | Key Points |
|---|---|
| Causes | Genetics (Filaggrin mutation), Immune dysfunction (Th2), Barrier failure |
| Symptoms | Intense itch, dry skin, red/dark patches, lichenification |
| Triggers | Stress, sweat, wool, heat, allergens, soap |
| Treatment | Moisturizers, Topical Steroids, Biologics (Dupilumab), JAK Inhibitors |
| Complications | Staph infections, Eczema herpeticum, Sleep loss, Depression |
 HRTD Medical Institute
HRTD Medical Institute






2 comments
Pingback: Post-Diploma Training in Cardiology...........
Pingback: Best Post Diploma Training in Pediatrics (PDT-Pediatrics) Courses 1 year